Колоноскопия при беременности
Колоноскопия при беременности на ранних сроках, во II и III семестре
Период беременности сопряжён с высокими рисками для женщины и плода при присоединении различных заболеваний внутренних органов. При подозрении на заболевания кишечника и органов эпигастрии рекомендуется обязательное лечение.
Для диагностики многих патологий кишечника используется малоинвазивный метод диагностики — колоноскопическое исследование. При назначении обследования женщине нужно знать как проводится колоноскопия при беременности и, как подготовиться к диагностике.
Об этом пойдёт речь в данной статье.
Можно ли делать колоноскопию при беременности?
Беременность не относится к абсолютным противопоказаниям к проведению колоноскопического исследования.
Предпочтительным периодом к проведению диагностики кишечника является второй триместр беременности, когда:
- плод стабильно развивается;
- отсутствует угрозы выкидыша, преждевременных родов;
- плацента достаточной толщины, чтобы защитить будущего ребёнка от негативного воздействия некоторых медикаментозных препаратов, используемых во время манипуляции.
Основными критериями при проведении колоноскопии беременным считаются следующие:
- Адекватная оценка потенциальных рисков для женщины и плода;
- Возможность соблюдения всех правил проведения манипуляции;
- Необходимость использования седации и наркоза.
Нежелательно проведение МРТ-исследования на любых сроках гестации, ирригоскопию с контрастным веществом из-за высокой токсичности.
Традиционная эндоскопическая колоноскопия — предпочтительный метод исследования состояния кишечника, включая дистальных его отделов.
Фиброколоноскопия при беременности проводится под седацией во избежание негативного отражения на будущем ребёнке общего наркоза (отличия фиброколоноскопии и колоноскопии вот тут). Некоторые препараты способны спровоцировать гипоксию плода, снижение кровяного давления в сосудах. Во время исследования важно учесть и положение женщины.
Внимание! На II и III триместре нежелательно длительное положение тела на спине, так как происходит сдавливание полой вены, что может вызвать обморок и резкое снижение артериального давления.
Можно ли делать колоноскопию беременным на ранних сроках?
В I триместр беременности колоноскопию рекомендуют проводить под местным обезболиванием.
Это обусловлено следующими особенностями:
- Резко сниженный иммунитет женщины ослабляет общий статус её организма;
- Применение любых препаратов может спровоцировать выкидыш или врождённые пороки развития (включая спонтанные геномные мутации);
- Недостаточно зрелая плацента.
Обычно на ранних сроках без выраженной симптоматики и угрозы жизни плоду или матери колоноскопию не проводят. Однако то же нельзя сказать о проведении экстренной колоноскопии, когда требуется вмешательство, обусловленное сохранением жизни женщины. Преимущественным фактором во время беременности является сохранение жизни и здоровья женщины.
Показания к проведению
Основными показаниями к проведению лечебно-диагностической манипуляции на разных сроках гестации являются следующие состояния:
- Кровотечения из аноректального просвета;
- Болезненные дефекации;
- Кровь, слизь, серозный экссудат или гной в каловых массах;
- Снижение веса при сохранённом аппетите;
- Стойкая железодефицитная анемия, связанная с внутренними кровотечениями;
- Нестабильность стула;
- Врождённые заболевания кишечника и их обострение в период вынашивания (синдром Крона, диффузный полипоз, колиты);
- Подозрения на заболевания при рентгенологическом исследовании.
Диагностика в период беременности может проводиться в период активного воспаления, тогда как воспалительный процесс является относительным противопоказанием в другие периоды жизни женщины.
Противопоказания
Основными противопоказаниями к лечебно-диагностической фиброколоноскопии (при отсутствии экстренных показаний) являются следующие состояния и заболевания:
- Серьёзные нарушения функции органов дыхания, сердечно-сосудистой системы;
- Спайки в кишечнике, места сильного сужения кишечника;
- Дивертикулит в анамнезе;
- Риски развития геморрагического шока при выраженной кровопотере;
- Перфорация слизистых оболочек кишечника как следствие различных факторов;
- Сильная анальная трещина (обследование возможно после коррекции состояния);
- Венерические заболевания;
- Нарушение кровообращения головного мозга.
Среди относительных ограничений к проведению манипуляции является:
- искусственное оплодотворение, особенно при многоплодной беременности;
- высокие риски выкидышей неясного генеза;
- гнойно-септические процессы.
Противопоказанием к колоноскопии может стать нежелание к диагностике и самой женщины. Если отсутствуют какие-либо симптомы или угрожающие жизни состояния, принимают выжидательную тактику.
Сама по себе стабильно протекающая беременность не является противопоказанием к фиброколоноскопии. Однако во время процедуры существует косвенная опасность для ребёнка, вызванная положением тела женщины: гипоксия, нарушение кровообращения из-за передавливания полой вены.
Особенности подготовки
Беременная женщина должна быть обязательно позитивно настроена на проведение манипуляции.
Подготовка заключается в соблюдении двух основных этапов:
Очищение кишечника перед колоноскопией обеспечивает высокую информативность метода. В рацион женщины должны входить слизистые супы на нежирном бульоне, сухарики вместо мучных продуктов, каши на безмолочной основе.
Следует исключить свежие овощи и фрукты, ягоду, рисовую крупу, мясные продукты в виде стейков, шашлыка, поджарки. Блюда лучше готовить на пару во избежание запоров и длительного переваривания пищи. Накануне колоноскопии последний приём пищи должен быть не позднее 18.00 вечера.
Сильный голод помогут утолить галеты, крекер, кефир, ягодный кисель. Вечером необходимо дополнительно очистить кишечник медикаментозными препаратами. В период беременности подойдут микроклизмы Микролакс, сироп Дюфалак (как разводить Дюфалак перед колоноскопией подробнее здесь).Внимание! Специальные средства типа Пикопреп, Фортранс, Лавакол могут спровоцировать сильную диарею, усилить сокращение матки.
Все препараты назначаются врачом.
Ход манипуляции
В день лечебно-диагностической манипуляции важно определиться с наркозом для беременной женщины. К сожалению, абсолютно безопасных средств для седации в период беременности не существует, но врачи прибегают только к тем, которые значительно снижают риски интоксикации и тератогенного влияния на растущий плод.
Обычно используют следующие препараты:
- Диазепам — допустимо использовать только во II триместр беременности;
- Мидазолам — применяется в I триместре гестационного периода;
- Пропофол – используется чаще всего на всех сроках вынашивания, но под контролем врача-анестезиолога.
Последний препарат является предпочтительным в отношении беременных женщин, так как прошел многочисленные клинические исследования. В кабинете во время исследования обязательно присутствует медсестра, врач-анестезиолог-реаниматолог.
Клиника, где проводится манипуляция, должна быть оснащена палатами интенсивной терапии, палатами для временного пребывания.
После всех подготовительных манипуляций начинают процедуру:
- Женщина укладывается на бок на кушетку;
- Врач вводит анестезию;
- Анус обрабатывают антисептиком;
- При помощи колоноскопа нагнетают немного воздуха для расширения кишечника;
- Врач вводит зонд и проводит исследование.
Во время процедуры врачи непрерывно следят за гемодинамикой и дыханием пациентки. Дополнительно может быть подключен датчик для оценки сердцебиения плода. Медицинское ведение женщины проводится от начала манипуляции до полного выведения её из состояния анестезии.
При необходимости во время исследования:
- удаляют полипы,
- купируют кровотечения,
- проводят забор биопсии для гистологического исследования.
По окончанию процедуры женщину перемещают в палату временного пребывания, где за ней осуществляется регулярный контроль до полного сознания.
Рекомендации и особые указания после исследования
Обычно после колоноскопии не возникает особенных негативных последствий. Нормальным считается сохранение боли и дискомфорта на протяжении 1-2 дней с момента проведения диагностики.
При усилении боли, ухудшении общего самочувствия необходимо обратиться к лечащему врачу. Какие-либо осложнения при колоноскопии — редкость, поэтому важно выбрать правильную клинику, опытного врача, предупредить любые риски осложнений. Любые осложнения подразумевают симптоматическое лечение.
Дополнительная информация о диагностической процедуре в этом видео:
Целесообразность проведения колоноскопии во время беременности относится к сложным и спорным вопросам. Клиницисты прибегают к такому методу при отсутствии возможности применить альтернативные щадящие способы диагностики.
Выжидательная тактика является преимущественной при различных бессимптомных заболеваниях кишечника. Интенсивное лечение, как и диагностику, проводят после родоразрешения для снижения негативных рисков для матери и ребёнка.
От чего образуются полипы в кишечнике читайте в этой нашей статье.
Источник: https://polipunet.ru/lechenie/diagnostika/kolonoskopija-pri-beremennosti
Можно ли делать колоноскопию при беременности – показания и особенности
» Колоноскопия » Можно ли женщине делать колоноскопию при беременности – и в каких случаях?
27 апреля 2017 Колоноскопия
Беременность – такое состояние организма, когда на применение ряда лекарственных средств и выполнение некоторых медицинских процедур накладываются ограничения или вовсе запреты. Разберемся, можно ли делать колоноскопию при беременности – то есть обследование кишечника с помощью эндоскопа с оптическим устройством, вводимого в организм через анальное отверстие.
Отрицательные свойства процедуры
Как правило, колоноскопия при беременности проводится только на ранних сроках и в случае острой необходимости ввиду угрозы жизни матери, когда этому виду обследования нельзя найти равноценную по информативности и более безопасную для матери и плода альтернативу. Причин нежелательности проведения колоноскопии несколько:
- Негативное воздействие обезболивающих препаратов на плод. В связи с этим под полным запретом для беременных находится колоноскопия под общим наркозом, обезболивание выполняется исключительно местно. Это ограничение не действует только на очень ранних сроках беременности (до 3 недель), когда эмбрион еще находится на пути в матку и к ней не прикреплен, то есть практически не взаимодействует с организмом матери.
- Длительное положение лежа на спине во время выполнения процедуры и напряжение мускулатуры брюшной области. Это может спровоцировать: повышение тонуса матки (напряжения маточной мускулатуры), что может привести к отторжению эмбриона, выкидышу на ранних сроках или преждевременным родам на более поздних; расширение ее шейки; нарушения кровоснабжения плода и соответственно нехватку кислорода из-за сдавленной нижней полой вены, снабжающей матку – гипоксия чревата выкидышами и различными патологиями развития плода, в том числе остановкой его роста.
Уже родившим женщинам, осуществляющим грудное вскармливание ребенка, в зависимости от использованных во время обследования лекарственных средств рекомендовано отказаться от кормления на срок от нескольких часов до суток и сцедить первую порцию молока.
Применение при месячных
В еще один специфический для женщин период – месячные – колоноскопию по возможности также стоит отложить.
Причина тому в физическом неудобстве проведения процедуры, а также в возможном усилении менструального кровотечения из-за подготовительных мероприятий ( в частности, клизм), повышенной двигательной активности кишечника в ходе самого обследования и применяемых при обследовании медикаментов медикаментов. Однако все эти ограничения не столь суровы, как в период беременности, поэтому при необходимости колоноскопию все же проводят.
Показания
Проводится процедура при следующих проблемах:
- дисфагия или одинофагия;
- длительное желудочно-кишечное кровотечение;
- сильная диарея по неизвестной причине;
- сильные подозрения на опухоль толстой кишки или на спаечный процесс;
- холецистопанкреатит, холангит или холедохолитиаз;
- мучительные болезненные ощущения в животе, сопровождаемые тошнотой и рвотой – и другие серьёзные симптомы.
Альтернативы колоноскопии
К сожалению, колоноскопия является наиболее эффективным способом исследования внутренних органов при ряде многих различных случаев – и сделать что-то равноценное будет проблематично.
Именно оно сочетает в себе возможность физического присутствия, например, чтобы взять необходимую пробу, с качеством и объективностью исследований внутренних органов.
Потому полноценную замену процедуре найти проблематично.
Тем не менее, есть дополнительные лабораторные исследования, которые могут хотя бы частично заменить эту процедуру. К ним относятся рентген, томография (МРТ) и УЗИ. Они являются неинвазивными,то есть не требуют прямого вмешательства в организм женщины, а значит, навредить особенно сильно они также не могут.
Если необходимо собрать лишь базовую информацию, то прибегают к ним, хотя, например, томография во время беременности также настоятельно не рекомендуется, хотя именно она лучше всего подходит для обследования. например, при спайках кишечника. Но в некоторых ситуациях, к сожалению, найти полноценную замену сложно.Подводим итоги
Колоноскопия в принципе является одном из наиболее распространённых и наиболее эффективных методов исследования внутренних органов. Но можно ли в принципе делать колоноскопию при беременности? Это очень нежелательно, во многих случаях этот вариант настоятельно не рекомендуется.
Но если есть необходимость, если нет процедур, которые могли бы полноценно заменить данный вид исследования, то тогда по усмотрению врача допустимо провести и колоноскопию.
Врач взвесит имеющиеся риски, оценить, что опаснее – проведение исследования или отказ от его проведения – и примет решение, что же именно делать в конкретном случае.
Источник: https://proskopiyu.ru/kolonoskopiya/mozhno-li-delat-kolonoskopiyu-pri-beremennosti.html
Колоноскопия в период беременности
Как правило, колоноскопия беременным женщинам нужна крайне редко. Это исследование проводится только по необходимости, тем более у женщин в положении и во время кормления ребенка. Но иногда возникает необходимость в выполнении колоноскопии и у таких пациенток.
Нередко основанием для проведения колоноскопии становится подозрение на рак толстого кишечника. Бытует мнение, что это заболевание характерно только для мужского пола, но это не так. Согласно статистике, среди онкологических заболеваний, которые встречаются у женщин, около 40% занимает колоректальный рак. Исходя из этого, колоноскопия становится вынужденной мерой и у прекрасной половины.
Колоноскопия у беременной женщины
Нужно понимать, что для проведения подобного исследования должны быть веские основания. Беременность не является абсолютным противопоказанием.
Показанием к колоноскопии может стать, например, наличие у будущей мамы в анамнезе неспецифического язвенного колита или болезни Крона. В этом случае исследование необходимо провести, чтобы специалист мог дифференцировать нарушение нормальной работы кишечника от обострения хронического заболевания.
При различных поражениях толстого кишечника врач может назначить такие диагностические методы, как рентген с контрастным веществом (ирригоскопия), магнитно-резонансная томография (МРТ), диагностическая лапароскопия. В данном случае стоит понимать, что ни один из данных методов не разрешается назначать беременным женщинам.
Контрастное вещество, по сути, обладает пусть и малым, но радиоактивным действием. При введении его в кишечник оно располагается максимально близко к плоду, не говоря уже о том, что рентгеновское воздействие вредно для малыша само по себе. МРТ также противопоказано беременным женщинам из-за сильного воздействия магнитного поля.
Лапароскопия при всем прочем является разновидностью оперативного вмешательства, что также вредно в случае беременности.
Однако из вышеперечисленного не следует, что лучше назначить колоноскопию, чем какой-либо другой метод исследования. Любая процедура назначается только в том случае, если ее полезность будет сильно превышать возможные риски для организма.
Вопрос о необходимости проведения колоноскопии беременной решается индивидуально
Колоноскопия у беременных женщин выполняется только по строгим показаниям!
В случае проведения колоноскопии у беременных женщин нужно сделать ее под местной анестезией, исключив системное воздействие на организм будущей мамы и плода.
Нужно сказать, что разрешается делать колоноскопию беременным пациенткам, особенно, если у них есть хронические заболевания кишечника в анамнезе. Пациентки всегда должны это помнить.Само по себе исследование не несет существенной опасности для организма женщины и развивающегося плода.
Угрозой может быть анестезия, но уже выше было сказано, что в случае беременных женщин используется местный вид анестетиков, который менее вредный.
Жизненная необходимость вынуждает идти на крайние меры. Для дальнейшего здоровья крайне важно вовремя пройти обследование, чтобы в будущем не было печальных последствий.
Подготовка в колоноскопии
Если колоноскопия была назначена, важно к ней правильно подготовиться. Когда данная процедура назначается в условиях стационара, то ни о каких подготовительных операциях беспокоиться не стоит. Нужно положиться на все те манипуляции, что будут проводить врачи.
Об особенностях питания перед колоноскопией расскажет врач
Подготовка к колоноскопии начинается задолго до процедуры – с соответствующей диеты.
Из рациона беременной женщины скорее всего уже будут исключены цитрусовые, крепкий кофе и чай, а также некоторые другие продукты, которые могут помешать проведению исследования.
Стоит также воздержаться от приема продуктов, вызывающих брожение (фасоль, орехи, изюм, газированные напитки, черный хлеб, морковь, свекла и т.д.).
Следующий этап подготовки организма – очищение кишечника. Выполнить его можно как с помощью клизмы, так и с помощью слабительных препаратов. Оба варианта несут в себе как плюсы, так и возможные противопоказания.
Очистительная клизма на поздниках сроках беременности обычно не назначается из-за риска вызова преждевременных родов. Слабительные также опасны, так как они стимулируют активность кишечника, что может спровоцировать выкидыш.
Выбор конкретного метода очищения не стоит делать самостоятельно.
После проведения процедуры практически сразу можно вернуться к привычному ритму жизни и привычному питанию. Если вдруг возникнут какие-либо неприятные ощущения, то они не должны задержаться надолго.
Можно ли делать колоноскопию при беременности – вопрос достаточно спорный и дискуссионный. Лучше всего делать ее тогда, когда нет других методов диагностики и польза превышает возможные риски как для мамы, так и для ребенка.
Источник: https://diagnostinfo.ru/skopiya/colonoscopy/kolonoskopiya-pri-beremennosti.html
Проведение колоноскопии у беременных
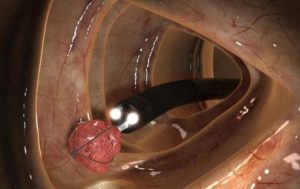
Колоноскопия относится к эндоскопическим методам, которые максимально информативно помогают исследовать толстый кишечник.
Потребность в проведении процедуры в период гестации возникает не часто, однако иногда может необходима.
В данной статье мы разберем вопрос о том, насколько безопасно делать колоноскопию при беременности (как для матери, так и для плода), а так же какие должны быть для этого показания.
У женщин во время беременности могут возникнуть или обостриться кишечные заболевания. Колоноскопия, не смотря на неприятность её проведения для пациента, является одним из наиболее безопасных методов обследования при условии выполнения следующих критериев:
- Правильная оценка возможных рисков и показаний к проведению диагностики.
- Необходимая подготовка пациентки к эндоскопии.
- Соблюдение методики проведения обследования.
Во время беременности крайне нежелательно проводить компьютерную томограмму (КТ) и рентгенографию с контрастом для исследования кишечника из-за воздействия излучения при выполнении снимков и токсичности вводимого бария.
Однако колоноскопия при беременности так же не является абсолютно безопасной процедурой. Во время исследования необходимо проводить обезболивание или даже наркоз, которые могут неблагоприятно сказаться на ребенке.
Седативные препараты, погружающие пациента в сон на период проведения диагностического мероприятия, способны вызвать недостаток кислорода для плода (гипоксию) и снизить его кровеносное давление.
К этому так же приводит длительное положение женщины на спине, что необходимо для введения колоноскопа.В таком случае матка под действием гравитации будет прижиматься к задней стенке таза, и сдавливать кровеносные сосуды, в частности нижнюю полую вену, которая питает органы брюшной полости и участвует в кровоснабжении развивающего ребенка.
На ранних сроках (в первом триместре), когда у плода начинают закладываться основные органы и системы необоснованное вмешательство может привести к внутреннему кровотечению или выкидышу.
В связи с этим исследование перенося на второй триместр, когда опасности для ребенка уже практически нет.
Однако это не относится к проведению экстренной колоноскопии, которая необходима при существенной угрозе жизни и здоровью матери.
На последних неделях беременности введение колоноскопа может спровоцировать преждевременные схватки, поэтому при возможности процедуру откладывают на послеродовой период.
Показания
Основными заболеваниями и клиническими проявлениями, при которых проводят колоноскопию у беременных являются:
- Симптомы острой кишечной непроходимости
- Сильное кровотечение из заднего прохода
- Повреждение желчных и панкреатических путей
- Ишемический колит
- Тошнота и рвота, которые не уменьшаются после приема препаратов
- Затруднение прохождения пищи
- Подозрение на наличие опухоли или предракового полипа в толстой кишке
- Воспаление желчного пузыря или поджелудочной железы (или их сочетание)
Наилучшие условия для проведения исследования достигаются при плановой диагностике, однако не исключаются и показания, при которых необходимо выполнение экстренной колоноскопии.
Противопоказания
Противопоказаниями при беременности (кроме очень ранних и поздних сроков гестации) являются общие ограничения при проведении колоноскопии:
- Тяжелое состояние пациента с явлениями дыхательной или сердечно-сосудистой недостаточности
- Спаечный процесс в кишечнике
- Дивертикулит
- Геморраический шок, который возникает при массивной кровопотере
- Подозрение на перитонит (требует срочного хирургического вмешательства)
- Перфорация (прорыв) стенок кишечника
- Геморрой в стадии обострения
- Инфекционные и венерические заболевания
- Анальная трещина
- Геморрагический васкулит
- Нарушения мозгового кровообращения
К относительным противопоказаниями (при которых вопрос о проведении колоноскопии решается индивидуально с оценкой риска и пользы от исследования) являются:
- ЭКО (особенно при многоплодной беременности)
- Наличие в прошлом самопроизвольных абортов
- Гнойно-септические осложнения
Сама беременность не относится к абсолютным противопоказаниям для проведения колоноскопии.
Подготовка к исследованию
Общая подготовка:
- Коррекция общего состояния пациента (нормализация давления и водно-электролитного баланса)
- Исследование крови на наличие инфекций
- При необходимости оценка состояния системы свертывания крови (коагулограмма)
Местная подготовка заключается в очищении толстого кишечника.
За 3 дня до колоноскопии назначается диета с исключением плохоперевариваемых продуктов:
- Твердых фруктов
- Овощей
- Мучного
- Картофеля
Для поддержания водного баланса разрешено пить воду, чай или натуральные соки.
Из еды предпочтение отдается нежирным бульонам, вареным яйцам и кисломолочным продуктам.
Особенностью подготовки при беременности является отсутствие возможности назначения стимуляторов перистальтики кишечника (так как они вызывают сокращения матки).
Вечером перед обследованием выпивают 1 дозировку препарата “Дюфалак” (разведенный в стакане воды). Он разжижает кишечное содержимое и способствует пассажу стула. Так же принимают “Фортранс”: 1-2 пакетика растворяют в 1 л прохладной воды (необходимо принять 2/3 в течение часа, а оставшуюся треть на следующий день).Утром ставят очистительную клизму и при необходимости используют газоотводную трубку.
Выбор наркоза
Все лекарства разделяются на группы, согласно оказываемому действию на матерь и плод. К сожалению, в абсолютно безопасной категории “А” находится только один препарат – фолиевая кислота. Все средства необходимые для седации в ходе проведения колоноскопии относятся к группам “B” или “D”.
Основными препаратами, которые назначают для наркоза являются бензодиазепины:
- Диазепам – запрещен для применения во время беременности.
- Мидазолам – нельзя применять только в 1 триместре (до 13 недели).
- Пропофол – относиться к категории “B” и может быть использован под контролем анестезиолога.
Последний препарат прошел исследования на животных и не оказывал токсического действия на развитие эмбриона.
Кормящим матерям нужно учитывать, что все бензодиазепины попадают в грудное молоко. На сутки после проведения обследования следует отказаться от вскармливания, а так же сцедить первую порцию жидкости.
Источник: https://GastroZona.ru/diagnostika/issledovanie/kolonoskopiya-pri-beremennosti.html
Не опасно ли делать колоноскопию при беременности
Колоноскопия при беременности пугает многих будущих матерей, страдающих различными заболеваниями органов пищеварения. Действительно, для них эта процедура крайне опасна, т. к.
может спровоцировать выкидыш или преждевременные роды. Кроме того, анестезия, применяемая для снижения дискомфорта, попадает в кровь женщины и вредит плоду.
Поэтому беременным принято назначать альтернативные варианты обследования.
Показания к назначению
Колоноскопией называют инструментальный осмотр толстой и прямой кишки изнутри, предназначенный для выявления любых отклонений в структуре и забора биоматериала для гистологического анализа пораженной области.
По сравнению с другими диагностическими мероприятиями, процедура имеет ряд преимуществ, а именно:
- высокую информативность;
- относительную безопасность;
- отсутствие вредного излучения.
Данный тип исследования назначается проктологом или гастроэнтерологом на основании совокупности характерных симптомов пациента:
- болей в животе различной локализации;
- кровотечений из прямой кишки;
- продолжительного запора, диареи;
- тошноты и рвоты;
- потери аппетита;
- слабости;
- быстрого снижения веса;
- повышения онкологических маркеров в анализах;
- изменений лейкоцитарной формулы крови.
Подготовка
Для получения достоверных данных, человек должен придерживаться всех рекомендации лечащего врача за 3-е суток до осмотра:
- Соблюдать особую диету.
- Проводить очищение при помощи клизмы.
- Применять слабительные препараты.
Во время диеты запрещено употребление:
- черного хлеба;
- бобовых;
- фастфуда;
- фруктов, ягод и овощей в любом виде;
- молока;
- перловой и пшеничной круп;
- газировок.
Основной рацион должен состоять из:
- Различных каш (кроме запрещенных), сваренных на воде.
- Сухарей.
- Нежирного творога.
- Отварного мяса и рыбы.
- Легкого бульона.
- Чая и воды.
Как проводится?
Перед началом процедуры человеку будет предложена одна из следующих методик для снижения болевых ощущений:
- Седация. Проводится при помощи специальных препаратов, вводящих пациента в состояние поверхностного сна. Он не чувствует боли и дискомфорта, но находится в сознании.
- Местное обезболивание. Позволяет снизить неприятные ощущения при помощи специальных гелей с лидокаином, которыми смазывают наконечник эндоскопа. Иногда вещество вводят через вену.
- Общая анестезия. Чаще применяется при осмотре детей, лиц с низким болевым порогом или психическими расстройствами.
На время исследования (15-30 мин.) пациент занимает положение лежа и прижимает колени к груди. Когда все подготовительные этапы завершены, специалист вводит через анальное отверстие больного гибкий зонд (эндоскоп), оснащенный наконечником с видеокамерой. За счет подачи воздуха, стенки кишечника раздвигаются и позволяют прибору осторожно продвигаться вперед.
Если будут выявлены патологические участки, врач может сделать биопсию в процессе исследования. Окончательным этапом будет выпуск лишнего воздуха и извлечение зонда.
Если обследование было проведено удачно, то никаких жалоб наблюдаться не должно, кроме небольшого дискомфорта в районе ануса.
Редко наблюдается появление:
- кровяных выделений;
- болевых ощущений;
- повышенной температуры тела.
В таком случае потребуется консультация врача, иногда госпитализация.
Риски и выявляемые патологии
Зачастую осмотр переносится хорошо. Возможные осложнения могут наблюдаться при движениях во время процедуры либо при сильном поражении кишечных стенок.
У больных могут появиться:
- перфорации;
- кровотечения;
- боль в животе;
- вздутие.
При плохой переносимости общего наркоза возможна остановка дыхания, но такое случается кране редко.
Эндоскопическое исследование позволяет выявить ряд патологий нижнего отдела пищеварительного тракта, которые не способны определить другие виды диагностики:
- рак;
- полипы;
- дивертикулы;
- колиты;
- туберкулез;
- болезнь Крона;
- неспецифический язвенный колит.
В отличие от остальных методик, колоноскопия позволяет обнаружить болезнь на начальных стадиях, что значительно облегчает дальнейшее лечение, а иногда спасает человеку жизнь.
Противопоказания
Процедуру не проводят при:
- беременности;
- геморрое;
- анальных трещинах;
- наличии спаек;
- перфорации кишечника;
- перитоните;
- обильных кровотечениях;
- тяжелых формах язвенных колитов;
- инфаркте миокарда;
- легочной, сердечной и печеночной недостаточности.
В период лактации она также не рекомендуется из-за необходимости приема специальных препаратов (наркоза), проникающих в грудное молоко.
Альтернативные варианты
Если в анамнезе пациента присутствуют противопоказания, тогда пациенту подбирают другой метод, позволяющий максимально точно оценить состояние кишечника:
- Рентген с контрастом и без.
- УЗИ.
- МРТ или КТ.
- Проглатывание эндокапсулы.
Последний метод является наиболее приближенным к колоноскопии, однако имеет высокую стоимость и не позволяет произвести забор биоматериала при обнаружении патологии.
На вопрос, можно ли делать колоноскопию во время беременности, ответ неоднозначный. Такая необходимость возникает довольно редко. При появлении жалоб со стороны кишечника пациентке может быть назначено альтернативное обследование.
В случаях крайней необходимости вопрос решается индивидуально, на основании истории болезни и учитывая срок. Чаще всего применение эндоскопа планируют после родоразрешения.
Проведение обследования перед тем как забеременеть, значительно снижает риск необходимости проведения ректального осмотра во время вынашивания ребенка.
Источник: https://proctologi.com/gemorroi/diagnostika/kolonoskopiya-pri-beremennosti.html
Можно ли делать колоноскопию при месячных?
Колоноскопия – это базовая процедура в диагностике заболеваний кишечника. Она требует специальной подготовки и высокой квалификации специалиста. Именно это дает возможность своевременно выявить воспалительный процесс, онкологическое заболевание.
Многих пациенток волнует вопрос о том, можно ли делать такую процедуру во время менструаций, беременности, при наличии некоторых сопутствующих заболеваниях в гинекологической сфере, раке шейки матки.
Объективный ответ позволит качественно подготовиться к процедуре, получить точные результаты без вреда для здоровья
Специфика процедуры, особенности подготовки
Колоноскопия
Колоноскопию проводят с помощью специального инструмента – эндоскопа (колоноскопа), оснащенного оптической системой, светом. Специалист вводит зонд через прямую кишку, расправляя ее изгибы потоком воздуха, и продвигает по кишечнику до конуса слепой кишки. Затем он медленно вынимает аппарат, изучая при этом состояние слизистой оболочки органа. Время проведения – в среднем 15-30 минут.
Чтобы обзор тканей был хорошим, кишечник предварительно очищают в несколько этапов. Сделать это можно с помощью клизмы, специального слабительного препарата. Также необходимо соблюдение диеты.
За неделю до нужной даты из рациона исключают цельнозерновые продукты, овощи и фрукты, содержащие семечки.
За 3 дня до процедуры пациент переходит на легкоусвояемую пищу без клетчатки, последний ее прием – в полдень накануне колоноскопии.Подготовка к гистероскопии матки (осмотр шейки, внутреннего слоя матки гистероскопом – эндоскопической системой) тоже требует коррекции питания. Есть после 8 часов вечера перед процедурой нельзя, а после полуночи вплоть до ее проведения не рекомендуется пить. Такие ограничения направлены прежде всего на облегчение выхода пациентки из наркоза, улучшение ее состояния после гистероскопии.
Колоноскопия в гинекологии: менструальный цикл, беременность, сопутствующие болезни
Процедуру рекомендовано делать за несколько дней до или после месячных. Это обеспечит максимальный комфорт и хорошее самочувствие. Если возникнет необходимость в экстренном обследовании кишечника (например, при внутрибрюшном кровотечении), его проведут в условиях минимальной подготовки в любой день цикла.
Эндометриоз
Но в некоторых случаях процедуру необходимо проводить именно в первые дни менструации, например, при эндометриозе (болезнь, при которой клетки внутреннего слоя матки – эндометрия разрастаются и поражают слизистые оболочки других органов, ее шейку).
Пациентки часто не догадываются об истинной причине неприятных симптомов, обостряющихся в этот период: спазмообразные боли в тазе, запоры, боли в течение полового акта, ложные позывы к дефекации, сочетающиеся с нарушениями цикла.
В критические дни такие нарушения могут сочетаться даже с кишечным кровотечением, непроходимостью.
При подозрении на эндометриоз кишечника, обследование целесообразно делать именно во время месячных, когда симптоматика наиболее ярко выражена, в другой период исследования будут малоэффективными.
Беременность не считают абсолютным противопоказанием к проведению колоноскопии, но показания к проведению процедуры должны быть очень строгими.
Например, если женщина до беременности страдала неспецифическим язвенным колитом (воспалительное заболевание слизистой), болезнью Крона (воспаление желудочно-кишечного тракта с образованием язв) и на первых месяцах вынашивания возникает диарея, то врачам нужно сразу определить природу нарушения. При таких патологиях крайне важно оперативно выяснить, что это: функциональный сбой работы системы или обострение заболевания.
Совет: перед проведением колоноскопии важно сообщить врачу о проведенных недавно медицинских процедурах.
Если женщине провели, например, эксцизию шейки матки (удаление патологических участков ткани лазером, радиоволнами, током), специалист должен об этом знать для оценки общего состояния женщины, влияния принятых лекарственных препаратов на эффективность выбранного метода обезболивания, его безопасность.Назначая колоноскопию во время беременности, врач всегда должен соотносить предполагаемую пользу и вред для плода, матери
Вопрос о выборе обезболивающих средств принимает врач. В большинстве случаев ограничиваются местной анестезией, но в виде исключения (если будет доведено отсутствие риска для плода) могут применить терапию сульфасалазином, кортизоном.
Факторами риска для будущей мамы может стать прием седативных (успокаивающих) препаратов перед процедурой, длительное положении лежа, что может спровоцировать повышение тонуса матки, расширение шейки, нехватку кислорода у плода, уменьшение кровотока матери. Поэтому проведение колоноскопии во время беременности – это крайняя мера, когда существует угроза жизни и здоровью матери: обострение хронической болезни кишечника, кровотечение, подозрение на опухоль, сильные боли в животе.
Важно знать, что удаление новообразований разной природы на первых стадиях позволяет не использовать «открытые» операции, сохранить орган, нормальный процесс пищеварения и дефекации. Лапароскопия при внематочной беременности исполняет не менее важную функцию – сохраняет маточные трубы и дает возможность выносить своего ребенка в будущем.
Совет: рак занимает 2 место среди причин смерти женщин репродуктивного возраста. С беременностью может сочетаться практически любая патология: рак шейки матки, молочной железы, кожи, лимфатической системы. Поэтому каждая женщина должна регулярно проходить все необходимые обследования, в том числе колоноскопию, и ответственно готовится к материнству.
Колоноскопию считают самой информативной диагностической процедурой обследования кишечника. Беременным женщинам, пациенткам с менструациями процедуру можно делать строго по показаниям, в зависимости от их состояния здоровья и целесообразности обследования на данном этапе.
Советуем почитать: как обследовать кишечник кроме колоноскопии
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Источник: http://VseOperacii.com/zhkt/kishechnik/kolonoskopiya-pri-mesyachnyx.html
Что такое колоноскопия кишечника и как ее делают
Разнообразие диагностических методов сегодня позволяет с минимальным риском для здоровья определить наличие различных патологических состояний и новообразований в практически любой точке организма.
Развитие эндоскопии позволяет визуально оценить состояние внутренней стенки пищеварительного тракта.
Применяются инструменты, позволяющие выявить язвенные дефекты, эрозии, полипы и другие патологические элементы, которые могут находиться от пищевода, до анального сфинктера. Одним из таких методов является колоноскопия.
Проведение диагностики требует наличия специального помещения, подготовленного персонала и соответствующего инструментария. Колоноскоп – это специальный инструмент, состоящий из оптоволоконной трубки, осветительного компонента и нагнетающего воздух приспособления. Именно он позволяет визуализировать слизистую оболочку толстого кишечника.
Новейшие аппараты обладают специальными манипуляторами, которые позволяют осуществить забор материала для гистологического исследования, осуществить удаление или прижигание небольших полипов.
Колоноскоп вводится через задний проход в просвет прямой кишки.
Постепенно он продвигается вдоль просвета кишечника, манипулятор в этот момент накачивает орган воздухом, благодаря чему удается осмотреть расправленные складки слизистой оболочки.
Выполнение описанных действий требует от оператора максимальной концентрации и координации. По мере продвижения зонда, для облегчения преодоления физиологических изгибов ободочной кишки, возможно, потребуется изменение положения тела пациента. Максимальная дальность введения аппарата позволяет осмотреть Баугиниеву заслонку.Новейшие колоноскопы позволяют осуществить поворот оптической части на 180 градусов внутри кишки. Именно этот прием позволяет оценить дистальный отдел прямой кишки, так как именно здесь наиболее часто определяется развитие полипов и опухолей. Но в силу особенностей анатомического строения, при прямом введении камеры, этот участок остается вне поля зрения врача.
Детская колоноскопия выполняется по стандартной вышеописанной методике, но требует использование детского эндоскопа, который отличается лишь диаметром и длинной зонда.
Что показывает колоноскопия
Данный инструмент был разработан и успешно используется для оценки состояния толстого кишечника. Визуализация позволяет опытному эндоскописту выявить изменения на слизистой оболочке прямой, сигмовидной, ободочной и слепой кишки, патологическую ее окраску, наличие язв или полипов, осуществить забор материала для гистологического исследования.
Какой врач проводит обследование прямой кишки
Выполнять данный вид исследования может только высококвалифицированный врач-эндоскопист. Диагностикой и лечением дистальных отделов пищеварительной системы обычно занимается проктолог, но колоноскопия требует особых навыков и длительного процесса овладения манипуляцией. В связи с этим, ее выполняет именно эндоскопист.
Показания к колоноскопии кишечника
Перед началом проведения диагностики, необходимо определить наличие показаний. Этим должен заниматься высокоспециализированный врач проктолог.
К состояниям, при которых требуется проведение колоноскопии относят:
- наличие примеси крови или большого количества слизи в каловых массах;
- диагностика синдрома хронической диареи;
- частые запоры, чередующиеся с диареей;
- постоянные запоры;
- обнаруженные при помощи других диагностических манипуляций полипозные разрастания;
- колоноскопия при низком гемоглобине позволяет выявить источник кровотечения;
- подозрение на наличие паранеопластического процесса в толстом кишечнике;
- черный стул;
- при поносе длительного профузного характера;
- диагностика неспецифического язвенного колита и болезни Крона;
- биопсия слизистой толстого кишечника.
Противопоказания к обследованию кишечника
Существует определенный перечень патологических состояний, которые являются абсолютными или относительными противопоказаниями для проведения эндоскопического обследования толстого кишечника.
К противопоказаниям относятся:
- наличие инфекционного процесса в острой стадии;
- перитонит;
- декомпенсированная сердечная и дыхательная недостаточность;
- патологии свертывающей системы крови;
- тяжелая форма ишемического колита;
- обострение язвенного колита;
- наличие анальных трещин;
- парапроктит;
- беременность на любом сроке.
Колоноскопия при беременности
Беременность является абсолютным противопоказанием для проведения данной диагностической процедуры в виду возможного развития побочных явлений связанных с жизнью плода или работой пищеварительного тракта женщины.
Колоноскопия при геморрое
Геморрой не является противопоказанием для проведения данной диагностической манипуляции, но запущенные стадии заболевания могут значительно усложнять сам процесс для эндоскописта. Перед исследованием доктор должен оценить проходимость анального канала и при наличии выпадающих геморроидальных узлов –вправить их.
Колоноскопия при спайках кишечника
Спайки значительно осложняют прохождение эндоскопа, но при наличии высокого уровня навыков у проводящего исследование врача, вероятность неудачи или развития нежелательных последствий сводится к нулю.
Колоноскопия при месячных
Менструальное кровотечение не относится к противопоказаниям для проведения процедуры. Однако по возможности желательно воздержаться от ее проведения. Наиболее подходящий период — посредине цикла.
Как часто можно делать колоноскопию кишечника
Выполнение этой процедуры сопровождается относительно низкой вероятностью осложнений или побочных эффектов.
В то же время она является наиболее информативным методом, позволяющим выявить патологии и новообразования в просвете толстого кишечника. Специалисты утверждают, что выполнять ее без вреда организму можно достаточно часто.
Рекомендуется проходить обследование с периодичностью в три-пять лет после достижения пятидесятилетнего возраста.
При наличии онкологической патологии в семейном анамнезе, регулярную диагностику лучше начать проходить после достижения сорока лет. Больные, в отношении которых проводились оперативные вмешательства на органах брюшной полости, должны проходить профилактические осмотры каждые три года для раннего выявления рецидивов.
Как подготовиться к колоноскопии
Любое диагностическое исследование требует проведения специальной подготовки. Эндоскопия толстого кишечника не исключение.
Для получения максимально информативной картинки, пациенту рекомендуют выполнить следующие действия за три-четыре дня до манипуляции:
- отказаться от употребления продуктов питания, содержащих большое количество клетчатки;
- прекратить употреблять газированные напитки;
- исключить прием сдобные хлебобулочные изделия;
- перейти на диетическое питание, включающее манную кашу, ненаваристые бульоны, вареное мясо и кисломолочную продукцию.
Подготовка к колоноскопии вечером перед процедурой требует полного отказа от приема пищи, разрешено употреблять только небольшое количество бульона. Также нужно опорожнить кишечник и принять слабительное средство.
Непосредственно за несколько часов до обследования, нужно еще раз опорожнить кишечник, поставить сифонную клизму до получения чистой воды.
Некоторые специалисты рекомендуют принять на ночь дозу успокаивающего средства, чтобы уменьшить нервозность перед манипуляцией.
Какие анализы сдать перед колоноскопией
Проведение колноскопии приравнивается к хирургической манипуляции, в связи с чем, перед ее выполнением, необходимо сдать определенные анализы.
Необходимы анализы:
- общий клинический анализ крови;
- определение биохимических показателей сыворотки крови;
- анализ каловых масс на наличие скрытой крови;
- бактериологическое исследование кала.
Что брать с собой на колоноскопию
Для максимального упрощения и облегчения прохождения процедуры как для пациента, так и для медицинского персонала.
Желательно принести с собой следующие вещи:
- сменную обувь;
- простынку или пеленку;
- все результаты лабораторной и инструментальной диагностики;
- после достижения сорокалетнего возраста, нужно принести с собой недавносделанную кардиограмму и
- заключение терапевта;
- теплые носки;
- лучше взять также специальные трусы для колоноскопии, они представляют из себя специальные тканевые шорты со специальным прорезом в области заднего проходя, они помогают провести процедуру с максимальным комфортом для пациента;
- упаковку влажных салфеток или моток бумажных полотенец.
Как проводится колоноскопия
Продолжительность осмотра обычно длится от десяти до шестидесяти минут. Все зависит от проходимости дистальных отделов пищеварительной трубки, наличия спаек, геморроя и степени подготовленности пациента. Также влияет психическое состояние больного, излишняя нервозность может существенно усложнять проведение обследования.
Колоноскопия с анестезией
Процедура считается достаточно неприятной, хотя нередко проводится без какой-либо анестезии или обезболивания. Нередко применяется поверхностная анестезия, достигаемая при помощи смазывания зонда специальной мазью, в составе которой находится анестезирующее средство.
Колоноскопия под наркозом
В медицинских центрах высокоразвитых государств данный вид эндоскопии проводится при помощи общего наркоза.
Это обеспечивает полное расслабление тела пациента, абсолютную безболезненность и позволяет проводить осмотр так долго, как потребуется и в случае необходимости произвести удаление полипов или прижигание малых новообразований.
Тем не менее, существует риск развития нежелательных эффектов от применения препаратов для введения пациента в наркоз. Использование этого метода не всегда является оправданным в связи с риском.
Колоноскопия под седацией
В практически ста процентах случаев достаточно выполнения в отношении больного седации. Эта позволяет ввести пациента в подобное сну состояние, при котором он не ощущает дискомфорта или боли.
С этой целью вводится пропофол, что имеет как положительные, так и отрицательные стороны.
Недостатком считается длительный выход из этого состояния, во время которого требуется присутствие родственника или медицинского персонала.Многие пациенты перед исследованием часто задаются вопросом, больно ли делать колоноскопию. Современные эндоскопы в совокупности с методами седации позволяют полностью избежать дискомфорта и болевых ощущений.
Результаты колоноскопии кишечника
Диагностика требует определенных навыков и опыта от эндоскописта, во время визуализации слизистой.
Доктор оценивает следующие параметры:
- цвет;
- эластичность;
- влажность;
- податливость;
- наличие стриктур, эрозий, язв, полипов, опухолей.
Здоровый кишечник характеризуется бледно-розовой окраской, влажной и податливой стенкой без патологических элементов. При наличии эрозии или полипов, необходимо произвести забор материала для гистологии. Это позволит установить природу заболевания и глубину поражения.
Возможные последствия после колоноскопии
Любое вмешательство во внутреннюю среду организма человека, особенно при наличии сопутствующего поражения толстокишечной стенки, возможно возникновение побочных нежелательных эффектов.
В их перечень входят такие:
- перфорация одного из отделов толстого кишечника;
- перитонит;
- болевой синдром в области живота;
- кровотечение с места удаленного полипа;
- дискомфорт в области заднего прохода;
- проблемы с дефекацией;
- инфицированность возбудителями вирусного гепатита;
- аллергическая реакция на компоненты наркоза.
Эндоскопия является наиболее современным методом, позволяющим оценить состояние пищеварительной системы. При помощи колоноскопа можно осмотреть ее дистальные отделы.
Метод обладает широким спектром показаний, относительно малым количеством состояний, при которых противопоказано его и при правильном выполнении, редко приводит к развитию осложнений.
Единственным более щадящим методом, но обладающим меньшей информативностью считается бесконтактная колоноскопия, выполняемая при помощи компьютерного томографа.
Источник: https://telemedicina.ru/disease/diagnostika/kolonoskopiya-kishechnika


