Лечение воспалительных болезней роговицы и склеры
Склерит (воспаление склеры глаза): причины, симптомы, лечение (капли, народные средства и другое) и прочие аспекты
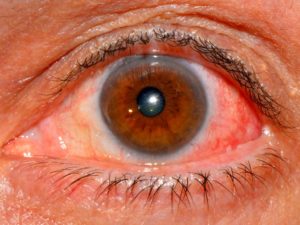
Склерой называется наружная оболочка глаза, которую образуют многочисленные коллагеновые волокна, расположенные хаотично. При её воспалении возникает опасное заболевание — склерит, несвоевременное лечение которого может привести к потере зрения.
Описание и виды заболевания
Склерит — тяжёлая патология зрительного аппарата, для которой характерно наличие воспаления во всех слоях склеры. Как правило, этот процесс односторонний, но в некоторых случаях могут поражаться оба глаза. У мужчин такое заболевание встречается реже, чем у женщин.
При воспалении склеры возникает опасное заболевание — склерит
Склерит в детском возрасте — довольно редкое явление. Причиной развития болезни является неспособность организма ребёнка активно противостоять инфекциям.
У малышей этот процесс очень болезненный, он может спровоцировать ухудшение зрения.
Формированию патологии у детей школьного возраста и подростков способствуют нарушения обмена веществ, аллергические и аутоиммунные болезни.
Существует три степени тяжести заболевания:
- Лёгкая. Поражается и краснеет небольшой участок глаза. На повседневной активности такой дефект не отражается.
- Средняя. Поражение может быть односторонним или двусторонним. У больного возникают головные боли, слёзотечение, ухудшается самочувствие.
- Тяжёлая. Воспалением охвачена вся перикорнеальная зона (краевая сосудистая сеть роговицы). Болевые ощущения ярко выражены, возникают нарушения зрения.
По локализации различают такие виды патологии:
- Передний. Воспаление возникает в переднем отделе склеры. При этом наблюдается отёк и изменение цвета тканей.
- Задний. Эта форма заболевания встречается редко, чаще всего возникает на фоне патологий, которые затрагивают весь организм. Характеризуется истончением склеры в заднем отделе глаза, болевыми ощущениями, ограниченной подвижностью глаз.
В свою очередь, передний склерит имеет несколько форм:
- Узелковая. Для такой формы характерно появление неподвижных узелков на поверхности склеры.
- Диффузная. Воспаление охватывает всю поверхность склеры или большую её часть. При этом нарушается сосудистый рисунок.
- Некротическая. Самая сложная форма патологии. Проявляется сильными болями, может привести к перфорации (повреждению) склеры.
Иногда заболевание может протекать в гнойной форме, для которой характерно образование небольшой припухлости в глазу, наполненной гноем. Лечение такой патологии осуществляется исключительно хирургическим путём.
Виды склерита — галерея
При диффузной форме склерита воспалительный процесс охватывает всю склеру или большую её часть Узелковый склерит характеризуется возникновением неподвижных узелков на склере Некротический склерит может привести к перфорации склеры
Причины развития
Выделяют несколько основных причин возникновения заболевания:
- системные патологии. В половине случаев болезнь возникает на фоне гранулематоза Вегенера, рецидивирующих артритов, узелкового полиартрита;
- хирургическое вмешательство. Постхирургический склерит развивается в течение 6 месяцев после операции. Характеризуется появлением воспалённого участка с признаками некроза в зоне проведения хирургической манипуляции;
- травмы, химические ожоги, воздействие ионизирующего излучения;
- вирусы, бактерии, грибы.
Предрасполагающие факторы к развитию болезни:
- женский пол;
- снижение защитных сил организма;
- хронические воспалительные процессы в носоглотке;
- эндокринные болезни, нарушение обмена веществ;
- работа, требующая напряжения зрения.
Признаки и симптомы болезни
- Болевые ощущения. Интенсивность боли зависит от того, какая разновидность патологии диагностирована. Узелковая форма характеризуется незначительным дискомфортом. При выраженном воспалительном процессе с разрушением склеры возникают очень интенсивные стреляющие боли, отдающие в височную область, брови и челюсти.
- Гиперемия (покраснение). Может быть ограниченной или распространённой.
- Слёзотечение. Возникает при раздражении нервных окончаний.
- Расширение сосудов.
- Выпячивание глазного яблока.
- Пятна на склере желтоватого оттенка. Такое явление свидетельствует о развитии некроза или расплавлении склеры.
Иногда это единственное, но очень опасное проявление заболевания.
- Задний склерит проявляется отёком век и сетчатки, отслоением сетчатки.
Заболевание может протекать и без ярко выраженных симптомов.
Поэтому важно обращать внимание даже на незначительный дискомфорт, который является поводом для посещения доктора.
Для диагностирования склерита используют следующие методы:
- Сбор анамнеза. При опросе специалист должен выяснить, имеются ли у пациента жалобы со стороны других органов, не страдает ли он заболеваниями соединительной ткани, возникали ли подобные признаки в прошлом. В некоторых случаях может понадобиться дополнительное обследование у терапевта или ревматолога.
- Офтальмоскопия. Этот метод позволяет осмотреть сетчатку, зрительный нерв и сосудистую оболочку. В ходе исследования используется специальный прибор, который излучает направленный свет.
- Визометрия. Метод предполагает использование особых таблиц для проверки остроты зрения. Исследование позволяет выявить астигматизм и другие дефекты зрения, которые возникли в результате заболевания.
- Биомикроскопия. С помощью щелевой лампы врач осматривает глаза под большим увеличением.
- УЗИ. Такой метод исследования используют при подозрении на развитие заднего склерита. В некоторых случаях может понадобиться проведение компьютерной томографии.
- Мазок и бактериологическое исследование. Необходимы в случае инфекционной природы воспаления.
С помощью специального прибора врач осматривает сетчатку, зрительный нерв и сосудистую оболочку глаза
Из-за схожести симптомов важно дифференцировать воспаление склеры с такими патологиями, как:
- конъюнктивит. Болезнь характеризуется воспалением оболочки, которая выстилает внутреннюю поверхность век, слёзотечением и ощущением песка в глазу;
- эписклерит. Для этого состояния характерно поражение поверхностных слоёв склеры, в отличие от склерита, при котором воспаление проникает намного глубже;
- ирит. Такая патология отличается локальным покраснением по краю роговицы, болевые ощущения при нажатии не возникают;
- иридоциклит. Воспаление охватывает радужную оболочку, цилиарное тело, наблюдается изменение их цвета, сужение зрачка.
В зависимости от причин развития заболевания определяется способ лечения. Чтобы избавиться от неприятных симптомов, необходимо устранить факторы, которые способствовали появлению патологии. Чаще всего лечение проводится в домашних условиях, госпитализация нужна лишь при тяжёлых формах болезни или развитии серьёзных осложнений.
Медикаментозные средства для лечения склерита — галерея
Фармадекс уменьшает воспаление Мовалис устраняет боль Лидаза ускоряет рассасывание выделяющегося секрета Бетоптик снижает внутриглазное давление Преднизолон назначается при некрозе склеры Азатиоприн необходим в том случае, если патология спровоцирована болезнями соединительной ткани Флоксал назначается при гнойной форме заболевания Амоксил помогает избавиться от тяжёлых форм заболевания
Физиотерапия
После окончания острой стадии заболевания рекомендуется применение физиотерапевтических методов лечения:
- Электрофорез. К поражённым тканям прикладывают электроды, смазанные лекарственным средством. Под воздействием электрического тока препарат проникает непосредственно в зону воспаления. Лекарство подбирается в индивидуальном порядке (в зависимости от причин возникновения патологии).
- УВЧ-терапия. Тепловое воздействие электромагнитного поля высокой частоты помогает устранить боль и снять воспаление.
- Магнитотерапия. Магнитное поле способствует расширению сосудов, устраняет боль и воспаление, ускоряет процесс выздоровления и восстановления тканей.
Хирургическое лечение
Такой метод лечения используют в запущенных случаях, при поражении глубоких слоёв склеры, роговицы, радужки. Хирургическое вмешательство необходимо также при нагноении склеры. При выраженном истончении этой оболочки проводят её пересадку от донора. При вовлечении в процесс роговицы и резком снижении остроты зрения необходима пересадка роговицы.
Народные средства
С помощью народных средств вылечить склерит невозможно. Такую терапию можно применять только в сочетании с приёмом медикаментозных препаратов и исключительно после консультации врача.
- Чёрный чай. Эффективное и простое в приготовлении средство. Листовой чай нужно заварить, остудить, пропитать им тампон и приложить к поражённому глазу.
- Алоэ. Для приготовления лекарственного средства понадобится аптечный экстракт алоэ в ампулах, который разводят очищенной водой (1:10). Раствором нужно закапывать глаза 3 раза на день.
- Настой клевера. Чтобы приготовить лекарство:
- 1 ст. л. цветов растения заливают 1 ст. кипятка;
- настаивают 30 минут.
- средство используют в виде компрессов на пострадавший орган.
- Настой целебных трав.
- корень лопуха, цветы ромашки и василька в равных количествах смешивают;
- 1 ст.л. сбора заливают стаканом кипятка;
- настаивают 20 минут, процеживают. Используют средство для промывания глаз или компрессов.
- Настой золотого уса. Для приготовления средства измельчённый листочек растения заливают 100–150 мл. тёплой кипячёной воды и настаивают в течение ночи. Полученным раствором промывают воспалённые глаза.
Народные средства при склерите — галерея
Чёрный чайоказываетбактерицидное действие и укрепляет сосуды Алоэ славится своимипротивовоспалительными и антисептическими свойствами Клевер используют в составе компресса Золотой ус снимает воспаление
Возможные последствия и осложнения
В 50% случаев происходит рассасывание воспалительного инфильтрата без негативных последствий. При запущенной форме заболевания и отсутствии лечения возникают следующие осложнения:
- снижение, утрата зрения;
- распространение воспаления на роговицу (кератит), радужную оболочку (иридоциклит);
- вторичная глаукома, которая появляется при сращении хрусталика с радужкой и повышении давления внутри глаза;
- абсцесс склеры;
- формирование рубца в процессе заживления очага склерита. Это приводит к деформации глазного яблока и астигматизму;
- отёк и отслоение сетчатки.
Профилактические меры
С целью профилактики заболевания необходимо:
- своевременно лечить очаги хронической инфекции;
- соблюдать правила личной гигиены, не тереть глаза грязными руками;
- регулярно проходить профилактические осмотры;
- при наличии системных патологий придерживаться всех назначений врача.
Склерит является опасным заболеванием, которое может привести к утрате зрения. Поэтому при любых настораживающих симптомах необходимо обращаться к офтальмологу, который поможет определить причины дискомфорта и назначит эффективное лечение.
- Татьяна Мищанчук
- Распечатать
Источник: https://med-atlas.ru/vnutrennie-organy/sklerit-kak-raspoznat-i-vyilechit-patologiyu-glaz.html
Лечение воспалительных болезней роговицы и склеры
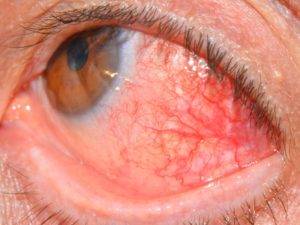
Аденовирусные кератиты и кератоконъюнктивиты
- Показано использование средств, которые применяют для лечения больных с аденовирусным конъюнктивитом.
- Полезны субконъюнктивальные инъекции противокоревого гаммаглобулина и дезоксирибонуклеазы. Первый препарат целесообразно вводить по 0,3 мл 1 раз в течение 2-3 дней, второй — по 0,5 мл на протяжении 2 недель.
Бактериальные кератиты
Взять с пораженной поверхности роговицы и конъюнктивы мазки для определения возбудителя заболевания и чувствительности его к антибиотикам.
- Расширить зрачок заинтересованного глаза путем инсталляции в него нескольких капель того или иного мидриатика (в возрастной дозировке).
- Приступить к частым закапываниям (до 6-8 раз в день) в глаз капель, содержащих антибиотики и/или антисептики. При выборе препаратов нужно учитывать результаты бактериологических исследований.
- В резистентных случаях показаны и субконъюнктивальные инъекции (1-2 раза в сутки) антибиотиков широкого или направленного действия — гентамицина (по 10-20 мг в сутки) или нетромицина.
- Сухое тепло (соллюкс) на область глаза.
Грибковые кератиты
Определить возбудителя заболевания (мазок и соскоб с конъюнктивы).
- При кандидозах наиболее эффективны нистатин (1% раствор в каплях и 1,0-2,5% растворы для подконъюнктивальных инъекций) и леворин (1,0-2,5% растворы в каплях и 2,5% глазная мазь).
- При других грибковых поражениях нужно использовать амфотерицин В (0,25-0,5% капли на 5% растворе глюкозы) и/или 2,5% суспензию натамицина (синоним — пимафуцин).
Акантамебный кератит
- Ежечасные инсталляции в больной глаз 0,5% раствора диоксидина.
Герпетические кератиты
Поверхностные формы (древовидный кератит):
- Использование препаратов, обладающих селективной противогерпетической активностью, — частые (до 8 раз в день) инсталляции в глаз 0,1% раствора идоксиуридина (ИДУ, Oftan IDU, герплекс, стоксил, керецид) в течение 10-14 дней (далее он оказывает выраженное токсическое действие на роговичный эпителий) или, что даже эффективнее, закладывание за веки 3-5 раз в день 3% мази ацикловира (зовиракса, виролекса).
- При ИДУ-резистентных формах кератита показаны частые инсталляции в глаз лейкоцитарного альфа-интерферона (200 ЕД/мл) или родственных ему препаратов — интерлока (10 000 ME в 0,1 мл фосфатного буфера), реаферона (5000-100 000 ME в 1 мл дистиллированной воды) или берофора. Режим инсталляций последнего препарата особый — 1 раз в день по 2 капли. Интервал между каплями 5-10 минут. Курс терапии 6 дней.
Предлагается к использованию и человеческий бета-интерферон (фибробластный). Препарат под названием «фрон» нужно инстиллировать по 2 капли 6 раз в сутки в течение 7 дней.
В качестве индуктора интерферона хорошо зарекомендовал себя полудан — биосинтетический полирибонуклеотидный комплекс, обеспечивающий выработку α, β и γ-интерферонов в тканях глаза и крови.
Его можно использовать в виде глазных капель (100 ME в 5,0 мл дистиллированной воды) или субконъюнктивальных инъекций (50-100 ME препарата уже в 1 мл растворителя).
- Показано использование иммуномодуляторов, в частности, ликопида.
- Курс внутримышечных инъекций витаминов B1 и В2; прием внутрь аскорбиновой кислоты и витамина А.
Глубокие формы (дисковидный кератит):
- Закладывание за веки 3% мази «Зовиракс» (ацикловир, виролекс) 4-5 раз в день.
- Субконъюнктивальные инъекции лейкоцитарного альфа-интерферона с активностью 200 ЕД/мл (по 0,3-0,5 мл №15-20) и/или его аналогов, например реаферона (ПО 60 000 ME в 0,5 мл растворителя). Полезны также и субконъюнктивальные инъекции индукторов интерферона, в частности полудана (100 Ед в 1,0 мл раствора).
- Использование иммуномодуляторов. Прием внутрь витаминов группы В и их внутримышечные инъекции.
Туберкулезные кератиты
- Общая курсовая терапия в течение 10-12 месяцев с одновременным использованием 2-3 противотуберкулезных препаратов I и II ряда (основные и резервные средства). К числу первых относятся: изониазид (суточная доза 5-15 мг/кг), рифампицин (8-10 мг/кг) и стрептомицин (15-20 мг/кг), вторых — пиразинамид (15-20 мг/кг), канамицин (1 г в сутки взрослым, детям — до 20 мг/кг), ПАСК.
- Местная терапия: закапывание в глаз 5% раствора салюзида или введение его под конъюнктиву, а также путем электрофореза. Могут быть также использованы и некоторые другие препараты — ПАСК (5-10% раствор или мазь той же концентрации), тубазид (3% раствор), стрептомицин (в разведении 50 000 ЕД/мл).
- Постоянный контроль за переносимостью препаратов.
- Десенсибилизирующая терапия.
Паренхиматозный сифилитический кератит
- Общая специфическая терапия.
- Местная терапия: противовоспалительная с использованием кортикостероидных препаратов в виде глазных капель и субконъюнктивальных инъекций, а также мидриатиков. Для рассасывания помутнения роговицы целесообразно использовать раствор дионина в возрастающей концентрации и 1 % желтую ртутную мазь.
Субарахноидальное кровоизлияние. Причины. Симптомы. Диагностика. Лечение.
, Лечение ВИЧ-инфекции у беременных женщин, Действует ли мой режим лечения ВИЧ-инфекции?, Кишечная палочка — симптомы кишечной палочки, диагностика, лечение, Гигиенические требования к канализованию лечебно-профилактических учреждений, Светолечение, Гипотермия: причины, лечение, Самолечение, Спонтанный пневмоторакс: симптомы, диагностика, лечение, Горечь во рту: причины и лечение
Источник: http://medsait.ru/bolezni-glaz/lechenie-vospalitelnyh-boleznej-rogovitsy-i-sklery
Особенности склерита и его опасные последствия
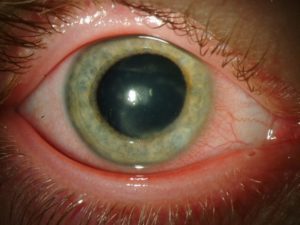
Склерит – воспалительный процесс в фиброзной оболочке глаза или склере. Наружная фиброзная оболочка является защитой глазного яблока. Она плотная, поэтому может фиксировать сосуды, нервны и мышцы. Также склера является каркасом для внутренних оболочек глаза.
Структура склеры
Склера состоит из внешней слизистой (конъюнктива), внутренней плотной теноновой оболочки и эписклеры.
Теноновая оболочка склеры состоит по большей части из коллагеновых волокон, поэтому склера окрашена в белый цвет. Под теноновым слоем располагается эписклера. Это рыхлый слой из кровеносных сосудов.
Под склерой есть еще бурая оболочка. Она плавно переходит в сосудистую оболочку глаза, имея рыхлую структуру.
Особенность склерита заключается в том, что воспаление охватывает все слои склеры. Болезнь опасна тем, что может быть слабо выраженной и постепенно приводить к разрушению структуры склеры. Это чревато полным расслаиванием наружной оболочки глазного яблока и поражением тканей, которые лежат глубже. Подобные нарушения могут привести к потере зрения.
Классификация нарушений
Выраженное, но ограниченное воспаление называют узелковым, а распространенный склерит считается диффузным. Иногда диагностируют некротизирующий склерит (перфорирующая склеромаляция).
Виды склерита:
- Передний, которые развивается в доступной для осмотра оболочке склеры.
- Задний, который развивается в недоступной для осмотра оболочке склеры.
Причины воспаления склеры
Чаще всего заболевание диагностируют у женщин 30-50 лет. У большинства пациентов также имеются болезни, связанные с соединительной тканью. При некротизирующем склерите болезни соединительной ткани бывают у 50% пациентов, а у больных узелковым и диффузным склеритом в 20% случаев. Чаще всего склерит поражает передние сегменты глаза.
Болезнь может развиваться по многим причинам. Ранее считалось, что самыми частыми причинами воспаления склеры являются саркоидоз, туберкулез и сифилис, но сейчас первое место занимают стрептококковые инфекции.
Часто болезнь является симптомом пневмококковой пневмонии, воспаления придаточных пазух, болезней обмена (подагра).
Эндофтальмит (скопление гноя в стекловидном теле) и панофтальмит (гнойное воспаление всего глаза) могут вызывать склерит, как вторичное нарушение.Главной причиной склерита считаются ревматологические нарушения. Нельзя отрицать связь между склеритом, ревматизмом и полиартритом.
При инфекционном склерите причина кроется в бактериальной инфекции роговицы. Чаще всего воспаление является очагом активности опоясывающего герпеса, Pseudomonas aeruginosa, Staph. aureus, Strept. pneumonaiae. Такое заболевание сложно вылечить.
Иногда причиной воспаления склеры становится механическая или химическая травма. Воспаление может являться результатом удаления птеригиума (треугольный дефект глаза вблизи глазной щели, который состоит из пораженной ткани конъюнктивы). Также склерит могут диагностировать после лечения с применением бета-излучения ультрафиолета и митомицина С.
Основные причины склерита:
- В половине случаев воспаление склеры является признаком системной болезни.
- Реже диагностируют постхирургический склерит, причина которого до конца не изучена.
Полгода после операции у пациентов развивается очаг воспаления и некроза. Воспаление склеры после операции развивается только в области, вовлеченной в процесс.
- Инфекционный склерит является следствием распространения инфекции из язвы роговицы.
Воспаление склеры может быть симптомом таких заболеваний:
- гранулематоз Вегенера;
- системная красная волчанка;
- узелковый полиартериит;
- рецидивирующий артрит;
- болезнь Бехтерева;
- ревматоидный артрит.
При обнаружении склерита нужно проконсультироваться с ревматологом и иммунологом. Иногда заболевание развивается после хирургического вмешательства. Постхирургический склерит может сохраняться до полугода после операции.
Воспаление при склерите развивается так же, как и бактериальная аллергия. Считается, что воспаление склеры может иметь аутоиммунную подоплеку, поэтому очень часто рецидивирует.
Симптомы склерита
Симптомы склерита возникают постепенно. Обычно для этого нужно несколько дней. Практически всегда воспаление провоцирует сильные боли, которые распространяются на ближайшие области головы. Пациенты часто описывают болевые ощущения при склерите как глубокие и сверлящие. Интенсивность боли может нарушать сон и аппетит.
Симптоматика воспаления склеры:
- Для склерита характерны болевые ощущения. При слабом воспалении появляется дискомфорт, боль умеренная и непостоянная. При сильном разрушении склеры боль регулярная, интенсивная и стреляющая. Болевые ощущения при выраженном воспалении могут распространяться на висок, челюсть и бровь.
- При склерите наблюдается сильное покраснение глазного яблока. Покраснение имеет фиолетовый оттенок. Нередко покраснение обхватывают всю роговицу. Это обусловлено тем, что кровеносные сосуды расширяются. В зависимости от интенсивности воспалительного процесса покраснение может быть ограниченными или обширным.
- Воспаление нередко провоцирует слезотечение. Это происходит вследствие раздражения нервов. Слезотечение усиливается при резкой боли.
- Бледно-желтые пятна на склере являются признаком некроза или расслоения склеры. Нередко при скрытом склерите пятна являются единственным симптомом, но самым критическим.
- При склерите острота зрения снижается только при поражении центральной зоны сетчатки и при отслойке сетчатки. Также зрение ухудшается при распространении воспаления на глубже лежащие ткани и при расплавлении склеры.
- У некоторых пациентов развивается светобоязнь.
- Пятна гиперемии (переполнение кровью сосудов глаза) располагаются под конъюнктивой, имеют фиолетовый окраску (по этому критерию их отличают от пятен при эписклерите). Гиперемия может быть локальной и охватывать не больше одного квадранта глаза, либо обширной, вовлекать весь глаз. При обширном поражении иногда выявляют отечные узлы или некроз.
- При сильной инфильтрации (проникновение нехарактерных частиц в ткани) в пораженных участках начинается некроз и рубцевание, которые постепенно истончают склеру.
- После воспаления всегда остаются сероватые следы, которые обозначают места истончения склеры. Через эти очаги может просматриваться пигменты хориоидеи и цилиарного тела.
- Иногда происходит выпячивание очагов поражения на склере. Явление называют стафиломой. При выпячивании ухудшается зрение. Острота зрения также снижается при осложнении астигматизмом и другими изменениями в роговом и радужном слоях.
Склерит задней оболочки
Задний склерит – довольно редкое явление. Больной может жаловаться на боль в глазу и напряженность. Иногда возникает ограничение подвижности, отслойка сетчатки, отечность зрительного нерва.
При склерите заднего слоя никаких выраженных симптомов может и не быть. Воспаление будет незаметно даже при осмотре глаза. Опознать задний склерит можно по отечности века и сетчатки, нарушению функциональности глаза.
Выявить склерит задней стенки можно только при томографии и эхографии. Чаще всего заболевание является следствием туберкулеза, герпеса, ревматизма и сифилиса. Нередко осложняется кератитами, иридоциклитами, катарактой и хроническим повышением внутриглазного давления.
Некротизирующий склерит
При запущенном некротизирующем склерите наблюдается перфорация глаза. Если у пациента с некротизирующим склеритом имеется болезнь соединительной ткани, скорее всего причиной воспаления стал системный васкулит. Эта форма склерита редкая, но может протекать без воспаления. Тогда ее называют перфорирующим склеритом.
Если при некротизирующем склерите нет воспаления, стоит проверить пациента на ревматоидный артрит. Отсутствие симптомов приводит к затягиванию лечения, склера истончается и разрывается при любой травме.
Диагностика и лечение склерита
Чтобы распознать заболевание, врач должен проанализировать жалобы пациента и осмотреть глаза. При лечении воспаления склеры используют противовоспалительные препараты местного и общего действия. Если существует большая вероятность развития перфорации, рекомендована пересадка склеры.
При склерите первичная терапия включает глюкокортикостероиды. Если у пациента имеется снижение реакции на глюкокортикостероиды, диагностирован некротизирующий васкулит или болезнь соединительной ткани, требуются иммуносупрессивные препараты (азатиоприн, циклофосфамид). Назначать эти средств должен ревматолог.
Для местной терапии используют кортикостероиды (максидекс, дексазон, гидрокортизон-ПОС, офтан-дексаметазон) и нестероидные противовоспалительные (наклоф, диклофенак, индометацин). Также врачи назначат циклоспорин. Цитостатики отлично снимают симптомы воспалительного процесса.
Для лечения некротизирующего склерита, как симптома системной болезни, нужно использовать иммуносупрессоры (цитофосфамид, кортикостероиды, циклоспорин). При стихании воспаления могут назначаться физиопроцедуры: электрофорез, ультравысокочастотная терапия, ультразвуковая терапия. Так как склерит практически всегда является проявлением другой болезни, нужно провести лечение причины.
Операция при склерите
Хирургическое вмешательство при склерите показано в случае сильного осложнения состояния, когда происходит деформация глубоких слоев склеры, роговицы и радужки. Также операция необходима при абсцессе.
При сильном истончении требуется пересадка донорской склеры. Если также поражена роговица (со значительным снижением зрения), нужна и ее имплантация тоже.
Осложнения при воспалении склеры
Часто бывает, что воспаление склеры осложняется на роговицу, провоцируя склерозирующий кератит или воспаление радужки и цилиарного тела.
Эти осложнения характеризуются спайками между хрусталиком и зрачковым краем радужки. Также образуются преципитаты на задней стенке роговицы, наблюдается помутнение передней камеры глаза.
При склерите конъюнктива соединяется с пораженным участком склеры, возникает отечность.
Осложнения при склерите:
- кератит и ухудшение зрения при переходе на роговицу;
- иридоциклит при распространении воспаление на радужку и цилиарное тело;
- помутнение в стекловидном теле;
- истончение ткани склеры, образование выпячиваний и растяжений;
- рубцевание, деформация глазного яблока;
- астигматизм;
- вторичная глаукома при вовлечении шлеммова канала и цилиарного тела;
- абсцесс склеры;
- отечность;
- отслоение сетчатки;
- помутнение роговицы при нарушении питания;
- эндофтальмит (гнойное воспаление внутренней оболочки);
- панофтальмит (гнойное воспаление всего глаза).
Прогноз
При склерите у 14% больных происходят патологические изменения, провоцирующие сильное ухудшение зрения в первый год течения болезни. У 30% пациентов зрение падает в течение 3 лет. При некротизирующем склерите, обусловленном системным васкулитом, 50% больных гибнут в течение 10 лет, преимущественно от инфаркта.
Профилактика
Предотвратить воспаление склеры можно путем своевременного лечения инфекции любой локализации, диагностики аутоиммунных нарушений инфекционной природы и коррекции нарушений метаболизма.
- Линзы Acuvue 41%, 12381238 41%1238 — 41% из всех
- Линзы Air Optix 18%, 538538 18%538 — 18% из всех
- Линзы Optima 16%, 481 голос481 голос 16%481 голос — 16% из всех
- Линзы Pure Vision 12%, 376376 12%376 — 12% из всех
- Линзы Biofinity 7%, 204 голоса204 голоса 7%204 голоса — 7% из всех
- Линзы Biotrue 4%, 131 голос131 голос 4%131 голос — 4% из всех
- Линзы Clariti 2%, 73 голоса73 голоса 2%73 голоса — 2% из всех
Источник: https://BeregiZrenie.ru/vospaleniya/sklerit/
Склерит (воспаление склеры): диагностика, лечение и профилактика
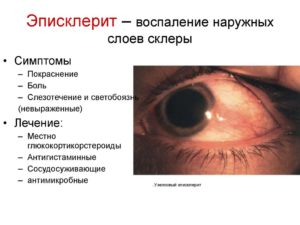
Склерит – что это такое и какие последствия он может спровоцировать? Склера – это внешняя коллагеновая оболочка глазного яблока. Она защищает глаз от травм и микробов, поддерживает его форму. Воспаление этой оболочки называют склеритом. Без должного лечения недуг приводит к ослаблению остроты зрения.
Этиология болезни
Обычно воспаление склеры происходит вследствие распространения инфекции в организме на глаза. К частым причинам склерита глаза относят следующие патологии:
- сифилис;
- болезнь Бехтерева;
- бруцеллез;
- системная красная волчанка;
- туберкулез;
- узелковый артериит;
- рецидивирующий полихондрит;
- гранулематоз Вегенера.
Нередко склерит вызывают вирусные и бактериальные инфекции.
Случается развитие воспаления после операций на глазах. Но в данном случае медики подозревают наличие скрытого ревматического процесса в организме, вызвавшего подобное осложнение.
Разновидности склерита
Склерит глаза классифицируют по глубине поражения оболочки и степени распространения воспаления. Различают такие его виды:
- Эписклерит – наблюдается поражение верхнего рыхлого слоя склеры.
- Склерит – воспаление охватывает все слои оболочки.
- Диффузный склерит – заболевание распространяется на обширные участки глазного яблока.
- Узелковый – очаг воспаления ограничен, располагается между экватором и лимбом глаза, выглядит как покрасневшее отечное пятно.
От разновидности болезни зависят применяемые методы терапии и длительность лечения.
Симптомы
Когда орган зрения поражает склерит, наблюдаются следующие симптомы:
- затруднение движения глазных яблок;
- покраснение склеры, ее отечность;
- повышенное слезоотделение;
- выпячивание глазного яблока (экзофтальм);
- отечность век;
- светобоязнь;
- боль в глазу разной интенсивности;
- ощущение песка;
- расширение сосудов;
- образование желтоватых пятен в местах расплавления ткани и некроза;
- боль во время прикосновения к глазам.
Иногда заболевание сопровождается образованием гноя. Он проявляется видимым очагом, который со временем вскрывается или рассасывается.
Методы диагностики
Лечением склерита занимается врач-офтальмолог. Также рекомендуется консультация у иммунолога и ревматолога для выявления возможных системных заболеваний. Диагноз склерит устанавливают после ряда таких обследований:
- наружное обследование глаза;
- осмотр глазного дна;
- фундус-графия;
- бактериологическое исследование слезной жидкости;
- УЗИ глазного яблока;
- оптическая корегентная томография;
- цитологическое исследование соскоба.
В некоторых случаях необходимо обследование глазного яблока с помощью компьютерной или магнитно-резонансной томографии. Также врачу нужно отличить склерит глаза от конъюнктивита.
Лечение заболевания
При воспалении склеры глаза назначается комплексное лечение, направленное на устранение причины заболевания и облегчение симптомов. При туберкулезе назначается курс химиотерапии. Системные болезни являются показанием для назначения цитостатиков и глюкокортикоидных средств. Инфекционное поражение склеры бактериального происхождения лечат антибиотиками в каплях.
Медикаментозная терапия обязательно включает использование противовоспалительных капель и уколов:
- Диклофенак – оказывает обезболивающее и противовоспалительное действие, благодаря способности сокращать выработку простагландинов. Назначают в форме капель.
- Флоксал – капли и мазь на основе офлоксацина. Применяют для лечения и профилактики бактериальных осложнений.
- Дексаметазон – синтетический глюкокортикостероид. Назначают в форме капель и инъекций. Оказывает выраженное противоаллергическое и противовоспалительное действие.
препараты для лечения склерита
С разрешения врача возможно применение народных средств для лечения склерита. Используют следующие рецепты:
- Измельченный листок золотого уса залить половиной стакана теплой воды и настоять 8 часов. Несколько раз в сутки промывать больной глаз этим настоем для снятия воспаления.
- Взять в равных пропорциях аптечную ромашку, васильковый цвет и корень лопуха. Столовую ложку измельченного сбора залить на 20 минут стаканом кипятка, затем процедить. Использовать для промывания и компрессов.
- Сок алоэ развести водой в соотношении 1:10. Полученным средством закапывают глаза трижды в сутки на протяжении трех месяцев.
После купирования острого воспаления применяют такие физиотерапевтические методы:
- УВЧ;
- электрофорез с лекарствами;
- магнитотерапия;
- ультразвуковая терапия.
Глубокое поражение склеры с повреждением радужки и роговицы, развитие абсцесса, является показанием для хирургического вмешательства. По необходимости проводится склеивание сетчатки, пересадка донорской склеры или роговицы.
Пациенту нужно поддерживать иммунную систему. С этой целью назначается курс витаминных комплексов, проводится коррекция питания.
Прогноз
Если при первых признаках склерита обратиться к врачу и вовремя начать лечение, ожидается благополучный исход и полное выздоровление. Но в запущенных случаях и при тяжелом течении недуга вероятны такие осложнения:
- Распространение воспаления на реснитчатое тело и радужку провоцирует развитие иридоциклита.
- Диффузный склерит приводит к сдавливанию роговицы, что ухудшает ее питание. В результате возникает ее помутнение и ослабление зрения.
- Отек и отслоение сетчатки.
- Проникновение воспаление вглубь глазного яблока приводит к поражению его внутренних оболочек и развитию эндофтальмита. Если болезнь охватила весь орган, ставится диагноз панофтальмит.
- После лечения узелкового склерита на глазу может образоваться рубец, что приводит к его деформации и развитию астигматизма.
- Истончение склеры вследствие воспаления приводит к образованию стафилом – выпячиваний.
- Если в результате болезни повреждается трабекула реснитчатого тела или шлемов канал, возникает вторичная глаукома.
- Помутнения в стекловидном теле.
- Распространения воспаления на роговицу провоцирует кератит и ухудшение зрения.
- Образование гнойника может привести к абсцессу.
Профилактика
Чтобы предупредить склерит, нужно следить за своим здоровьем, вовремя лечить инфекционные и аутоиммунные болезни. Рекомендуется раз в полгода проходить медосмотр у профильных специалистов, включая офтальмолога, иммунолога, ревматолога.
Воспаление склеры глаза доставляет значительный дискомфорт человеку. Самостоятельно заболевание не проходит, отложенный визит к врачу увеличивает риск осложнений.
Своевременное комплексное лечение и соблюдение рекомендаций специалиста поможет сберечь зрение.
Склерит (воспаление склеры): диагностика, лечение и профилактика Ссылка на основную публикацию
Источник: https://GlazaLik.ru/bolezni-glaz/bolezni-sklery/sklerit-vospalenie-sklery-diagnostika-lechenie-i-profilaktika/
Склерит: симптомы и лечение, фото, причины
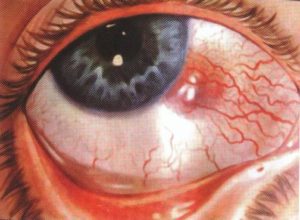
Огромное количество людей имеют проблемы со зрением, часть из которых приводит к полной утрате зрительной функции глаза. Одним из таких заболеваний является склерит.
Что это за болезнь?
Склерит – это воспалительный процесс, проходящий в тканях склеры и глубоко поражающий эписклеральные сосуды.
Болезнь может охватывать роговицу, сосудистую оболочку глазных яблок и располагающиеся рядом эписклеральные ткани.
Склерит: фото
Дети крайне редко страдают появлением склерита. В основном родители не распознают заболевание сразу, принимая его за конъюнктивит или другие заболевания, провоцирующие воспаления глаз.
Это приводит к тому, что болезнь переходит в запущенную стадию.Очень важно обратиться за помощью к врачу, если вы заметили у себя или у ребенка признаки воспаления, чтобы провести диагностику и избавиться от проблемы.
Причины возникновения
Появление склерита может иметь разные причины.
Ранее самыми популярными считали туберкулез, саркоидоз и сифилис. На сегодняшний день медицина благодаря исследованиям выявила, что провокаторами склерита являются стрептококки, пневмококки, а также воспалительные процессы в придаточных пазухах и любые воспалительные процессы в организме.
- У малышей заболевание появляется во время различных инфекционных болезней, снижающих иммунную систему и защитные функции организма.
- У детей постарше склерит может проявиться также на фоне сахарного диабета, ревматизма или туберкулеза.
К развитию болезни приводит и нарушение обменных процессов в организме.
Очень важен аллергический фактор. Воспаление поражает склеру зачастую из сосудистой системы, а развитие гнойного склерита происходит эндогенным путем.
Виды
Глазное яблоко включает в себя передний и задний отделы, поэтому склерит также подразделяют на передний и задний.
- Передний может появиться как у взрослого, так и у ребенка;
- Задний склерит диагностируют только у детей.
УЗИ заднего склерита
Исходя из того, насколько сильно воспалительный процесс распространился в глазной оболочке, он может быть:
- Полный – если практически полностью поражен глазной белок
- Узелковый – когда в глазу появляются маленькие узелки, которые двигаются вместе с движениями глазных яблок;
- Диффузный – если воспалительный процесс протекает в обоих глазах, или по очереди.
Иногда склерит бывает гнойным, при этом в глазах видно припухлость, которая нагноилась. Убирают ее только хирургическим путем, вскрывая нагноение.
Чтобы не рисковать и не подвергать опасности зрение, необходимо доверять такую операцию только высококвалифицированному офтальмологу, имеющему опыт работы в этой области.
Симптомы
Симптоматика заболевания напрямую зависит от того, насколько обширно протекает воспалительный процесс.
При узелковом склерите появляются легкие дискомфортные ощущения, а более серьезные виды болезни сопровождаются ужасными болями, которые могут отдавать в височную часть, бровь, челюсть и разрушать ткани склеры.
В зависимости от воспалительного процесса, благодаря тому, что сосуды крови начинают расширяться, может появиться ограниченное или распространенное покраснение.
Глаза могут часто слезиться из-за раздражения нервных окончаний и появившейся боли.
Когда у человека развивается задний склерит, при обычном осмотре его однозначно не диагностирует даже специалист. Однако существуют симптомы, которые могут помочь ему во время проведения диагностики:
- Отечность век;
- Разлад функционирования нервных окончаний, которые отвечают за регулировку глазных функций;
- Отечность сетчатки глаза или ее отслойка, спровоцированная активно распространяющимся воспалительным процессом.
Зрительная функция ослабевает, если наблюдается отечность сетчатки глаза в центральной области, ее отслойка, распространение инфекции вглубь глазных оболочек, или же расплавление склеры.
Лечение
Как именно будет проводиться терапия склерита, специалист определяет в индивидуальном порядке, предварительно проведя все нужные обследования и учитывая все нюансы болезни.
Проводится лечение очень долго, поэтому необходимо запастись терпением и четко следовать предписаниям лечащего врача.
- Первым делом нужно определить первопричину появления воспалительного процесса в склере и избавиться от нее. Если инфекция имеет бактериальное происхождение, то назначают антибактериальные медикаментозные средства. Какой именно антибиотик будет максимально эффективен, врач определяет, исходя из анализа на чувствительность возбудителя.
- Когда имеются системные абсцессы, к примеру ревматизм, в процессе терапии используют глюкокортикоидные препараты, цитостатики.
- Незаменимы в лечении склерита также снимающие воспаление и десенсибилизирующие средства.
- Пациенту обязательно необходимо соблюдать диету, которая будет богата витаминами и минералами, необходимыми организму для полноценного функционирования.
- Если болезнь очень сложно поддается лечению, специалисты прибегают к бета-терапии, или так называемому методу радиационного излучения.
- Антибактериальное лечение лежит в основе всей терапии заболевания. Препараты вводят внутримышечно, а также применяют местно и принимают внутрь.
Самостоятельно вести прием каких-либо медикаментов категорически запрещено. Любые лекарства можно использовать для лечения склерита только по назначению лечащего врача и строго соблюдая дозировку, чтобы не подвергать риску свое здоровье.
:
Когда снято обширное воспаление, специалисты отправляют пациента на физиотерапевтические процедуры:
- электрофорез;
- ультрафиолетовое излучение;
- прогревание;
- диадинамотерапия (при помощи импульсов тока различной частотности);
- максимально аккуратный массаж.
В самым запущенных формах болезни, когда поражены глубокие слои склеры, роговица или радужка глаза, проводят хирургическое вмешательство. Если склера истончена, то в некоторых случаях возникает необходимость в пересадке донорской роговицы, которую делают за границей.
Источник: https://glazaizrenie.ru/bolezni-glaz/sklerit-simptomy-i-lechenie-foto-prichiny/