Непаразитарные кисты печени
Непаразитарные кисты печени
Как формируется непаразитарная киста печени, как диагностировать заболевание и какие существуют виды лечения.
Кисты печени, представляющие собой полости с жидкостным содержимым, ограниченные стенкой, встречаются очень часто. В большинстве случаев их не распознают при жизни (лишь в 1-2% случаев).
Виды непаразитарных кист печени
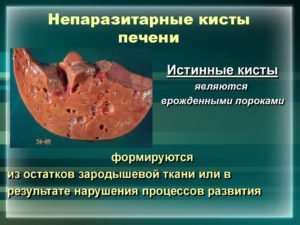
Непаразитарные кисты бывают двух основных видов. Врожденные (истинные) кисты формируются у человека внутриутробно и в большинстве случаев изнутри выстланы кубическим или цилиндрическим эпителием.
Наиболее часто встречаются следующие виды истинных кист печени:
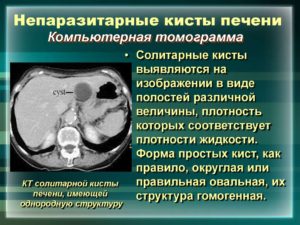
- Солитарные кисты – одиночные кисты (реже их несколько), локализованные в разных отделах печени.
- Поликистоз печени – множество кист различных размеров, чаще всего округлой формы, расположенных рядом и в обеих долях печени (в отличие от солитарных кист). Поликистоз печени чаще всего носит наследственный характер и во многих случаях сочетается с поликистозом почек, щитовидной железы, легких, молочных желез, поджелудочной железы и других органов.
- Дермоиды – врожденные кисты, часто содержащие разнородные тканевые элементы и включения.
- Ретенционные кисты формируются при нарушении проходимости различных протоков и скоплении их секрета в полости кисты.
- Цистаденомы – кисты, сформированные из железистой ткани.
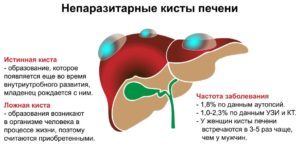
Приобретенные (ложные) кисты печени формируются у человека в течение жизни, нередко после перенесенной травмы органов брюшной полости (в том числе спортивной, автодорожной и др.) на месте гематом. Внутри они, в отличие от истинных кист, покрыты не эпителием, а слоем соединительной ткани. В зависимости от количества их подразделяют на солитарные и множественные.
Любая киста может представлять собой одиночную округлую полость, содержащую лишь жидкость или жидкостное, в том числе и коллоидное, содержимое с включением более плотных фрагментов.
Существуют кисты с перегородками, плотными и еле заметными стенками, участками обызвествлений как в самой кисте, так и в ее стенке.
Клинические проявления
Чаще всего небольшие непаразитарные кисты бывают случайной находкой при исследованиях, проводимых по другому поводу.
Однако при большой величине кисты могут давать нетипичную симптоматику в виде небольших или умеренно выраженных постоянных тупых болей в правом подреберье, а иногда даже определяться при пальпации (ощупывании), особенно в левой доле печени, практически не прикрытой реберной дугой. В некоторых случаях возможно развитие осложнений.
осложнения
Подобные осложнения включают следующие заболевания и состояния:
- разрыв кисты;
- нагноение кисты;
- кровоизлияние в полость кисты;
- злокачественное перерождение (малигнизация);
- перекрут кисты на ножке (нередко сопровождается клинической картиной острого живота);
- желтуха, носящая обтурационный характер из-за сдавления кистой крупных желчных протоков;
- развитие симптомов печеночной недостаточности (чаще встречается при поликистозе, когда значительная часть ткани печени замещена кистами);
- развитие симптомов почечной недостаточности (часто сопровождает печеночную недостаточность при поликистозе, прогноз заболевания в этом случае неблагоприятный).
Диагностика
Существуют следующие виды диагностики:
- УЗИ (позволяет диагностировать кисты печени диаметром более 5 мм почти в 100% случаев);
- компьютерная томография с ангиографией;
- магнитно-резонансная томография (иногда с ангиографией);
- биохимические анализы (чаще всего помогают лишь при развитии осложнений);
- иммунологические (серологические) исследования, помогающие отличить непаразитарную кисту от паразитарной;
- пункционная биопсия под контролем УЗИ (также используется для уточняющей и дифференциальной диагностики);
- эндоскопическая лапароскопия (проводится для дифференциальной диагностики, а в некоторых случаях и с лечебной целью).
Лечение
Лечение зависит от течения заболевания и индивидуальных особенностей. При маленьких кистах, не нарушающих проходимость протоков, нет необходимости в оперативном лечении.
Основным способом лечения солитарных кист среднего размера служит пункция под контролем УЗИ или КТ с удалением содержимого и введением внутрь склерозирующего препарата (чаще всего это смесь 96-процентного этилового спирта с 87-процентным глицерином). В результате этого внутренняя стенка кисты некротизируется, киста постепенно спадается и рубцуется. Эта процедура достаточно эффективна и чаще всего не дает осложнений.
Лечение поликистоза печени оперативным путем проводится нечасто и представляет собой иссечение стенок кист с помощью лазера или электроножа с последующей склеротерапией.
Источник: https://vitaportal.ru/vse-bolezni/neparazitarnye-kisty-pecheni.html
Киста печени
Киста печени – очаговое полостное образование печени, ограниченное соединительнотканной капсулой с жидкостью внутри. Киста печени проявляется болевым синдромом в правом подреберье, дискомфортом в эпигастрии, тошнотой, диспепсией, асимметрией живота.
Диагностика кист печени основывается на данных ультразвукового и томографического сканирования.
Лечение кисты печени может включать ее радикальное удаление (вылущивание, резекцию печени, иссечение стенок кисты) или паллиативные методы (опорожнение, марсупиализацию кисты, создание цистоэнтеро- или цистогастроанастомоза).
Киста печени представляет собой доброкачественное полостное образование, заполненное жидкостью, изнутри выстланное слоем цилиндрического или кубического эпителия.
Чаще всего кисты заполнены прозрачной жидкостью, не имеющей запаха и цвета; реже кисты печени могут содержать желеподобную массу или жидкость коричневато-зеленого цвета, состоящую их холестерина, билирубина, муцина, фибрина, эпителиальных клеток.
При кровоизлияниях в полость кисты печени содержимое становится геморрагическим; при инфицировании – сливкообразным, гнойным.
Кисты печени могут располагаться в различных сегментах, долях и даже связках печени, поверхностно или в глубине; иногда имеют тонкую перемычку (ножку кисты). Диаметр выявляемых кист печени варьирует от нескольких миллиметров до 25 и более сантиметров.
В гепатологии и гастроэнтерологии кисты печени диагностируются приблизительно у 0,8 % населения. У женщин кисты печени выявляются в 3-5 раз чаще, чем у мужчин, как правило, в возрасте 40-50 лет.По клиническим наблюдениям, кисты печени могут сочетаться с желчнокаменной болезнью, циррозом печени, кистами желчных протоков, поликистозом яичников, поликистозом почек и поджелудочной железы.
Причины
В вопросе происхождения истинных непаразитарных кист печени нет единого мнения. Часть авторов придерживается взглядов, что кисты образуются в результате воспалительной гиперплазии желчных путей в период эмбриогенеза и их последующей обструкции. Рассматривается связь между возникновением кисты печени и приемом гормональных препаратов (эстрогенов, оральных контрацептивов).
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей.
Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени.
Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Ложные кисты образуются вследствие некроза опухолей, травматического повреждения печени, паразитарного поражения печени эхонококком, амебного абсцесса.
Понятие «кисты печени» объединяет различные по происхождению нозологические формы. Прежде всего, выделяют истинные и ложные кисты печени. Истинные кисты являются врожденными по происхождению и имеют внутреннюю эпителиальную выстилку. Среди солитарных истинных образований встречаются простые, ретенционные, дермоидные кисты печени, многокамерные цистаденомы.
Ложные кисты носят вторичный, приобретенный характер; чаще образуются после операций, травм, воспалений, в связи с чем стенками их полости служат фиброзно-измененные ткани печени.
По количеству полостей различают одиночные и множественные кисты печени. При выявлении кист в каждом сегменте печени говорят о поликистозе печени.
Кроме этого, выделяют непаразитарные и паразитарные кисты печени; последние, как правило, представлены эхинококковыми кистами (эхинококкоз печени).
Симптомы кисты печени
Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см, а также при поражении множественными кистами не менее 20% объема печеночной паренхимы.
В этом случае отмечается чувство распирания и тяжести в правом подреберье и эпигастрии, которые усиливаются после еды или нагрузки.
На фоне увеличения кисты печени развиваются диспепсические явления: отрыжка, тошнота, рвота, метеоризм, понос.
Среди прочих неспецифических симптомов, сопровождающих развитие кисты печени, отмечают слабость, потерю аппетита, повышенную потливость, одышку, субфебрилитет.Гигантские кисты печени вызывают асимметричное увеличение живота, гепатомегалию, похудание, желтуху. В ряде случаев киста пальпаторно определяется через переднюю брюшную стенку в виде тугоэластического флюктуирующего безболезненного образования в правом подреберье.
Осложненное течение кисты печени развивается при кровоизлиянии в ее стенку или полость, нагноении, перфорации, перекруте ножки кисты, злокачественном перерождении.
При геморрагии, разрыве кисты или прорыве ее содержимого в прилежащие органы развивается острый приступ абдоминальных болей. В этих случаях высока вероятность кровотечения в брюшную полость, перитонита.
При сдавлении расположенных рядом желчных протоков появляется желтуха, а при инфицировании – образуется абсцесс печени.
Эхинококковые кисты печени опасны распространением паразитов гематогенным путем с образованием отдаленных инфекционных очагов (например, эхинококковых кист легкого). При распространенном поликистозе печени со временем возможно развитие печеночной недостаточности.
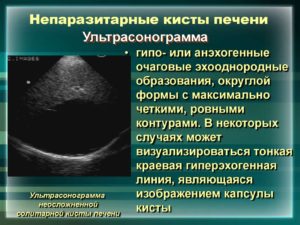
Большая часть кист печени обнаруживается случайно при проведении УЗИ брюшной полости. По данным эхографии киста печени определяется как ограниченная тонкой стенкой полость овальной или округлой формы с анэхогенным содержимым.
При наличии в полости кисты крови или гноя, становятся различимы внутрипросветные эхосигналы.
В ряде случаев УЗИ печени используется для проведения чрескожной пункции кисты с последующим цитологическим и бактериологическим исследованием секрета.С помощью КТ, МРТ, сцинтиграфии печени, ангиографии чревного ствола и брыжеечных артерий проводится дифференциальная диагностика кисты печени с гемангиомой, опухолями ретроперитонеального пространства, опухолями тонкого кишечника, поджелудочной железы, брыжейки, водянкой желчного пузыря, метастатическими поражениями печени. При сомнениях в диагнозе выполняется диагностическая лапароскопия. Для исключения паразитарной этиологии кист печени проводятся специфические серологические исследования крови (ИФА, РНГА).
Лечение кисты печени
Пациенты с бессимптомными кистами печени, не превышающими 3-х см в диаметре, нуждаются в динамическом наблюдении гастроэнтеролога (гепатолога).
Показаниями к хирургическому лечению кист печени оперативным путем служат осложнения (кровотечение, разрыв, нагноение и др.
); большие и гигантские размеры кисты (до 10 см и более); сдавление желчных путей с нарушением желчеоттока; компрессия системы воротной вены с развитием портальной гипертензии; выраженная клиническая симптоматика, ухудшающая качество жизни; рецидивы кисты печени после попытки ее пункционной аспирации. Лечение паразитарных кист печени проводится под наблюдением инфекциониста или паразитолога.
Все оперативные вмешательства, производимые по поводу кист печени, могут быть радикальными, условно-радикальными и паллиативными.
К радикальным способам при солитарной кисте относят резекцию печени; при поликистозе – трансплантацию печени. Условно-радикальные методы могут включать вылущивание (энуклеацию) кисты или иссечение стенок кисты.
При выполнении данных вмешательств широко используется малоинвазивный лапароскопический доступ.
Паллиативные вмешательства при кистах печени не подразумевают удаления полостного образования и могут заключаться в прицельной пункционной аспирации содержимого кисты с последующей склерооблитерацией полости; вскрытии, опорожнении и дренировании остаточной полости кисты; марсупиализации кисты; фенестрации кисты; цистоэнтеростомии или цистогастростомии.
Стойкий эффект после чрескожной пункционной аспирации кисты и ее склерозирования достигается при относительно небольших размерах (до 5-6 см) полости.
Проведение вскрытия и наружного дренирования показано при солитарных посттравматических кистах печени, осложненных разрывом стенки или нагноением.
Марсупиализацию (опорожнение кисты с подшиванием ее стенок к краям операционной раны) проводят при центральной локализации кисты в воротах печени, сдавлении желчных путей, наличии портальной гипертензии.К фенестрации — вскрытию и иссечению свободных стенок кист, как правило, прибегают при множественных кистах или поликистозе печени в отсутствие признаков печеночно-почечной недостаточности. При гигантских кистах производится наложение цистогастроанастомоза или цистоэнтероанастомоза, т. е. создается сообщение полости кисты печени с полостью желудка или кишечника.
Прогноз при кисте печени
После радикального удаления солитарных кист печени прогноз в целом благоприятный. После паллиативных вмешательств в различные отдаленные сроки возможны рецидивы кисты печени, требующие проведения повторных лечебных мероприятий.
Прогрессирующее увеличение нелеченных кист печени может привести к целому ряду опасных осложнений. В случае распространенного поражения печени возможно наступление летального исхода вследствие печеночной недостаточности.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/hepatic-cyst
Паразитарная киста печени: симптомы, причины и лечение

Паразитарная киста печени – патология печеночной ткани, развивающаяся в результате проникновения в орган паразитов. Характеризуется образованием в ткани печени полостей различного объема.
Киста может располагаться внутри органа и на его поверхности. Патологические полости наполнены жидкостью и имеют стенки, ограничивающие их со всех сторон.
Самыми распространенными типами паразитарных кист считаются:
- Эхинококковые – возникают при заражении человека личиночной формой ленточного червя эхинококка (Echinococcus granulosus), мелкого паразита, достигающего 5 мм в длину и 0,7 мм в ширину.
- Альвеококковые – развиваются при попадании в организм личинок гельминта альвеококка (Echinococcus multilocularis). По размеру он меньше эхинококка, в длину достигает 2,2 мм.
Киста эхинококкового вида чаще представлена одиночным пузырем, с оболочками и жидкостью внутри, где плавают головки паразитов, но может также состоять из множества пузырьков. Такая кистома при росте сдавливает органы, окружающие печень.
Echinococcus granulosus
Альвеококковая – представляет собой плотный узел, состоящий из волокнистой (фиброзной) ткани и тесно прижатых друг к другу маленьких пузырьков, которые срастаются между собой. В каждом из пузырьков находится от 1 до 3 зародышей червя.
Echinococcus multilocularis
По мере своего роста узел действует довольно агрессивно. Он не сдавливает и не отодвигает окружающие ткани, а прорастает в них подобно злокачественной опухоли. Увеличиваясь в размерах, патологический узел врастает в правое легкое, диафрагму, поджелудочную железу.
Маленькие пузырьки со сколексами, отпочковавшиеся от первичного узла и попавшие в сосуды, могут оторваться. Затем, вместе с током крови или лимфы они мигрируют в другие органы, где провоцируют развитие вторичного паразитарного узла. Этот процесс именуется «внепеченочным метастазированием».
Паразитарная киста печени представляет большую угрозу здоровью, а иногда и жизни человека. Поэтому требует безотлагательного лечения.
Симптомы
Особенность паразитарной кисты заключается в медленном росте и развитии. На протяжении длительного времени, порой десятилетиями, никакой симптоматики не проявляется. Иногда больной узнает о ее наличии при прохождении УЗИ по поводу совершенно другого заболевания.
Одиночные мелкие «кисточки» чаще всего никак себя не проявляют. Симптоматика появляется, когда размер новообразования достигнет 6-8 см, а также при поражении объема паренхимы печени более, чем на 20%.
В этот период наблюдаются такие проявления заболевания, как:
- Изжога.
- Боль в эпигастральной области.
- Метеоризм.
- Чувство тяжести, дискомфорта в верхней части живота, справа под ребрами.
- Тошнота.
- Рвота.
- Горький привкус во рту.
По мере прогрессирования болезни добавляются следующие симптомы:
- Снижение аппетита вплоть до полного отвращения к еде.
- Нарушение стула (упорная диарея).
- Чувство постоянной усталости.
- Повышение температуры(иногда).
- Мелкая сыпь на теле и кожный зуд.
- Гепатомегалия.
- Выпячивание живота.
- Кахексия.
- Изменение цвета мочи и кала.
Данная симптоматика характерна как для эхинококковых кистозных образований, так и для альвеококковых узлов.
Однако, альвеококковое поражение холаса имеет отличительный симптом – стойкую желтуху, не проходящую в течение многих месяцев и даже лет. Это обусловлено прорастанием узла в желчные протоки. Также, более чем у половины больных, присутствует спленомегалия (увеличение селезенки).
При появлении любого, даже незначительного на первый взгляд симптома, необходимо немедленно обратиться к специалисту для консультации и квалифицированного обследования.
Кистозные образования в холасе(печени), вызванные гельминтами, опасны своими осложнениями, иногда с катастрофическим исходом.Осложнения могут быть следующего характера:
- Нагноение кистомы с последующей интоксикацией организма.
- Разрыв оболочки с излитием содержимого опухоли в брюшную полость, что приводит к распространению возбудителя заболевания по всему организму – грозит развитием сильнейшей аллергии вплоть до анафилактического шока.
- Пазвитие печеночной недостаточности.
Такие состояния требуют срочного хирургического вмешательства.
Причины
Причина возникновения паразитарной кисты печени – инвазирование человека личиночными формами гельминтов из рода цестод – эхинококком и альвеококком.
Эти черви относятся к биогельминтам. Для них необходимо наличие промежуточного хозяина, в организме которого обитают их личиночные формы, и дефинитивного(окончательного), в котором живут и размножаются зрелые особи.
Дефинитивными хозяевами гельминтов и их распространителями являются хищники. На первом месте по частоте заражения находятся собаки, редко – домашние кошки. Также зрелые особи глистов обитают в кишечнике волков, шакалов, рысей, лисиц.
Промежуточными хозяевами выступают сельскохозяйственные животные (овцы, коровы, козы, свиньи), грызуны. Промежуточным звеном может оказаться и человек.
В кишечнике основного хозяина могут находиться тысячи половозрелых паразитов. Тельце гельминтов состоит из проглоттид(члеников), последний из которых, самый зрелый, содержит от 600 до 800 яиц.
Вместе с фекалиями собак или других хищников созревшие проглоттиды выделяются в окружающую среду. Они попадают на растения, в воду и почву. Через определенное время членики лопаются, рассеивая сотни вредоносных яиц.
Кстати, сами проглоттиды довольно шустрые, и могут самостоятельно выползать из заднепроходного отверстия, оставляя на шерсти животного яйца глистов, после чего собака, например, может разнести их по всему жилому помещению.
Травоядные животные вместе с растениями и водой проглатывают яйца червей. Освободившись от яйцевой оболочки зародыши «пробуравливают» стенки кишечника и с кровотоком разносятся по различным органам. Большая часть личинок оседает в холасе и легких. Затем начинается формирование эхинококкового пузыря. Этот процесс длится несколько лет.Человек заражается паразитами следующим образом:
- При употреблении в пищу недостаточно проваренного или прожаренного мяса, плохо промытых овощей, фруктов, зелени или ягод.
- При сборе ягод и растений, произрастающих в лесах и на полянах и поедании их в немытом виде.
- При использовании для питья воды из природных водоемов.
- В случае несоблюдения гигиенических правил после контакта с собакой (не помыв своевременно руки).
Риск заражения данными видами гельминтов существенно повышен у лиц, проживающих в районах с хорошо развитым животноводством, особенно овцеводством, так как отары охраняет большое количество собак.
В группе риска также работники звероферм, охотники, любители «дикого» отдыха на природе, заводчики собак, люди, трудящиеся на скотобойнях.
Диагностика
Для того чтобы поставить точный диагноз и дифференцировать паразитарную кистому от обычной необходим ряд лабораторных и инструментальных методов обследования.
Для лабораторного исследования больному назначают:
- Сдачу крови на общий анализ (высокая эозинофилия и СОЭ свидетельствуют о борьбе лейкоцитов с чужеродным белком).
- Сдачу крови на биохимический анализ (повышенный уровень фермента аланинаминотрансферазы (АЛТ) говорит о повреждении печеночных тканей.
- ИФА (для выявления присутствия в крови антител к возбудителю патологии).
- Проба Касони (внутрикожная диагностическая аллергическая проба).
Инструментальные способы обследования больного включают в себя:
- УЗИ – для обнаружения образований, установления их численности и размеров.
- Рентген полости живота – для определения того, как изменились контуры холаса и выявления смещения диафрагмы.
- КТ – для поиска кист, установления их величины, обнаружения изменений контуров печени.
- МРТ – для установления количества образований и их расположения.
Диагностическую пункцию в случае подозрения на паразитарную кисту не проводят. Нарушение целостности оболочки капсулы чревато проникновением личинок глистов в другие органы.
Для диагностики альвеококковой «опухоли» применяются те же способы, что и для образования, вызванного эхинококком.
Лечение
После тщательно собранного анамнеза и проведения диагностических процедур, специалисты принимают решение о выборе способа устранения патологии.
Лечение эхинококковой кистомы
Медикаментозное лечение болезни допустимо на начальном этапе развития, в случае величины новообразования не более 3см и если капсула еще не успела затвердеть. В противном случае лечение эффекта не даст.
В качестве медикаментозной терапии пациенту назначаются:
- Антипаразитарные препараты ( Альбендазол).
- Анальгетики (Папаверин).
- Гепатопротекторы (Эссенциале, Гепабене).
- Противорвотные (Мотинорм).
Альбендазол (Немозол) назначают в дозировке 400 мг/ кг 2 раза в сутки в течение месяца с перерывом в 14 дней. Затем курс приема повторяется еще 2 раза с двухнедельным перерывом.
Дополнительно пациенту прописывают витамины, иммуномодуляторы и назначают строгую диету.
При проведении курса химиотерапии необходимо контролировать уровень антител в крови пациента. В случае их снижения химиотерапия считается пройденной успешно.
Во всех остальных случаях прибегают к хирургическому удалению кистозного образования.
Единой методики по удалению не существует. Объем операционного вмешательства, а также операционный доступ будут зависеть от места расположения новообразования, его величины, наличия осложнений.
Существует несколько вариантов операций:
- Эхинококкэктомия (осуществляется в подавляющем большинстве случаев). В ходе операции производится вскрытие кистозного пузыря с аспирацией его содержимого. Затем проводится удаление герминативной и хитиновой оболочек. Фиброзная капсула не удаляется. Ее полость обрабатывается гермецидами (спирт 96%, перекись водорода 3%, глицерин 100%) с 15-и минутной экспозицией. После этого выполняется ушивание фиброзной оболочки, при наличии гнойного процесса – дренирование. Данный вид операции проводится больным с кистомами больших размеров, располагающимися рядом с желчными протоками и крупными сосудами холаса.
- Расширенная (идеальная) эхинококкотомия. В этом случае новообразование удаляется целиком, вместе с фиброзной оболочкой, вскрытие просвета не производится. Операция показана пациентам при наличии кистом маленького размера с краевым расположением.
- Резекция печени. Радикальная операция, с минимальной вероятностью возникновения рецидивов. Производится при наличии множественных кистозных пузырей, локализующихся в тесной близости друг с другом, если процесс захватил долю холаса. Полностью излечиться от заболевания возможно при своевременной диагностике и оперативном вмешательстве.
Лечение альвеококковой опухоли
Консервативное лечение применяется только при раннем обнаружении альвеококкоза, при размерах узла меньше 3 см. Больному назначаются:
- Антигельминтики (Немозол).
- Обезболивающие (Кеторол).
- Гепатопротекторы (Эссенциале форте).
Немозол (Альбендазол) принимают по 30 мг/кг при весе пациента меньше 60 кг и 800 мг при весе больше 60 кг 2 раза в сутки. Препарат принимают 28 дней. Рекомендовано 3 курса с перерывами в 14 дней.
При отсутствии положительной динамики решается вопрос о хирургическом лечении.
В ходе операции производится:
- Иссечение опухоли в пределах здоровых тканей или частичное удаление и вылущивание.
- Ампутация желчного пузыря вместе с опухолевидным образованием, если пузырь распластан на нем.
- Удаление части опухоли(при невозможности радикального вмешательства, в случае прорастания ее в нижнюю полую вену и при больших размерах).
Оставшиеся участки уничтожают антигельминтными препаратами – Трипофлавин, Формалин.
Применяют дренирование и промывание противопаразитарными препаратами полостей, расположенных в центре опухоли, не подлежащей удалению.
При обширном поражении железы ставится вопрос о пересадке органа, как о единственной возможности спасения пациента.После операции пациент ставится на диспансерный учет пожизненно. Диагностические мероприятия производятся каждые 6 месяцев, что позволяет вовремя заметить рецидив или рост узла.
Профилактика
Важнейшим условием, которое необходимо соблюдать, чтобы не допустить проникновения в организм таких страшных паразитов является строгое соблюдение правил гигиены.
Профилактика включает в себя такие требования:
- Тщательная термическая обработка мясных продуктов.
- Промывание чистой проточной водой всех фруктов, ягод, овощей, зелени.
- Запрет скармливания собакам внутренностей с/х животных после убоя без термической обработки.
- Кипячение воды перед употреблением.
- Запрет использования дл питья воды из природных водоемов.
- Обязательное мытье рук перед приемом пищи, после посещения туалета и после каждого контакта с животными.
- Регулярная дегельминтизация домашних собак и кошек.
Выполнение этих правил поможет избежать заражения.
Источник: https://parazits.ru/parazitarnaya-kista-pecheni-simptomy-prichiny-i-lechenie/
Непаразитарные кисты печени


Как формируется Непаразитарные киста печени, как диагностировать заболевания и какие существуют виды лечения.
Кисты печени, представляющие собой полости с жидкостным содержимым, ограничены стенкой, встречаются очень часто. В большинстве случаев их распознают по жизни (только в 1-2% случаев).
Виды непаразитарных кист печени
Непаразитарные кисты бывают двух основных видов. Врожденные (истинные) кисты формируются у человека внутриутробно и в большинстве случаев изнутри выстланы кубическим или цилиндрическим эпителием.
Наиболее часто встречаются такие виды истинных кист печени
- Солитарные кисты — единичные кисты (реже их несколько), локализованные в различных отделах печени.
- Поликистоз печени — множество кист различных размеров, чаще всего округлой формы, расположенных рядом и в обеих долях печени (в отличие от солитарных кист). Поликистоз печени чаще всего носит наследственный характер и во многих случаях сочетается с поликистозом почек, щитовидной железы, легких, молочных желез, поджелудочной железы и других органов.
- Дермоиды — врожденные кисты, часто содержат разнородные тканевые элементы и включения.
- Ретенционные кисты формируются при нарушении проходимости различных протоков и скоплении их секрета в полости кисты.
- Цистаденомы — кисты, сформированные из железистой ткани.
Приобретенные (ложные) кисты печени формируются у человека в течение жизни, нередко после перенесенной травмы органов брюшной полости (в том числе спортивной, автодорожной и др.) На месте гематом. Внутри они, в отличие от настоящих костей, покрыты не эпителием, а слоем соединительной ткани. В зависимости от количества их подразделяют на солитарные и множественные.
Любая киста может представлять собой одиночную округлую полость, содержащая только жидкость или жидкостное, в том числе и коллоидное, содержание с включением более плотных фрагментов.
Существуют кисты с перегородками, плотными и чуть заметными стенками, участками обызвествления как в самой кости, так и в ее стенке.
Клинические проявления
Чаще всего небольшие непаразитарные кисты бывают случайной находкой при исследованиях, проведенных по другому поводу.
Однако при большой величине кисты могут давать нетипичную симптоматику в виде небольших или умеренно выраженных постоянных тупых болей в правом подреберье, а иногда даже определяться при пальпации (ощупывании), особенно в левой доли печени, практически не прикрытой реберной дугой. В некоторых случаях возможно развитие осложнений.
осложнения
Подобные осложнения включают такие заболевания и состояния:
- разрыв кисты
- нагноение кисты
- кровоизлияние в полость кисты
- злокачественное перерождение (малигнизация)
- перекрут кисты на ножке (нередко сопровождается клинической картиной острого живота);
- желтуха, носит обтурационной характер из-за сжатия кистой крупных желчных протоков;
- развитие симптомов печеночной недостаточности (чаще встречается при поликистозе, когда значительная часть ткани печени замещена костями)
- развитие симптомов почечной недостаточности (часто сопровождает печеночную недостаточность при поликистозе, прогноз заболевания в этом случае неблагоприятный).
диагностика
Существуют следующие виды диагностики:
- УЗИ (позволяет диагностировать кисты печени диаметром более 5 мм почти в 100% случаев)
- компьютерная томография с ангиографией;
- магнитно-резонансная томография (иногда с ангиографией)
- биохимические анализы (чаще всего помогают лишь при развитии осложнений)
- иммунологические (серологические) исследования, помогающие отличить Непаразитарные кисту от паразитарной;
- пункционная биопсия под контролем УЗИ (также используется для уточняющей и дифференциальной диагностики)
- эндоскопическая лапароскопия (проводится для дифференциальной диагностики, а в некоторых случаях и с лечебной целью).
лечение
Лечение зависит от течения заболевания и индивидуальных особенностей. При маленьких костях, не нарушают проходимость протоков, нет необходимости в оперативном лечении.
Основным способом лечения солитарных кист среднего размера служит пункция под контролем УЗИ или КТ с удалением содержимого и введением внутрь склерозирующего препарата (чаще всего это смесь 96-процентного этилового спирта с 87-процентным глицерином). В результате этого внутренняя стенка кисты некротизируется, киста постепенно спадать и рубцуется. Эта процедура достаточно эффективна и зачастую не дает осложнений.
Лечение поликистоза печени оперативным путем проводится редко и является иссечение стенок кист с помощью лазера или электроножа с последующей склеротерапией.
Источник: https://rus.doctorsask.com/non-parasitic-liver-cysts
Паразитарная киста печени: виды, симптомы, лечение
Гидатидозный эхинококкоз – наиболее часто встречающаяся разновидность паразитарной кисты печени, менее распространенной является альвеококковая (многокамерная) форма. В начале развития эхинококка патологическое образование выглядит как пузырь на поверхности или в паренхиме печени диаметром 1 мм, заполненный прозрачной жидкостью.
Симптомы заболевания могут отсутствовать до того времени, когда кистозная полость достигнет значительных размеров. Возникающий дискомфорт становится поводом для обращения к врачу и дифференциации новообразования от кистозных опухолей печени непаразитарной природы для выбора адекватной тактики лечения.
Виды паразитарных кист
В общем случае паразитарная киста представляет собой заполненную жидкостью и дочерними пузырями полость в тканях печени.
Паразиты, провоцирующие их развитие, живут и питаются за счет организма хозяина (промежуточного или окончательного).
При употреблении загрязненной пищи (ягод, овощей, фруктов), некипяченой воды или контакте с зараженными дикими или домашними животными (основными хозяевами паразита) происходит заражение человека возбудителем инвазии.
В желудке человека яички гельминта (онкосферы) сбрасывают оболочку, и возбудитель проникают в кишечник, откуда с током крови воротной вены они попадают в печень. Там происходит трансформация личинки в кисту – этот процесс занимает примерно 5 месяцев.
Исходя из разновидности возбудителя, печеночные паразитарные кисты можно классифицировать следующим образом:
- гидатидозный эхинококкоз печени – характеризуется медленно растущей кистозной полостью круглой или овальной формы. В 70% случаев такие кисты бывают единичными, реже в количестве 2-3 и более. Оболочка кисты состоит из двух слоев – наружного (хитинового) и внутреннего (эмбрионального). Роль последнего состоит в образовании сколексов (новых головок гельминта) и дочерних пузырьков, плавающих в заполняющей кисту жидкости. Эхинококковые кисты обычно однокамерные. Размер кисты может достигать 50 см. В процессе образования кисты, ее наружная оболочка может раздвигать ткани печени, создавая вокруг себя очаг фиброза. Из близких к России территорий заболевание распространено в Крыму, Азербайджане, Киргизстане и Поволжье;
- альвеококкоз печени – также может называться альвеолярным или многокамерным эхинококкозом. Жизненный цикл гельминта сходен с эхинококком. Разница, как можно заключить из названия, состоит в том, что киста выглядит как скопление микроскопических сросшихся пузырьков, образовавшихся почкованием. Заполняет пузырьки грязно-желтая жидкость или темная масса. Для альвеококковых кист печени характерно наличие множественных очагов поражения (узелков). Кистозный узел по плотности можно сравнить с хрящевой тканью, в разрезе он напоминает пористый сыр. Ареол заболевания – Якутия, Алтайский, Хабаровский и Красноярский край, Омская, Калининградская и Томская область.
Паразитарные кисты печени следует отличать от паразитарных инвазий органа, вызванных попаданием в организм личинок аскарид или описторхиса. В этих случаях структура тканей тоже меняется, однако кист, как таковых не образуется.
Клиническая картина
Симптоматика допускает вариации в зависимости от типа возбудителя и времени его паразитирования в организме. Для эхинококкоза характерны четыре патологических этапа.
Латентная стадия начинается с попадания яиц паразита в организм. Какие-либо признаки могут не проявлять себя в течение длительного срока (до 20 лет). У детей на фоне отсутствия системных симптомов может наблюдаться хроническая интоксикация, анемия и нарушение темпов развития (инфантилизм).
Стадия слабовыраженных субъективных изменений может иметь место лишь при повышенной чувствительности пациента (в ряде источников она вовсе не выделяется), и выражаться в появлении крапивницы или диареи.
Когда киста достигает значительных размеров, наступает черед стадии выраженных объективных признаков, среди которых:
- тяжесть в правом подреберье;
- стабильный неострый болевой синдром аналогичной локализации;
- вялость, общая слабость, падение работоспособности;
- диспепсические расстройства – тошнота, изжога, рвота (особенно после приема жирной пищи);
- снижение аппетита и массы тела;
- диарея и аллергическая сыпь (в случаях, когда имеет место гиперсенситивность).
Внимание! В 10-15% случаях после третьей стадии начинают проявляться осложнения, вызванные дальнейшим ростом или инфицированием кистозной полости.
В числе таких осложнений:
- механическая желтуха – возникает на фоне сдавления кистой желчных протоков, их воспаления или закупорки дочерними кистами. Основной признак – симптомы обтурационной желтухи – колики в правом боку, обесцвечивание фекалий, потемнение мочи, тошнота, рвота, лихорадка, пожелтение кожи и склер;
- нагноение кисты – диагностируется в 15-30% осложненных случаев. Больной при этом отмечает боли в печени, повышение температуры до 40 градусов;
- прорыв кисты – независимо от того, имеет ли место нагноение кисты, сопровождается заметными признаками интоксикации – ознобом, чрезмерным потоотделением, изнуряющей лихорадкой с перепадами температуры. Если в брюшную полость прорывается киста без гноя, то наблюдается синдром раздраженной брюшины, сердцебиение, судороги, абдоминальные боли, рвота, диарея, крапивница, зуд и анафилактические проявления;
- прорыв нагноившейся кисты или излияние кистозной жидкости в желчные протоки – в первом случае развивается гнойное воспаление брюшины или плевры (гнойный перитонит или плеврит), во втором – обтурационная желтуха или холангит;
- сдавление кистой воротной вены или нижней полой вены – может приводить к развитию портальной гипертензии, для которой характерны увеличение селезенки, варикозное расширение вен внутренних органов, отеки, накопление жидкости в брюшной полости (асцит), печеночная недостаточность;
- нарушение целостности полости и распространение яиц эхинококка по всему организму – нарушения могут возникать в органах дыхания, мозге, костной системе. Попадание паразитов в кровь может вызывать дополнительную аллергическую реакцию в виде спазмов бронхов и дыхательной недостаточности.
Важно! В развитии альвеококкоза также выделяют бессимптомную стадию, которая может продолжаться от 5 до 10 лет.
По прошествии этого времени наступает стадия неосложненных симптомов, для которой характерны признаки, схожие с третьей стадией эхинококкоза, дополненные значительным увеличением печени.
Осложнения альвеококкоза (третья стадия) более масштабны и серьезны в сравнении с эхинококковой кистой печени.
Это обусловлено тем, что они связаны не только с механическим делением кисты на органы, но также иммунологическими и иммунопатологическими проявлениями.
Одно из определений запущенного альвеококкоза печени – «паразитарный рак». Помимо осложнений, сходных с эхинококком, для него характерны:
- хронический гломерулонефрит, амилоидоз и почечная недостаточность – на фоне иммунопатологических процессов;
- метастазирование в головной мозг – сопровождается головокружением, головной болью, рвотой, парезами отдельных групп мышц;
- метастазирование в легкое – при этом наблюдаются боли в груди, мокрый кашель, слизисто-кровянистая или гнойная мокрота, а также плеврит с его ознобом, изнуряющей лихорадкой, нарушениями дыхания, потливостью, сердцебиением;
- кахексия – крайняя степень истощения, отличающаяся потерей веса, слабостью, снижением активности физиологических процессов.
Основная опасность заболевания – долгое бессимптомное течение, в ходе которого обнаружить его может только плановое обследование.
Источник: https://KistNet.ru/bryushnaya-polost/parazitarnaya-kista-pecheni


