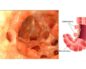
Острый аппендицит (продолжение…)
Острый аппендицит
Аппендицит — воспаление червеобразного отростка.
Эпидемиология: самая частая причина острого живота (50% случаев). Предрасполагающий возраст: 10-19 лет. Частота: 110/100000/год, частота аппендэктомии в 2 раза больше. Life-time-risk (вероятность в течение жизни заболеть аппендицитом) составляет 7,5%, число аппендэктомий в 2 раза больше (около 15% населения).
Анатомия
Как продолжение Teania coli толстой кишки на конце слепой кишки, дорзо-медиально располагается, заканчивающийся слепо, Appendix vermiformis (длина от 2 до 20 см).
Tunica mucosa содержит большое количество лимфатических фолликул (отсюда название «кишечные миндалины»).
Варианты расположения отростка: ретроцекально, парацекально, фиксированно на тощей кишке, с высоким и низким расположением слепой кишки (в малом тазу). Situs inversus.
Причины аппендицита
- обструкция (закупорка) полости вследствие каловых камней, перегиба или рубцовых тяжей и с последующим нарушением опорожнения.
- интестинальные инфекции (местное снижение резистентности, гиперплазия лимфатической ткани).
- реже: инородные тела (косточки от вишни), глисты (аскариды), гемотогенные инфекции.
Патогенез
Аппендицит может протекать в нескольких стадиях.
Недеструктивные стадии:
- катаральная, реверсибельная стадия с гиперемией, отеком и болями в области аппендикса, гной отсутствует (Appendizitis Simplex)
- серопурулентная стадия (переход в Appendizitis destractiva).
Деструктивные стадии:
- язвенно-флегмонозный аппендицит
- гнойный (эмпиематозный) аппендицит
- гангренозный аппендицит
- перитифлит — аппендицит с перфорацией или без, с ограничением воспалительного процесса за счет перитонеальных спаек, если с гнойным расплавлением — перитифлический абсцесс
- аппендицит со свободной перфорацией и последующим диффузным перитонитом
Классификация:
- острый аппендицит
- хронический аппендицит
Симптомы острого аппендицита
Анамнез (тошнота, рвота, температура) и клиническое обследование: боль при пальпации и поколачивании в правой подвздошной области.
Треугольник Sherren: Spina iliaca anterior superior справа, симфиз и пупок образуют треугольник с важными пунктами: McBurney, Lanz, Kümmell (2 см от пупка, Morris 4 см от пупка).
Точка McBurney (лежит в области слепой кишки). 5 см от Spina iliaca anterior superior на линии ведущей к пупку (линия Monro).
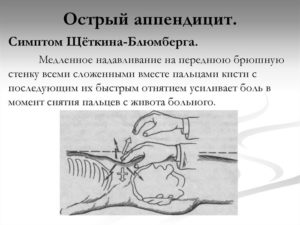
Точка Lanz: между наружной и внутренней третью на линии соединяющей обе Spina iliaca (положение аппендикса). Симптом Щеткина-Блюмберга: раздражение брюшины в области отростка, боль больше выражена при отпускании руки, чем при надавливании.По авторам:
- Симптом Ровзинга: при давлении в области сигмовидной кишки возникают боли в районе слепой кишки.
- Боль в Дугласовом кармане: раздражение брюшины при ректальной пальпации, выражена при расположении отростка в тазу.
- Симптом М. psoas — бопи в правой подвздошной области при поднимании правой ноги против сопротивления врача (раздражение фасции М. psoas) — при ретроцекальном расположении.
- Симптом Ситковского — тянущие вниз боли при положении на левом боку.
- Симптом Ten-Horn: боли при потягивании за семенной канатик.
Разница подмышечной, прямокишечной температуры больше 1°С (норма: 0,5°С).
Признаки обструкции, периумбиликальные и эпигастральные боли, позднее в правой подвздошной области (перемещение болей в течение часов). Отсутствие аппетита, рвота, задержка стула. Температура (от субфебрильной до 39 °С), тахикардия, сухой язык.
Рефлекторное, локальное напряжение мышц, распространение напряжения сигнализирует о начале перитонита. При перфорации: острый живот с распространением болей на всю брюшную полость.
- Атипичная локализация боли у беременных (смещение слепой кишки, аппендикс до 5 см выше горизонтальной линии, проведенной через пупок).
- Незначительные боли, невыраженная местная находка, практическое отсутствие повышения температуры, незначительный лейкоцитоз у пожилых людей.
- Нетипичные периодические боли при хроническом (рецидивирующем) аппендиците.
Диагностика аппендицита
Лабораторное обследование: лейкоцитоз до 15000 (внимание: падение количества лейкоцитов при перитоните); при аппендиците у пожилых, как правило, не выражен. Редко лейкоциты и эритроциты в моче.
УЗИ: на сегодня довольно утвердившийся метод диагностики с хорошей сенситивностью и специфичностью.
Рентген: при хроническом аппендиците желудочно-кишечный пассаж с гастрографином — аппендикс не заполняется контрастным веществом.
Диагностические трудности представляют маленькие дети пожилые, беременные (смещение аппендикса вверх). Наиболее частый дифференциальный диагноз при беременности: пиелонефрит. Лечение следующее: при подозрении — аппендэктомия, так как риск от наркоза для матери и ребенка меньше, чем риск аппендицита без операции.
Дифференциальная диагностика аппендицита:
- раздражение слепой кишки, обструкция устраняется самостоятельно
- псевдоаппендицит вследствие Lymphadenitis mesenterialis при инфицировании Yersinia pseudotuberculosis (температура 40°С, высокая СОЭ, нахождение возбудителя в крови и стуле)
- бронхиальные инфекции и пневмонии у детей, ведущие к отеку ретроперитонелльных лимфатических узлов, могут симулировать клинику псевдоаппендицита (синдром Brenneman)
- почечная колика, перфорация язвы желудка, 12-перстной кишки, холецистит, камни желчных путей
- мезентериальный инфаркт
- гельминтозы
- Меккелев дивертикул, Caecum-mobile-Syndrom, болезнь Крона
- дивертикупит (пожилые пациенты, чаще слева, «левосторонний» аппендицит), реже дивертикулит аппендикса
- опухоли, особенно у пожилых пациентов (рак слепой кишки), карциноид
- мукоцеле (редко): хроническая обструкция
- овариальная киста, аднексит, первая менструация, внематочная беременность
- у беременных: пиелит, холецистит, боли в области матки
- при признаках перитонита: заболевания с клиникой острого живота.
Лечение острого аппендицита
Консервативное лечение можно вести при перитифлите: прекращение приема пищи, покой, системная антибиотикотерапия.
Оперативное лечение аппендицита показано когда есть подозрение на воспаление отростка. Аппендэктомия, по возможности, в раннюю стадию (48 часов) или в свободном интервале (6-8 недель после острого перитонита, перитифлита).
Ход операции при остром аппендиците
Переменный разрез (разрез кожи, подкожки, фасции с дальнейшим тупым разделением волокон наружной и внутренней косых мышц). При неясном диагнозе или неясном положении отростка параректальный разрез или нижне-срединная лапаротомия (лучший доступ, возможность расширения разреза). Мобилизация аппендикса.
Скелетирование (выделение аппендикса) при помощи лигирования сосудов брыжейки. Наложение лигатуры на основание слепой кишки и отсечение отростка.
Закрытие слепой кишки при помощи погружения культи сначала в кисетный, затем в Z-шов.
Поиск Меккелева дивертикула (осмотр подвздошной кишки до 1 метра проксимальнее слепой кишки) и, при необходимости, его иссечение. Послойное ушивание раны, стерильная повязка.
Лапароскопическая аппендэктомия возможна, преимуществом является возможность одновременной диагностической лапароскопии (например, при неясности клинической картины и атипичных болях).
При наличии болезни Крона нужна осторожность с показанием к операции (образование фистул). При перитифлическом абсцессе проводится его дренирование. При перфорации: антибиотикотерапия (Ceftriaxon, Rocephin + Metronidazol, Clont) и промывание брюшной полости (TauroHdin, Taurolin).После операции в 1-ый послеоперационный день инфузионная терапия (3 литра в день, 5% глюкозы и раствора Рингера), затем чаи, на 3-й день сухари, овсяный слизистый отвар (больной должен уже иметь к этому времени стул, если не было — клизма). Начиная с 4-го дня — пассированная пища, с 6-го дня щадящее питание, швы удаляются на 10 день.
Прогноз при аппендиците: летальность при аппендиците с перфорацией и перитонитом 6-10%, без осложнений – меньше 1%.
Осложнения острого аппендицита
- перфорация (около 10%) и перитонит, особенно у маленьких детей и пациентов старше 60 лет.
- аппендикулярный инфильтрат
- перитифлический абсцесс
- пилефлебит
- абсцесс Дугласова пространства, подпеченочный, поддиафрагмальный абсцесс
- паралитическая кишечная непроходимость.
- ранняя кишечная непроходимость (5-10 дней после операции) или поздняя кишечная непроходимость (спайки, возможно через несколько лет после операции).
- свищи (особенно при болезни Крона)
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/info/info-hirurgia/appendicit-obzor.html
Ошибки при диагностировании острого аппендицита
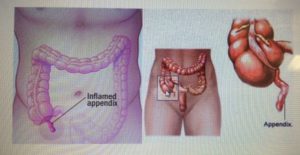
Диагностическим ошибкам при остром аппендиците во врачебной практике встречаться свойственно. При достаточно четкой клинической картине даже на догоспитальном этапе обследования пациентов, эти ошибки нередки. Острый аппендицит — заболевание, «проверяющее на прочность» диагноста.
Выезды по вызовам скорой помогают выявить среди самих специалистов умение понимать клиническую картину правильно.
Четкая симптоматика при остром аппендиците у больного может оказаться неярко выраженной, что способно вводить в заблуждение не только рядовых диагностов, но и опытных хирургов.
Клиническая картина типична не всегл и не протекает как по учебникам, о чем нельзя забывать ни пациентам, ни врачам.
Ошибки на догоспитальном этапе
В нестационарных условиях диагностические и тактические ошибки при выявлении острого аппендицита не редкость.
На вызовах скорой или на приеме в поликлинике времени на диагностирование может оказаться недостаточно.
Опыта — тоже: прощупывающий живот пациента и составляющий клиническую картину терапевт, не специализирующийся на хирургии, может оказаться не в состоянии определить острый аппендицит.
На догоспитальном этапе правильная постановка диагноза крайне важна: меры при остром аппендиците необходимо принимать оперативно. На уточнение диагноза теряется много времени, а острый аппендицит может привести к летальному исходу. Нередки случаи, когда наличие аппендицита устанавливалось прямо на операционном столе.
Основные причины диагностических ошибок
Несвоевременное диагностирование на догоспитальном этапе происходит по следующим причинам:
- Клиническая картина не соответствует заболеванию.
- Болевые ощущения были неправильно трактованы диагностом.
- Основные симптомы были спутаны диагностом на этапе первичного обследования с симптомами других заболеваний.
- Клиническая картина оказалась сложна для диагностирования.
Спутать острый аппендицит с другим заболеванием можно. Основные симптомы схожи с проявлениями иных заболеваний, но потеря времени при диагностировании чревата последствиями. При подозрениях на острый аппендицит не стоит откладывать обследование у специалистов в долгий ящик.
Ошибки на госпитальном этапе
Бывает и такое, что пациент уже доставлен в больницу, записан в стационар, но диагноз все еще не уточнен и в больничной карте не появилась отметка «острый аппендицит».
У диагностов есть все необходимые средства, чтобы провести тщательное обследование пациента не только в «полевых» условиях, уже можно вдумчиво рассматривать симптомы и проводить необходимые процедуры.
И все-таки заболевание не выявляется. Почему?
Аппендицит — хитрое заболевание. Поступивший в стационар больной может испытывать несильные боли в животе, а при обследовании и нажатии на брюшную полость не испытывать острой боли, только общие неприятные ощущения.
Опытным диагностам ничего не стоит спутать заболевание с любым другим даже на госпитальном этапе: симптоматика таких заболеваний во многом схожа.
Атипичная локализация отростка может ввести в заблуждение врача, больного отпустят домой, а в итоге вернут в больницу с приступами острых болей.
Диагностические и тактические ошибки при этом заболевании зачастую выявляются запоздало. Внимание к ним привлекается только в случаях летального исхода, тогда как не менее чем у трех процентов больных, поступающих даже с подозрениями на него, заболевание не выявляется на этапах диагностики.
Группы диагностического риска
Тактические или диагностические ошибки могут произойти не только по вине невнимательного терапевта. Проще всего недооценить заболевание, когда с подозрениями на аппендицит поступают следующие группы больных:
- Дети. Острый аппендицит может наблюдаться даже у маленьких детей, а совершить тактическую и диагностическую ошибку легко: среди симптомов повышенная температура; боли в животе; рвота. Симптомы встречаются у детей с иными, не представляющими особенной опасности заболеваниями по причине того, что организм еще не окреп окончательно.
- Пожилые. Клиническая картина у людей пожилых вялотекущая. Опять же — к почтенному возрасту организм ослабевает и симптомы могут относиться к иным заболеваниям.
- Страдающие ожирением пациенты. Из-за жировых отложений проблематично проводить пальпацию, осматривая пациента, можно пропустить червеобразный отросток и не отследить его локацию.
Острый аппендицит встречается часто в любой хирургической практике и зачастую требует немедленного хирургического вмешательства. К сожалению, стопроцентных диагностических методов в арсенале врачей к настоящему времени нет: только опыт и умение распознавать клиническую картину.
Источник: https://appendicit.net/simptomy/oshibki-pri-diagnostirovanii-ostrogo-appendicita.html
Острый аппендицит — симптомы, виды, признаки, диагностика и операция по удалению аппендицита
Впервые, аппендицит начали правильно диагностировать в конце 16-го века, однако связывали данное состояние с проблемами слепой кишки. Лишь к концу 18-го столетия, медики смогли понять схему развития аппендицита, ввели соответствующий термин и начали делать первые операции по удалению червеобразного отростка, названные аппендэктомией.
Аппендицит находится с правой стороны, в подвздошной области. Ориентир – нижняя часть живота, ближе к талии. По мере развития воспаления, болевые ощущения не имеют четкой локализации – на первом этапе они ощущаются в верхней части живота ближе к груди, а лишь потом разливаются далее.
Данное заболевание может проявиться в любом возрасте, однако в особо рисковую группу входят люди возрастом от десяти до тридцати лет. Согласно данным международной статистики, в среднем 5-6 человек на тысячу населения планеты, страдают данным опасным недугом.
Именно аппендицит считается самым часто встречающимся острым воспалительным заболеванием брюшной полости – до 90 процентов всех случаев проблем в данном пространстве с системой соответствующих органов, напрямую или косвенно связаны с червеобразным отростком слепой кишки.
Причины
До настоящего времени, точных причин возникновения аппендицита, врачи и исследователи так и не выяснили.
Однако было определено, что толчком развития воспаления служат как минимум два фактора – это наличие критической массы бактерий в кишечнике и закупорка канала между аппендиксов и слепой кишкой, возникающая из-за инородного объекта, попавшего в просвет либо спазма слизистой стенок прохода.
Этиология возникновения и развития вышеописанной болезни придерживается сразу нескольких теорий в данном направлении:
- Механический фактор. Ряд ученых и исследователей считают, что патогенная кишечная флора активизируется из-за обтурации просвета канала каким-либо инородным объектом – лимфоидными фолликулами, опухолью, каловыми массами, паразитами, мелкими твердыми проглоченными предметами и т. д. При этом в зоне поражения образуется слизь, где начинают быстро размножаться микрофлора, вызывающая кроме напряжения отростка, развитие тромбоза сосудистых стенок, воспаления и некроз червеобразного отростка. При этом процесс бактериального разложения слизистой, стенок и всего органа, развивается стремительно.
- Инфекционное заражение. По мнению отдельных представителей медицины, причиной острого аппендицита могут быть сильные инфекционные болезни, самостоятельно индуцирующие развитие воспаления.
- Эндокринный фактор. Генетики утверждают, что на слизистой внутри аппендикса всегда образуется большое количество специфических клеток, усиливающих выделение серотонина – основного медиатора воспалительных процессов.
- Сосудистая теория. Сравнительно экзотической теорией выступает утверждение британских учёных, которые уверены, что основной причиной острого аппендицита, являются последствия системного васкулита, практически не поддающегося диагностике на ранних стадиях.
Основные виды и стадии развития
Кроме подразделения на хронические и острые аппендициты, воспаление аппендикса идентифицируют по морфологическим отличиям (стадиям развития):
- Простые воспаления слизистой червеобразного отростка – обычно не идентифицируются вовремя, растянуты по времени развития и практически всегда перетекают в хроническую форму болезни.
- Поверхностные аппендициты – глубокие системные воспаления с первыми проявлениями симптомов классической формы болезни.
- Деструктивная фаза – переход воспаления в активную фазу разрастания и инфицированного проникновения из слизистой на стенки и сосуды аппендикса.
- Флегмонозная фаза – полное заражение всех оболочек, структур и слоём червеобразного отростка. В данном случае и далее, обязательным становится оперативное вмешательство и удаление органа.
- Апостематозная фаза – формирование на внутренних стенках воспалённого органа, первых некрозных очагов (точек).
- Язвенно-флегмонозная фаза – воспаление может частично перекидывать на слепую кишку, теперь на внешних стенках аппендикса образуются проникающие некрозные очаги и язвы.
- Гангренозная фаза – возникновение и стремительное развитие перитонита, обширный некроз всего червеобразного отростка.
- Перфоративная фаза – образование разрывов некротизированных тканей, проникновение гноя и слизи в брюшную полость, развитие сепсиса крови. На последнем этапе только немедленное хирургическое вмешательство и комплексная реанимационная терапия, способна спасти жизнь пациенту.
Симптомы острого аппендицита
Острый аппендицит имеет четкую симптоматику и стадии развития, поэтому даже обычный человек способен распознать проблему и как можно быстрее обратиться за квалифицированной врачебной помощью.
У взрослых
- Децентрализованная боль в животе, концентрирующаяся позже (спустя 5-6 часов) в подвздошной области (справа, внизу живота). Болевой синдром средней силы носит умеренный характер, однако усиливаются при кашле, перемене положения тела, ходьбе и других активных действиях.
- Полностью пропадает аппетит, у больного наблюдается кратковременная нерегулярная рвота, а также постоянная тошнота.
- Температура, спустя несколько часов после появления боли, поднимается до 38-39 градусов.
- У больных в первые сутки наблюдаются частые мочеиспускания тёмного оттенка, жидкий стул, повышение среднего давления и значительное учащение ритма сердечных сокращений, мышцы живота очень напряжены.
- Через сутки, болевой синдром может стихать – это гибнут нервные отростки в аппендиксе, развивается гангрена отростка. При этом все остальные симптомы остаются.
- Если на протяжении двух, максимум трёх суток, больному не была произведена аппендэктомия, то червеобразный отросток полностью наполняется гноем, разрывается, его содержимое выливается в брюшную полость: в большинстве случаев пациент погибает, даже если ему была оказана оперативная медицинская помощь.
У детей
- Ребенок практически сразу чувствует очень сильную боль, зачастую сразу в районе аппендикса. Болевые ощущения отдаются в грудину и район пупка.
- Сам характер болевого синдрома неоднороден, приглушенные ноющие ощущения сменяются резкими «вспышками», но всё равно носят постоянных характер, усиливающийся при любых телодвижениях.
- У малыша проявляется сильная рвота, вялость, тошнота и слабость, температура поднимается до 38-40 градусов.
- Задержки стула или поноса, как правило, не наблюдается.
Диагностика
Поскольку болезнь развивается стремительно и угрожает жизни пациента, при первых признаках аппендицита нужно как можно скорее обратиться к врачу, желательно вызвать неотложную помощь, которая госпитализирует человека в больницу. Постарайтесь не принимать обезболивающие – это затруднит правильное определение диагноза.
После первичного осмотра, врач-хирург направляет больного на срочное рентгеновское и ультразвуковое обследование. Как правило, данные методы дают полную картину происходящего, однако в отдельных случаях клиническая картина неясна – тогда пациенту назначают лапароскопию: введение специальной трубки через маленький разрез на животе для визуального осмотра брюшной полости человека
Операция по удалению
В подавляющем большинстве случаев после определения диагноза «аппендицит», в течение 6-12 часов больному делают аппендэктомию – удаление червеобразного отростка.
У взрослых
Классическая операция по удалению аппендикса включает в себя обезболивание местным наркозом, а также хирургическую операцию: хирург делает разрез в правой части живота и удаляет воспаленный орган.
У детей
Как правило, к детям стараются применять более щадящие методики удаления аппендикса, если это физиологически возможно.
Малышу делают общий наркоз, потом при помощи эндоскопической операции, проводимой диагностическим лапароскопом со специальной насадкой, отрезают червеобразный отросток и извлекают его из брюшной полости.
Такая методика существенно снижает риски послеоперационных осложнений и обеспечивает очень малую кровопотерю, однако применять именно данный способ не всегда представляется возможным ввиду особенностей техники и физиологии отдельных пациентов.
После аппендицита
Итак, операция сделана, наложен последний шов, а пациента доставляют в палату для отдыха, восстановления и реабилитации. Что же дальше?
Общее описание
Процесс удаления аппендицита не относится к сложным операциям, требующим после проведения многомесячного пребывания на больничной койке. Как правило, в большинстве случаев, при отсутствии осложнений, человека выписывают на 7-ой день.
Первые восемь часов за больным наблюдают очень тщательно, ведь человек выходит из наркоза. Кроме этого сдаётся ряд анализов, измеряется частота дыхания, пульс, АД. Следующий двухдневный этап – курс антибактериальной терапии.
Пациенту разрешается ограниченно двигаться, вставать с койки и т. д. правда, контролируя состояние наложенных швов.
Для профилактики возможного тромбофлебита и застойной пневмонии, назначают соответственно разминочные упражнения коленных суставов и голеностопа, а также дыхательные процедуры.После шестидневного мониторинга состояния и при отсутствии послеоперационных осложнений, человека выписывают домой, назначив соответствующую диету и дав рекомендации по ограничению двигательной активности до полного восстановления трудоспособности, которая обычно происходит спустя 1-3 месяца после операции, в зависимости от индивидуальных особенностей организма и выполнения предписаний врачей.
Возможные послеоперационные осложнения аппендицита
Несмотря на то, что удаление аппендицита считается рядовой и сравнительно не травматичной операцией, у пациента всё равно могут развиться разнообразные послеоперационные осложнения, которые значительно увеличивают время пребывания в больнице и могут ухудшить качественный уровень жизни человека в последствии.
- Парез кишечника – после операции у человека довольно часто наблюдается метеоризм, вызванный миорелаксантами, применяемыми в ходе проведения аппендеэктомии.
- Гнойно-септические осложнения. Данное состояние может вызвать недостаточная или неправильная обработка раны во время/после операции
- Задержка вывода мочи
- Нарушения дыхательной функции. Из-за влияния наркоза, иногда у пациентов развивается гипоксия тканей и даже отдельных органов. Устранить такое состояние поможет проведение регулярной дыхательной гимнастики.
- Сильная кровопотеря – если аппендицит был в запущенной форме и проводилась традиционная, не эндоскопическая операция, то человек может потерять довольно много крови, что нарушит нормальное функционирование сердечной и сосудистой системы в послеоперационный период.
- Формирование и развитие свищей. Может продолжать существовать после удаления аппендикса из-за нарушения проходимости слепой кишки, возникновении спаек брюшной полости.
- Воспалительные процессы. Любая операция – шок для организма, нарушающий нормальную работу иммунной системы.
- Тромбоэмболия – чрезвычайно редкое послеоперационное явление, представляющее собой отрыв образовавшегося ранее тромба от поврежденных операцией вен и закупорка им, главной легочной артерии.
Что едят после аппендицита?
После удаления аппендикса желательно придерживаться определённой диеты, чтобы быстрее выздороветь и приступить к полноценной жизни. Исключите из рациона газировку, любую твердую пищу, копчёности, соленые, жареные, острые и маринованные блюда, а также приправы со специями.
Рекомендуется повышенное потребление жидкостей в виде натуральных соков, чистой воды и травяных чаёв – этим вы способствует нормализации работы брюшной полости и избавитесь от рвоты с тошнотой, вызванной реакцией организма на удаление червеобразного отростка слепой кишки.
В качестве основного первого блюда, используйте не наваристые бульоны из куриного мяса, легкие овощные супы. На второе – фруктовое пюре, а также блюда из тыквы, приправленные морковью и зеленью. В качестве полдника и десерта можно есть нежирные натуральные йогурты.
Шов после аппендицита
Самым неприятным «подарком» после удаления аппендицита, люди считают шов, проходящий справа в нижней части живота.
Современные технологии позволяют применять эндоскопические методы аппендэктомии, практически не оставляющие серьезных следов впоследствии, кроме маленького разреза и нескольких «отметин» от небольших дырочек, однако такой вид оперативного вмешательства применим далеко не во всех случаях, и к тому же стоит дороже, чем классическая операция.
После удаления аппендикса и выписки, некоторое время вам придётся регулярно смазывать шов антисептическими и ранозаживляющими средствами. Средство в данном случае подбирается индивидуально врачом – это может быть как фурацилин, марганцовка и зеленка, так и современные средства: мази Октенисепт, Тенториум, Контрактубекс, Левомиколь и проч.
Полностью визуально избавиться от шва даже после полного его заживления вряд ли удастся: мази, спреи и иные средства могут частично уменьшить видимость бывшего разреза, однако не полностью закамуфлировать его. В данном случае может помочь лишь пластическая операция – иссечение рубца и имплантация здоровых участков кожного покрова на проблемное место.
Острый аппендицит в передаче Елены Малышевой «Жить здорово!»
Источник: http://healthyorgans.ru/kishechnik/appenditsit/11708-ostryj-appenditsit-simptomy-vidy-priznaki-diagnostika-i-operatsiya-po-udaleniyu-appenditsita