Паразитарные абсцессы печени
Амебный абсцесс печени: гнойник, вызванный паразитами

Простейшие паразиты способны «угнездиться» в любом органе человеческого организма. Одноклеточная амеба Entamoeba histolytica, попав ЖКТ, в ходе своего размножения может переселиться и в печень, расположенную по соседству. Так начинается амебный абсцесс печени.
«Кишечные истоки»
Дизентерийная амеба, вызывающая воспаление в печени, проникает в этот орган через вену из толстого кишечника.
ЖКТ к этому моменту уже основательно поражен паразитарной инфекцией.
Воздействуя на ткани, простейшие микроорганизмы вызывают их нарывы и частичное отмирание, на месте поражения образуются гнойники.
Полость с гноем в районе печени обычно:
— расположена справа;
— одиночная;
— довольно крупная.
Ее содержимое имеет коричневый цвет, но если параллельно идет инфицирование кишечной палочкой, то он может быть и зелено-желтым.
Такая патология негативно отражается на работе печени и сильно влияет на ухудшение деятельности всего организма.Своевременно выявленный амебный абсцесс печени довольно хорошо поддается терапии, но небольшой процент летального исхода по причине этого заболевания все же присутствует.
Характерно, что паразитарная инфекция чаще всего выявляется у представителей самой трудоспособной группы людей — от 25 до 30 лет. Страдают ею преимущественно мужчины.
Через воду и еду
Жаркое лето или поездка в страну с тропическим климатом могут спровоцировать «переселение» простейших в человеческий организм. Именно такие погодные и климатические условия благоприятствуют размножению паразитов, которые попадают внутрь человека:
— через воду;
— с пищевыми продуктами;
— после контакта с зараженным человеком.
Дизентерийные амебы чаще поражают людей, живущих в плохих санитарных условиях и в населенных пунктах, где отсутствует нормальная канализация.
Также паразитов часто выявляют у:
— туристов, посещающих экзотические страны;
— работников тепличных комбинатов и иных предприятий с теплым и важным микроклиматом;
—— людей, отдающих предпочтение анальному сексу.
Строгое соблюдение правил чистоты на работе и в быту служит главным фактором противостояния инфицированию.
Когда печень увеличивается…
Люди, у которых начинается абсцесс печени амебной природы, обычно уже имеют паразитарную инфекцию кишечника, вызванную тем же возбудителем. На фоне одного заболевания симптомы другого могут быть замечены уже на довольно серьезной стадии.
Признаками абсцесса в области печени служат:
— переходящая в животе от тупой боли острой;
— высокая температура — до 39 градусов;
— озноб и повышенная потливость;
— увеличение размеров печени, которое ощущается на ощупь;
— общая слабость.
Приоритетным фактором, указывающим на патологию печени является ее выпячивание, которое заметно зрительно или при пальпации. Такое «укрупнение» возникает именно за счет гнойника.
Если заболевание протекает в хронической форме, симптомы в виде лихорадки и повышения температуры тела могут быть не столь ярко выраженными. В этом случае нередко наблюдаются проявления желтухи — потемнение мочи и обесцвечивание кала, отрыжка, тошнота, рвота, метеоризм и заметное похудение.
Обычно у молодых людей развивается острая форма болезни, а у пожилых чаще диагностируется хроническая.
Чаще — консервативно, иногда — оперативно
Для постановки точного диагноза, относительно наличия абсцесса, проводится ряд лабораторных анализов, а также УЗИ. Иногда — МРТ и ректоманоскопия (исследование прямой кишки).
Если амебный абсцесс подтвердится, больному рекомендуют больше отдыхать и меньше двигаться. При повышенном потоотделении надо много пить, чтобы не было обезвоживания. Питание организуется в соответствии с диетой, рекомендованной при заболеваниях печени.
Чтобы снять воспаление назначают:
— жаропонижающие препараты;
— противобактериальные средства;
— противовоспалительные лекарства.
Когда курс этих препаратов будет завершен, могут назначить антибиотики тетрациклинового ряда.
Если терапия с помощью медикаментов не даст желаемого результата, проводится хирургическая операция по устранению гнойника. Для оперативного вмешательства, как правило, выбирают щадящие формы, но, если гнойная полость отличается сложным расположением, надрез может быть сделан и по брюшной стенке.
Проводят операцию на печени только после того, как сопутствующее заболевание кишечника будет излечено.Если амебный абсцесс не будет своевременно вылечен, это чревато прорывом гнойника с инфицированием соседних органов. Возбудитель болезни может попасть даже в головной мозг или сердце, что опасно для жизни.
Правила чистоты защитят от заражения
Профилактика амебного абсцесса печени заключается в принятии мер против заражения паразитами, провоцирующими болезнь.
К правилам, которых надлежит неуклонно придерживаться, чтобы не «допустить» в свой организм простейших, относятся:
- Личная гигиена, чистота на кухне и приготовление еды по правилам.
- Использование только фильтрованной воды.
- Отказ от употребления в пищу даже «чуть подпорченных» продуктов.
- Осторожность и соблюдение санитарных норм при посещении тропических стран.
Люди, постоянно работающие с пищевыми продуктами, в детсадах, школах и санаториях, а также те, кто занят ремонтом и обслуживанием канализационных систем, должны регулярно проходить профилактические медосмотры.
На контроле у врача сроком до года будут находиться и те, кто переболел паразитарным заболеванием.
При первых признаках «непорядка с печенью» — болях, изменении ее размеров — следует, не откладывая, обратиться к доктору. Ведь заболевание может оказаться серьезным, и доводить его до запущенного состояния совсем не стоит.
Источник: http://zoj.kz/bolezni/infekcionnyie-i-parazitarniye-zabolevaniya/amebnyiy-abstsess-pecheni.html
Абсцессы печени
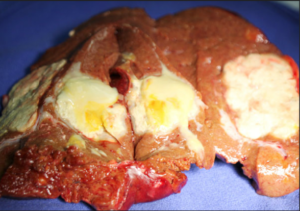
Причины возникновения, проявления, диагностика и основные принципы лечения абсцесса печени.
Абсцесс печени представляет собой ограниченную полость, возникшую в результате разрушения ткани печени и содержащую гной.
Этот процесс чаще всего развивается под воздействием проникших в печень бактерий или паразитов. В связи с этим выделяют бактериальные и паразитарные абсцессы.
В России и странах Европы чаще встречаются бактериальные абсцессы. В странах с жарким климатом преобладают (до 90%) паразитарные абсцессы.
Что такое абсцесс печени
Абсцесс печени представляет собой ограниченную полость, возникшую в результате разрушения ткани печени и содержащую гной.
Этот процесс чаще всего развивается под воздействием проникших в печень бактерий или паразитов. В связи с этим выделяют бактериальные и паразитарные абсцессы.
В России и странах Европы чаще встречаются бактериальные абсцессы. В странах с жарким климатом преобладают (до 90%) паразитарные абсцессы.
Причины и механизм развития абсцессов в печени
Инфекция чаще всего попадает в печень следующими путями:
- через кровь (гематогенный путь) – при наличии других гнойных заболеваний, сепсисе – заражении крови, при аппендиците, панкреатите и т.д.);
- через желчь (холангиогенный путь) – это основной и наиболее распространенный вид инфицирования печени;
- переход гнойного процесса с соседних органов (контактный путь) – при прободении язв или переходе воспалительного гнойного процесса с желчного пузыря, при аппендиците, перитоните;
- в результате травматизации печени – чаще это тупые травмы живота;
- по неустановленной причине и источнике инфицирования (криптогенные абсцессы);
- нагноение имевшихся ранее образований печени (кисты – простые и паразитарные, доброкачественные и злокачественные опухоли, метастазы и т.д.).
Наиболее частыми причинами холангиогенных абсцессов печени являются:
- желчнокаменная болезнь и ее осложнения;
- нарушение проходимости желчевыводящих путей при раке головки поджелудочной железы или раке желчных протоков;
- при проникновении в просвет желчных протоков паразитов (описторхоз, аскаридоз, фасциолез и т.д.), чаще всего эти абсцессы множественные.
Наиболее распространенными возбудителями являются:
- кишечная палочка,
- стафилококки,
- стрептококки,
- смешанная микрофлора, амебы (при употреблении зараженной ими воды или пищи), но возможно наличие и асептического гноя, не содержащего микробов.
Проявления бактериальных абсцессов печени
В основном симптомы зависят от количества абсцессов, их величины, а также заболевания, вызвавшего появление полости распада, и общего состояния организма пациента.
Крупные единичные (солитарные) абсцессы сопровождаются болями в правом подреберье, усиливающимися при движении и глубоком дыхании; увеличением размеров печени и повышением температуры. Боли могут отдавать под лопатку, в правую руку и под правую ключицу. Желтуха встречается редко и обычно связана со сдавлением крупным абсцессом желчных протоков и нарушением их проходимости.
Нередко повышение температуры носит приступообразный характер, лихорадка сопровождается выраженной потливостью, слабостью, снижением аппетита, тошной, рвотой, потерей веса и другими симптомами интоксикации. У 15-20% больных возникает кашель, могут развиваться пневмония и плеврит.
Осложнения бактериальных абсцессов печени
- Прорыв абсцесса в брюшную полость и развитие перитонита.
- Формирование поддиафрагмального абсцесса.
- Прорыв абсцесса в соседние органы (желудок, кишечник) с формированием свищей.
- При прорыве абсцесса в плевральную полость возникает гнойный плеврит (эмпиема плевры) и формирование уже вторичных абсцессов в легком, также с формированием свищей в бронхи.
Паразитарные абсцессы печени
Проявления у них практически те же, что и при бактериальных абсцессах печени, но протекают паразитарные абсцессы более стерто (доброкачественно) и чаще всего переходят в хроническую форму, что вызывает постепенное истощение больного. Возможно вторичное микробное инфицирование этих абсцессов, в таких случаях состояние больного прогрессивно ухудшается.
Амебные абсцессы в некоторых случаях протекают бессимптомно и обнаруживаются лишь при развитии осложнений (иногда через несколько месяцев и даже лет с момента заражения).
Диагностика абсцессов печени
- Развернутый анализ крови (анемия, лейкоцитоз, ускорение СОЭ).
- Биохимическое исследование крови (возможно повышение билирубина, АЛТ и АСТ).
- Посев крови для определения возбудителя (при тяжелом течении, сепсисе).
- УЗИ печени, компьютерная томография с ангиографией, магнитно-резонансная томография.
- Рентгенография органов грудной клетки (иногда выявляются плеврит и пневмония)
- Биопсия под контролем УЗИ, пункция абсцесса.
- Исследование крови на антитела (серологическое исследование) при подозрении на паразитарное происхождение абсцесса.
Основные принципы лечения абсцессов печени
- Антибактериальные препараты широкого спектра действия, препараты имидазолового ряда.
- Чрескожная пункция абсцесса с удалением гнойного содержимого и введением антибактериальных препаратов (летальность может достигать 1-5%).
- Оперативное лечение проводится при неэффективности пунктирования абсцесса и лечения антибиотиками (смертность может достигать 10%).
- При множественных абсцессах – массивная антибактериальная терапия в сочетании с дренированием абсцессов и внепеченочных желчных путей.
- Амебные абсцессы лечатся комплексно с применением противопаразитарных препаратов и антибиотиков.
- При осложнении абсцессов желтухой и неэффективности консервативных способов лечения – оперативное лечение (смертность в этом случае достигает 40%).
- Симптоматическая терапия, направленная на снятие интоксикации, восполнение дефицита витаминов, белков (при истощении), использование препаратов, направленных на усиление защитных сил организма (иммуномодуляторы).
Источник: https://vitaportal.ru/vse-bolezni/abstsessy-pecheni.html
Паразитарный абсцесс

Что это такое? Паратонзиллярный абсцесс — это наиболее тяжелая стадия паратонзиллита, представляющего собой воспаление клетчатки, окружающей нёбные миндалины.
Пик заболеваемости паратонзиллитом приходится на возраст от 15 до 30 лет, другие возрастные группы страдают им значительно реже. Патология встречается с одинаковой частотой у мужчин и женщин.
О болезни и причинах
Если миндалины, которые обычно называют гландами, подвержены частым воспалениям, (ангинам), то в результате в них формируется хронический процесс (хронический тонзиллит). В 80% именно хронический тонзиллит приводит к развитию паратонзиллита с его переходом в паратонзиллярной абсцесс.
Возникновение паратонзиллярного абсцесса связано с анатомическими особенностями строения небных миндалин и окружающих их тканей. В миндалинах есть углубления – крипты, которые при заболевании заполняются гнойным содержимым. Особенно глубокие крипты располагаются в верхней части миндалины, где и воспалительный процесс при тонзиллите наблюдается чаще всего.
Со временем на месте воспалительных очагов образуется рубцовая ткань, которая мешает нормальному оттоку воспалительной жидкости и гноя из углублений в миндалинах.
В случае возникновения нового воспаления, очищение измененных крипт замедляется, а инфекция из миндалин распространяется вглубь: через железы Вебера в клетчатку, расположенную вокруг миндалин, т.е. в паратонзиллярное пространство.
Область вокруг верхнего полюса миндалин, опять же, наиболее подвержена развитию в ней инфекции за счет выраженной рыхлости ее клетчатки, поэтому локализация абсцесса там самая частая.
Учитывая обстоятельство, что при хроническом тонзиллите происходит местное и общее ослабление защитных сил организма – развитие воспаления в паратонзиллярном пространстве при попадании инфекции может возникнуть очень легко.
Другими причинами паратонзиллярного абсцесса могут стать любые нагноительные процессы во рту: кариес «зубов мудрости» нижней челюсти, периостит, гнойное воспаление слюнных желез, а также травма глотки и шеи. Редко инфекция может попасть отогенным путем, т.е. через внутреннее ухо, и гематогенным – через кровь.
В группу риска по развитию паратонзиллярного абсцесса входят категории пациентов, страдающие следующими заболеваниями:
- Сахарный диабет;
- Анемия;
- Иммунодефицит;
- Онкологические процессы и т.д.
На фоне перечисленных выше патологических состояний наблюдается угнетение иммунитета. В первую очередь, страдает местный иммунитет. Поэтому проникновение патогенных микроорганизмов в миндалины происходит легко.
С такой же легкостью они преодолевают и другие защитные барьеры, и попадают в кровоток и пространство, окружающее миндалины. Со временем процесс из катарального переходит в гнойный, что и трактуется как паратонзиллярный абсцесс.
Виды и классификация
Паратонзилит может проявляться в виде трех клинико-морфологических форм, являющихся последовательными стадиями воспалительного процесса. Выявление и лечение ранних форм паратонзиллита может предотвратить развитие абсцесса. Но обычно они маскируются под признаки обычного воспаления горла при острой респираторной инфекции вирусного происхождения.
Формами паратонзиллита являются следующие:
1. Отечная. Эта форма редко диагностируется, так как проявляется небольшой болью в горле, что может быть объяснено другими причинами, например, переохлаждением. Поэтому заболевание с легкостью переходит в следующую более тяжелую стадию.
2. Инфильтративная. С этой формой к врачу попадают уже примерно 10-15 % всех больных паратонзиллитом. Она характеризуется появлением признаков интоксикации, таких как повышение температуры, головная боль, разбитость, и местных симптомов – боль и покраснение горла, болью при глотании. Как правило, лечение больным с паратонзиллитом назначается на данной стадии.
3. Абсцедирующая форма, которая и представляет собой собственно паратонзиллярный абсцесс. Развивается у 80-85% больных с паратонзиллитом, если не проведена своевременная диагностика и лечение. Паратонзилярный абсцесс может иметь различную локализацию. С учетом этого выделяют 4 вида абсцесса:
- Супратонзиллярный и передний – располагается над миндалиной, между ней и передней небной дужкой, наблюдается в 70% (самый частый вид);
- Задний – развивается между миндалиной и задней дужкой, второй по частоте — 16% случаев;
- Нижний – формируется между нижней частью миндалины и боковой частью глотки, наблюдается у 7% больных;
- Боковой или латеральный, располагается между средней частью миндалины и глоткой. Это самая редкая локализация, которая бывает в 4% случаев. Но наиболее тяжелая, так как при таком расположении самые плохие условия для самостоятельного прорыва и очищения полости абсцесса. В результате гнойный экссудат скапливается в данном пространстве и начинает разрушать окружающие ткани.
Сторона поражения при абсцессе не имеет прямой зависимости. Так, левосторонний паратонзиллярный абсцесс наблюдается с такой же частотой, как и правосторонний.
Каких-либо анатомических предпосылок для более частого развития абсцесса с той или иной стороны не существует. Поэтому в процессе диагностики следует ориентироваться на выраженность и характер клинической симптоматики.
Симптомы паратонзиллярного абсцесса
При паратонзиллярном абсцессе симптомы первично появляются на стороне формирования гнойного очага. Со временем они могут перейти на противоположную сторону, что приведет к усугублению состояния пациента.
На развитие нагноения клетчатки будут указывать:
- Ухудшение общего самочувствия;
- Повышение температуры до высоких цифр – 38,5-39° С (однако у пациентов с резко сниженным иммунитетом температура может оставаться в пределах нормы или даже ниже – гипотермия);
- Нарастание боли в горле. Она становится «дергающей», распространяется в область уха, челюсти;
- Усиление боли при глотании, которое настолько выражено, что больной отказывается от еды и питья, чтобы не провоцировать это усиление. В итоге в организме развивается дефицит витаминов и других полезных веществ;
- Обильное слюноотделение. Возникает как рефлекс на раздражение слюнных желез. Слюна стекает изо рта, так как больной опасается лишний раз сделать глотательное движение из-за боли. Это приводит к мацерации кожи вокруг рта и образованию в его углах заедов;
- Гнилостный запах изо рта, связанный с жизнедеятельностью гноеродных бактерий, которые привели к развитию абсцесса;
- Тризм жевательной мускулатуры – спазм мышц, разной степени выраженности, который не позволяет широко открыть рот;
- Невнятность речи, гнусавость, обусловленные щажением для предупреждения боли;
- Боль в шее при поворотах головы наблюдается при распространении воспаления на мышцы и лимфоузлы шеи. Она всегда свидетельствует о запущенности патологического процесса;
- Поперхивание при попытке проглотить жидкую пищу.
Общее состояние больного усугубляет психологическая напряженность, связанная с постоянной сильной болью, которая выматывает эмоционально, нарушает нормальный сон, а также приводит к вынужденному голоданию.
Слюнотечение заставляет принимать вынужденную позу – либо лежа на боку, либо сидя, наклонив голову вперед, чтобы обеспечить стекание слюны без совершения глотательных движений.
На 4-5-й день развития заболевания может произойти самопроизвольное вскрытие «созревшего» абсцесса. Состояние больного при этом резко улучшается, падает температура, исчезает мучительная боль в горле. В таком случае искусственное хирургическое вскрытие абсцесса не производится.
Больному рекомендуются только полоскания и обработка вскрывшейся полости антисептиками.Паратонзиллярный абсцесс при типичной верхней локализации можно самостоятельно выявить при осмотре горла. Он выгладит как шаровидное образование с напряженной поверхностью, выбухающей над миндалиной вверх и к средней части глотки.
Слизистая над образованием ярко-красная, иногда через нее просвечивает гнойное содержимое бело-желтого цвета. При пальпации может определяться зона флюктуации – гнойного размягчения. Чаще всего прорыв происходит в данной зоне из-за ферментативного расплавления покрывающей оболочки.
Лечение паратонзиллярного абсцесса
После диагностики паратонзиллярного абсцесса, лечение всегда проводят в стационаре, способы домашней терапии невозможны. В этом случае сразу производят хирургическое вскрытие паратонзиллярного абсцесса.
Предварительно выполняют местное обезболивание раствором дикаина, лидокаина или другого местного анестетика. После чего делают надрез скальпелем на наиболее выступающем участке с последующим расширением полости абсцесса глоточными щипцами и вычищением гнойной полости.
На заключительном этапе рану обрабатывают раствором антисептика. Для лучшего оттока гноя во вскрытой полости оставляют дренаж (резиновый выпускник), по которому патологический экссудат выходит наружу.
При «холодном» абсцессе для выбора наиболее рациональной тактики важно учесть частоту обострений. Если у больного при опросе выявляются частые ангины, сразу проводят удаление миндалин с обеих сторон с целью профилактики рецидивов абсцессов.
Если ангины не частые, то миндалины после вскрытия абсцесса не удаляют, а рекомендуют это сделать через 1-1, 5 месяца после текущего лечения. В этом случае риск воспалительных осложнений в послеоперационном периоде минимален.
После произведенной операции осуществляют консервативное лечение. Оно подразумевает прием медикаментов и обработки вскрытой полости.
Принципами консервативного лечения являются:
- Режим постельный, пища жидкая, обильное теплое питье. При выраженной боли и невозможности глотания до вскрытия абсцесса, производят кормление специальными смесями через зонд или назначают внутривенное капельное введение 5%р-ра глюкозы, декстрана, 0,9% раствора натрия хлорида;
- Прием антибактериальных препаратов внутрь и внутримышечно: цефазолин, цефураксим, цефтриаксон, гентамицин, амикацин, пенициллин, амоксициллин. Выбор антибиотика зависит от клинико-эпидемиологической характеристики заболевания, которая позволяет предположить наиболее вероятного возбудителя абсцесса;
- С целью детоксикации внутривенно капельно вводят гемодез и другие препараты (это направление показано при среднетяжелом и тяжелом состоянии пациента);
- Полоскания горла раствором фурациллина, мирамистин и другими препаратами антисептического ряда;
- Для профилактики грибковых осложнений при антибиотикотерапии назначают интраконазол;
- Для обезболивания используют анальгин внутримышечно, парацетамол внутрь;
- Антигистаминные препараты для предупреждения аллергизации организма;
- Противовоспалительные средства, которые помогают дополнительно купировать боль.
Следует учесть, что в остром периоде при наличии выраженных болей препараты назначаются парентерально – внутримышечно, внутривенно или ректально (в прямую кишку).
Введение через рот (перорально) недопустимо, т.к. усугубляет имеющиеся клинические проявления. Такой путь возможен при стихании воспалительных изменений.
Осложнения абсцесса
При паратонзиллярном абсцессе горла осложнениями будут являться варианты дальнейшего развития гнойного процесса. При распространении инфекции в заглоточное пространство развиваются парафарингеальный абсцесс и флегмона.
Эти осложнения могут возникнуть при прорывах паратонзиллярного абсцесса и при случайном повреждении стенки глотки во время вскрытия абсцесса. Парафарингеальный абсцесс может быть ограниченным и быстро вылечиваться при своевременном выявлении и хирургическом лечении. Без лечения он опасен развитием сепсиса и флегмоны шеи, а также резким нарушением дыхания из-за сдавления глотки извне.
Флегмона шеи — опасное и угрожающее жизни состояние, связанное с анатомически возможным быстрым распространением инфекции по клетчатке шеи.
Требует хирургического лечения в кратчайшие сроки, так как не имеет возможности самостоятельно прорваться наружу в силу глубины расположения, а потому опасна развитием медиастенита и сепсиса. Медиастенит – это воспалительный процесс средостения, которое заключает в себе сердце, крупные сосуды (аорта, полые и легочные вены) и др.
Гнойный медиастенит – нагноение клетчатки средостения (участок за грудной клеткой). Одна из самых тяжелых форм гнойной инфекции мягких тканей.Ее особенность — затрудненная диагностика на ранних стадиях. Лечение заключается в устранении первоначальной причины, хирургическом вычищении нагноившихся полостей. Успех лечебных мероприятий зависит от своевременности их начала. Промедление создает серьезную угрозу жизни.
Все гнойные осложнения подлежат интенсивному лечению антибактериальными препаратами. Доказанную эффективность имеют цефалоспорины 3 и 4-го поколения: цефоперазон, цефтриаксон, цефтазидим, цефепим. Дополняют лечение иммуномодулирующими препаратами.
При правильном подборе антибиотиков их эффективность удается оценить через 48 часов. Если состояние пациента не улучшается, то требуется смена антибактериальных препаратов.
(Visited 14 856 times, 4 visits today)
Источник: https://gepasoft.ru/parazitarnyj-abscess/
Почему образуется гной в печени? Причины, симптомы и терапия абсцесса

Это средство с натуральным составом поможет печени даже в самых тяжелых случаях…
Эндогенные и экзогенные факторы являются причиной возникновения в печени полостей с гноем. Абсцесс печени вызывает сильный болевой синдром с правой стороны ребер, желтушность кожи и жар. Диагностировать патологию можно с помощью КТ, УЗИ и лабораторных исследований.
Для ее лечения могут быть применены как простые антибиотики, так и операция по вскрытию гнойных полостей. Своевременно начатая терапия обеспечит дальнейший благоприятный прогноз.
Общая информация
Что это такое «абсцесс печени», и почему он образуется? Это деструктивное заболевание, для которого характерно разрушение ткани печени в результате воспалительного процесса. Образовавшаяся полость заполняется гноем. Причин формирования абсцесса может быть множество. Самыми частыми из них является желчнокаменное заболевание, сепсис и аппендицит.
Благодаря современным способам диагностирования патологию можно выявить на ранней стадии. Удаляются абсцессы с помощью тонкоигольного дренирования или лапароскопии. Эти малоинвазивные методы позволяют устранить недуг с наименьшими последствиями.
Как классифицируются абсцессы
Абсцесс печени подразделяется на несколько типов. Он может быть как правой, так и левой доли. Большая часть подобных патологий появляется в правой доле.
Также патология подразделяется на следующие виды:
- единичная, т.е. один очаг;
- множественная, т.е. очаги расположены по всей дольке.
Развиться абсцесс может из-за бактериального и паразитного инфицирования. Самым распространенным видом является амебный, развивающийся в толстой кишке в результате заражения дизентерийной амебой. А затем патоген через кровоток попадает в печень.
Помимо этого классификация абсцессов происходит по его происхождению. Первичный тип развивается на здоровой печеночной ткани, а вторичный – на фоне другого заболевания (кисты с гноем, сифилитические или туберкулезные гранулемы с содержанием гноя и т.д.).
Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…
Печеночный абсцесс может быть разных размеров. Выявляется он в большинстве случаев в виде уже вторичной болезни. Больше подвержены этой патологии мужчины в возрасте от 30 до 45 лет.
Прогноз заболевания может быть разным и зависит от стадии, на котором оно было выявлено, своевременности лечения и наличия осложнений.
Почему возникают абсцессы
Причины развития абсцессов в печени могут быть различными. Чаще всего это паразитарное или бактериальное инфицирование.
Возбудителями бактериального заражения могут стать:
- кишечная палочка;
- стафилококк;
- синегнойная палочка;
- стрептококк;
- клебсиелла;
- протея.
А абсцесс паразитарного характера развивается в результате воздействия аскарид, дизентерийной амебы, альвеококка или эхинококка.
Попадание инфекции в организм
Патоген, приводящий к абсцессу печени, может попасть в организм следующими путями:
- по желчевыводящим протокам;
- по системе кровообращения;
- при воспалительном процессе в соседних органах;
- при травматическом повреждении печени.
При инфицировании через желчевыводящие ходы есть риск развития холангиогенного абсцесса. Произойти это может из-за камней или воспаления желчного пузыря или протоков, а также злокачественного образования в печеночных желчных ходах.
Возбудители, которые вызывают гной в печени, могут попасть в организм по следующим сосудам:
- портальная вена, идущая от поджелудочной железы, селезенки, желудка, кишечника и двенадцатиперстного отростка;
- печеночная вена, гонящая кровь от сердца.
Еще одним фактором, который может стать причиной абсцесса в печени, является воспалительный процесс в соседних органах:
- Аппендицит.
- Дивертикулит – воспаление соединительной ткани толстокишечного просвета.
- Перитонит гнойного типа.
- Язвенный колит неспецифичного характера.
- Гнойный гепатит.
Травматическое повреждение, в результате которого образуется гнойная полость, бывает наружное и внутреннее. К наружным травмам относятся открытые раны живота, полученные в драках, ДТП или при падении с высоты, а к внутренним – осложнения после операции, паразитарного или бактериального инфицирования.
Для профилактики, а также лечения заболеваний печени наши читатели успешно используют эффективное средство…
В некоторых случаях причины появления абсцессов печени бывают криптогенного характера, т.е. неизвестны.
Группы риска
Абсцесс печени может развиться у определенной категории лиц, причем для каждой возрастной группы характерен свой тип патологии:
- У мужского пола от 20 до 35 лет может появиться амебный абсцесс, вызванный заражением печени кишечной амебой.
- После 40 лет у мужчин есть вероятность развития бактериального абсцесса, причиной которого является инфицирование паренхимы органа патогенными бактериями.
- Люди с воспалением внутренних органов.
Амебный абсцесс печени
Симптоматика
Чаще всего у людей возникает амебный и пиогенный тип абсцессов печени. Пиогенный вид патологии появляется в результате развития процесса инфицирования внутри брюшной полости. При этом у пациента возникают симптомы, схожие с заболеваниями легких. В редких случаях могут возникать спазмы и боли в животе.
Амебный тип абсцесса чаще появляется у молодых пациентов. При нем появляется лихорадка и болевой синдром в зоне межреберья с правой стороны туловища.
Клинические проявления печеночного абсцесса развиваются в две стадии. К первым признакам чаще всего относятся общие симптомы интоксикации. Далее появляются остальные признаки абсцесса, становящиеся в итоге причиной нарушения работы органа.
На 1-ой стадии развиваются следующие симптомы:
- повышенная температура;
- тошнота и рвота;
- головокружение;
- испарина, в особенности на лице и шее;
- мигрень;
- слабость и недомогание;
- ухудшение зрения и возможные галлюцинации;
- отсутствие аппетита.
На 2-ом этапе болезни развиваются уже другие признаки:
- сильная боль в правом подреберье;
- увеличение в размерах печени и селезенки, которые ощущаются с помощью пальпации;
- асцит, т.е. образование жидкости в брюшной полости, в результате чего увеличиваются объемы живота;
- желтуха;
- геморрой;
- сильное истощение;
- светлый цвет кала и темный окрас мочи.
Найдено натуральное средство, вызывающее отвращение к алкоголю! Елена Малышева: «Наверняка вам известно, что до недавнего времени единственным действенным средством для борьбы с алкогольной зависимостью было…»
Возможные осложнения
При печеночном абсцессе есть большой риск развития серьезных осложнений.
К таким последствиям относится прорыв гнойной полости с разным расположением:
- в плевру грудной полости;
- в брюшную полость;
- в бронхи легких;
- в любой другой соседний орган.
Кроме того у больного может начаться кровотечение из сосудов печени или скопиться гной около мышечной перегородки, которая разделяет брюшную и грудную полости.
Диагностирование
Для выявления абсцесса печени используется несколько различных методик. Например, дифдиагностика образовавшихся в паренхиме, желчном пузыре или плевре полостей с гноем.
- Анамнез. На основании анамнеза всей семьи составляется первоначальный диагноз. Для этого врач выясняет все информацию, относительно времени появления и длительности боли, тяжести в правом подреберье и других жалоб. Также специалист должен выявить возможное наличие других хронических заболеваний, воспалений и инфекций.
- Физикальное обследование, при котором оценивается состояние пациента (температура, снижение массы тела, пальпирование живота и т.д.). При наличии в печени отклонений во время пальпации живота будет ощущаться боль в области локации органа.
- Лабораторные исследования (анализы крови и мочи).
Также применяются инструментальные способы диагностики, которые считаются самыми точными. К ним относится:
- УЗИ для определения расположения очага воспаления, их количества и размеров.
- Рентген брюшной полости, в ходе которого абсцесс определяется как круглая полость с четкими краями и жидкостью внутри.
- Компьютерная томография.
- МРТ;
- Биопсия печени, контролируемая УЗИ.
- Лапароскопия брюшной полости для осмотра с целью определения расположения абсцесса (для этого используется специальный микропрепарат).
УЗИ печени
Терапия
Лечение абсцесса печени должно быть подобрано индивидуально для каждого больного. Единичные или многочисленные небольшие гнойники лечатся консервативными методами. Для этого сначала устраняется причина их образования, а потом уже сам абсцесс. Также обязательной составляющей терапии является лечебный стол №5 и восстановительные меры.
При необходимости хирургической операции в большинстве случаев выбираются малоинвазивные способы, обладающие наименьшей травматичностью. Однако в сложных случаях применяется лапаротомия с удалением содержимого из гнойной полости.
Также назначаются медикаменты для устранения причины развития очагов и приостановления развития самой патологии. А в целях профилактики рекомендуется соблюдать основные правила гигиены и следить за своим питанием.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый оттенок кожи, горечь во рту и неприятный запах, потемнение мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень… Читать статью >>
Источник: http://NashaPechen.com/bolezni/drugie/abscess
Абсцесс печени (лечение и диагностика)

Абсцесс печени имеет паразитарную и бактериальную природу.
Амебный абсцесс печени
Паразитарный, амебный абсцесс печени, возникает вследствие попадания паразитов в орган из кишечника по системе воротной вены. Проникнув в печень, они вызывают некроз и гнойное расплавление ткани. Заболевание распространено в странах с тропическим и субтропическим климатом. На территории бывшего СССР встречается в Закавказье и в Средней Азии.
КТ-диагностика
КТ картина неспецифична. Амебный абсцесс печени описывают как одиночное, округлое гиподенсивное образование с отчетливой стенкой, плотность которой выше плотности содержимого абсцесса, но ниже плотности паренхимы органа.
Бактериальный абсцесс печени
Бактериальный абсцесс печени возникает вследствие заноса микроорганизмов по желчным протокам восходящим путем, по кровеносным и лимфатическим сосудам или через слизистые оболочки и кожу вследствие травматических повреждений. Различают острый и хронический абсцесс печени, одиночный и множественные. В диагностике абсцесса большое значение имеет клиническая картина заболевания и данные лабораторного исследования.
КТ-диагностика
Компьютерно-томографическая картина бактериального абсцесса печени зависит от стадии развития.
В начальном периоде формирования абсцесса в области поражения наблюдается отек, который проявляется нечетко ограниченным, незначительно выраженным снижением денситометрического показателя паренхимы печени.
В этой стадии диагностика наиболее трудна, и ее успех зависит от размеров поражения и интенсивности воспалительного отека. В дальнейшем на фоне отека появляются очаги деструкции.
Очаги, диаметр которых не превышает 1 см при исследовании без применения контрастного усиления обнаружить трудно. Выявление подобных очагов затруднительно и при УЗИ. Вместе с тем, подтверждение наличия очагов гнойного расплавления на фоне экссудативного воспаления ткани печени при абсцессе имеет принципиальное значение, поскольку определяет тактику дальнейшего лечения.Абсцесс печени. При нативном КТ исследовании (а) в левой доле органа определяется нечетко ограниченный участок умеренно выраженного снижения денситометрического показателя за счет отека паренхимы (обозначен стрелками). В венозную фазу контрастного усиления (б) на фоне отека определяются мелкие очаги деструкции.
В диагностике помогает применение контрастного усиления, проведение которого должно быть обязательным. В венозной фазе контрастирования очаги деструкции отчетливо отображаются ограниченными гиподенсивными структурами (фото КТ выше).
По мере прогрессирования гнойного расплавления тканей, очаги деструкции на компьютерных томограммах проявляется еще большим снижением денситометрического показателя, их размеры увеличиваются, что упрощает диагностику Между отдельными небольшими, компактно расположенными полостями деструкции какое-то время сохраняются перегородки (фото КТ ниже), которые лучше видны при контрастном усилении.
То же наблюдение через три дня, венозная фаза контрастного усиления. Наблюдается увеличение объема деструкции. Внутри деструктивных полостей заметны перегородки.
Следствием дальнейшего прогрессирования лизиса тканей является образование единой полости, выполненной гнойным экссудатом.
В окружности фокуса нагноения развивается вал из грануляционной ткани, ограничивающий болезненный очаг от здоровых тканей (фото КТ ниже). Появление уровня газа и жидкости считается очень специфичным признаком, но он встречается редко.
При локализации абсцесса вблизи диафрагмальной поверхности печени в плевральной полости можно наблюдать реактивное скопление жидкости, или жидкость плащевидно скапливается вокруг органа.
Абсцесс печени. При нативном КТ исследовании (а) в 4 сегменте органа определяется полость абсцесса, окруженная грануляционным валом. В венозную фазу контрастного усиления (б) грануляционный вал, ограничивающий полость абсцесса, окрашивается интенсивнее неизмененной паренхимы печени.
В отсроченную венозную фазу (в) грануляционный вал становится изоденсивным с паренхимой.
Абсцесс может симулировать кисту печени, подверженные некрозу метастазы и другие полостные образования.
Для проведения дифференциальной диагностики, безусловно, необходимо учитывать клиническую картину заболевания, и данные лабораторных исследований. При КТ необходимо обращать внимание на распределение контрастного вещества в патологическом участке при контрастном усилении.Вокруг очагов деструкции в паренхиматозную фазу отчетливо обнаруживается грануляционный вал, который набирает контрастное вещество интенсивнее окружающей паренхимы печени.
МРТ-диагностика
На сегодняшний день высокопольная МРТ является наиболее чувствительным методом обнаружения небольших очагов воспалительной деструкции при абсцессе в печени даже без применения контрастного усиления.
На Т2 взвешенных изображениях очаги деструкции проявляются сигналом высокой интенсивности.
Примерно в 30% вокруг гиперинтенсивного очага деструкции встречается ободок сигнала умеренной интенсивности, соответствующий перифокальному отеку паренхимы печени.
Абсцесс печени: лечение
Абсцесс печени, лечение которого дренированием представлено на видео выше, можно вылечить либо малоинвазивными методиками либо более травматичными, в частности посредством лапаротомии с последующим удалением образования.
Источник: http://NewVrach.ru/abscess-pecheni.html


