УЗИ МАЛОГО ТАЗА. Неоднородная мультифолликулярная структура яичников
Мультифолликулярные яичники: что это значит, можно ли с ними забеременеть, лечение. почему в яичнике много фолликулов
Во время очередного ультразвукового обследования женщина может неожиданно для себя узнать о том, что у нее мультифолликулярные яичники. Этот термин используется сонологами (специалистами УЗ-диагностики) для описания состояния половых желез, но не является самостоятельным заболеванием или руководством к лечению. В большинстве случаев это вариант нормы.
Если женщина узнала о том, что ее яичники мультифолликулярные, то ей необходимо обратиться к гинекологу. Принять решение о том, нужны ли терапевтические манипуляции, можно только после комплексного обследования.
Нормальная работа яичников
Естественная работа яичников заключается в выполнении важных функций: генеративной (детородной), гормональной и вегетативной. Регулярный менструальный цикл говорит об отлаженной работе половых желез.
В первой фазе цикла, которая у разных женщин может длиться от 7 дней до 3 недель, происходит выработка эстрогенов. Яичники постепенно увеличиваются в размере, формируя в себе фолликулы.
Один или несколько из них к завершению первой фазы становятся доминантными. Для определения этого понятия сонологи используют термин «граафов пузырек».
Достаточное выделение эстрогенов в первой фазе цикла регулирует продуцирование фолликулостимулирующего гормона гипофизом.Под действием лютеинизирующего гормона, за секрецию которого отвечает передняя доля гипофиза, происходит раскрытие доминантного фолликула (реже – нескольких одновременно). Яйцеклетка покидает место своего образования, чтобы встретиться со сперматозоидом.
На пустом месте из остатков граафова пузырька формируется желтое тело. В случае наступления беременности оно будет поддерживать достаточный уровень прогестерона.
Если зачатие не состоялось, то в течение 2-3 дней яйцеклетка погибает, а желтое тело разрушается за несколько суток до очередной менструации.
Нормальная работа яичников обеспечивает представительницам слабого пола ту внешность, которая отличает их от мужчин: фигура типа «песочные часы», густые волосы на голове и легкий пушок – на других частях тела, женственная походка, нежная кожа.
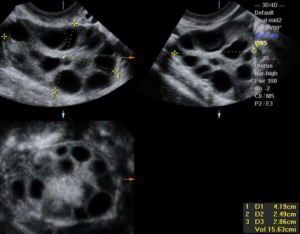
В норме к моменту овуляции определяется 1-2 доминантных фолликула и несколько антральных. При обнаружении 8-10 пузырьков и более в заключении УЗИ указывается аббревиатура МФЯ.
Мультифолликулярные – значит поликистозные?
Мультифолликулярные изменения яичников – это большое количество фолликулов, образующихся однократно или в течение каждого цикла. В норме половые железы включают от 4 до 7 фолликулов.
Когда сонолог обнаруживает 8-10 или больше, он говорит о том, что есть эхопризнаки мультифолликулярных яичников. Большое количество фолликулов может быть вариантом нормы.
Мультифолликулярность постоянно или время от времени наблюдается у 25% всех здоровых женщин.
Однако в ряде случаев такие УЗ-признаки заставляют врача заподозрить заболевание — синдром поликистозных яичников (СПКЯ).Это вовсе не одно и то же, хотя на УЗИ эти два состояния очень похожи. Главное отличие в том, что у женщины с мультифолликулярными яичниками без СПКЯ есть овуляция, а месячный цикл регулярный. В этом случае беспокоиться абсолютно не о чем: такое состояние не мешает забеременеть и жить полноценной жизнью.
При СПКЯ, помимо того, что в яичниках много фолликулов, присутствует дополнительная симптоматика:
- Ановуляторный цикл (отсутствие овуляции). Образовавшиеся пузырьки претерпевают обратное развитие или остаются в неизменном состоянии (атрезия фолликула или персистенция фолликула);
- Нерегулярный или слишком длинный месячный цикл;
- Увеличенный размер яичника на УЗИ;
- Фолликулов больше 10, при этом каждый имеет размер не менее 1 см;
- Гормональные нарушения: содержание в крови ЛГ и ФСГ, тестостерона, инсулина отличаются от нормы;
- Повышенное оволосение по мужскому типу, склонность к полноте, акне (иногда, но не всегда);
- Бесплодие.
Определить самостоятельно, с чем пациентка имеет дело, невозможно. Есть ли поликистоз, можно узнать при помощи дополнительных диагностических процедур. Такое состояние требует обязательной коррекции.
Поликистоз является эндокринным гинекологическим заболеванием, при котором яичник приобретает плотную капсулу. Оболочка не позволяет раскрыться созревшему фолликулу и выпустить яйцеклетку.
Зачастую синдром поликистозных яичников сопровождается заболеваниями щитовидной железы.
Когда структура яичников мультифолликулярная, но нет других жалоб и проявлений гормональных нарушений, обнаруженное состояние признается нормальным. Коррекции оно не требует, а только предполагает наблюдение за работой половых желез в течение нескольких месяцев.
Причины
Причины образования множественных фолликулов бывают внешними и внутренними. Выяснив, что вызвало отклонение, можно говорить о необходимости медицинской коррекции. Здоровым женщинам с правильным функционированием репродуктивных органов будет достаточно устранить провоцирующий фактор. Мультифолликулярная трансформация яичников бывает:
- при использовании гормональных лекарств (длительное подавление репродуктивной функции с последующей отменой препарата ведет к массивному росту фолликулов);
- в пубертатном периоде (у девушек при половом созревании происходит гормональный скачок, который может повлечь за собой рост большого количества антральных фолликулов);
- из-за генетической предрасположенности (если у ближайших родственниц по женской линии наблюдалась такая особенность с сохранением регулярной овуляции, то следует считать данный факт наследственным состоянием);
- вследствие нарушения работы гипофиза (из-за недостаточного выделения ЛГ раскрытие граафова пузырька не происходит);
- при эндокринных отклонениях (могут быть спровоцированы стрессом, хронической усталостью, тяжелым нагрузками);
- у женщин с избытком или дефицитом массы тела.
Истинные причины поликистоза на сегодняшний день остаются неизвестными. Очевидно, что провокатором этого процесса является гормональный сбой. Дисбаланс эстрогенов с прогестероном возникает из-за воспалительных заболеваний, сбоев в работе надпочечников и гипофиза, снижения чувствительности к инсулину.
Симптомы
Женщинам необходимо знать про мультифолликулярные яичники то, что это состояние может никак себя не проявлять. При отлаженной работе половых желез представительница слабого пола не ощущает, что внезапно левый или правый яичник наполнился множественными пузырьками.
Реже пациентка чувствует дискомфорт при половом контакте, а также в момент дефекации. Менструация может быть более болезненной или оставаться привычной.
У 7 пациенток из 10 увеличение количества антральных фолликулов обнаруживается совершенно внезапно, что подтверждает бессимптомное течение.
Синдром поликистозных яичников всегда сопровождается нарушением менструальной функции, долгими циклами, бесплодием, болями в нижнем сегменте живота и другими симптомами. Нередко поликистоз дополняется другими гормональными заболеваниями, например, эндометриозом, гиперплазией, опухолями.
Нужно ли это лечить?
Лечение мультифолликулярных яичников начинают только в том случае, когда подтверждается патологическая причина их возникновения, то есть если ставится диагноз синдром поликистозных яичников.
Выявить ее можно только при помощи дополнительных исследований. Первое, что делает гинеколог – проводит ручной осмотр и берет мазок. Определение воспалительного процесса обязывает женщину пройти лечение.
Обращается внимание на индекс массы тела пациентки и ее внешний вид: пигментацию кожи, оволосение.
Перед тем, как лечить пациентку гормональными препаратами, необходимо определить уровень ФСГ, ЛГ, прогестерона и андрогена. Показатели этих гормонов могут сообщить о поликистозе даже без ультразвукового сканирования. Дополнительно берется кровь на сахар, инсулин, пролактин и некоторые гормоны щитовидной железы. Для каждой женщины гинеколог назначает индивидуальный спектр анализов.Если для пациентки подтвержден диагноз СПКЯ, а на УЗИ видно мультифолликулярные яичники, лечение должно быть комплексным. Женщине назначается гормональная терапия, помогающая «усыпить» половые железы. В течение 3-6 месяцев женщина принимает рекомендованные оральные контрацептивы, а врачи следят за состоянием яичников.
Когда размер антральных пузырьков уменьшится, женщине назначают стимуляцию овуляции. Популярным препаратом, используемым с этой целью, является Клостилбегит. Произошедшая овуляция является колоссальным шагом на пути к успеху. Вторую фазу поддерживают при помощи препаратов на основе прогестерона.
Отсутствие положительных результатов от медикаментозного лечения предполагает проведение хирургического вмешательства. Лапароскопия – эффективный и малотравматичный метод лечения СПКЯ. Во время операции производится резекция железы, а также на нее наносятся надсечки.
Можно ли забеременеть с мультифолликулярными яичниками
Молодые пациентки переживают по поводу того, как забеременеть с мультифолликулярными яичниками. Если репродуктивная функция не нарушена, менструации регулярные, а овуляция происходит около 10 циклов в год, то вероятность естественного зачатия не снижается.
Процесс выхода яйцеклетки не зависит от количества антральных фолликулов. Их может быть много, но гамету выпустит только один (реже – два или три). Беременность и мультифолликулярные яичники не исключают друг друга. После родов это состояние может появиться вновь.
Если особенность обнаружена у планирующей беременность пациентки во время ультразвуковой диагностики, то женщине назначают анализы гормонов.
При поликистозе вероятность естественного зачатия стремиться к нулю. Всего 15% женщин могут забеременеть спонтанно. При этом порядка 5% из них не способны выносить ребенка из-за гормональных нарушений. У 85% пациенток с СПКЯ диагностируется отсутствие овуляции. На вопрос о том, можно ли забеременеть при поликистозе без специального лечения, гинекологи обычно ротвечают отрицательно.
Независимо от того, справа или слева находится мультифолликулярный яичник, можно попробовать решить проблему при помощи проверенных способов. Важным моментом является диета и физическая активность. Особенно актуально это для женщин с избыточным весом. Питание должно стать менее калорийным, более витаминизированным и полезным. Достаточное потребление воды – обязательное условие.
Лечение народными средствами врачи не признают. Однако среди пациенток с СПКЯ популярно применение трав: шалфей, красная щетка, боровая матка, корень солодки, пастушья сумка.
Лечение мультифолликулярных яичников необходимо не всем пациенткам, а только женщинам с нарушением репродуктивной функции, то есть при СПКЯ. Для терапии следует использовать препараты, назначаемые врачом в строгом соответствии с дозировкой и схемой.
Консультация акушера-гинеколога
На вопросы пациенток отвечает акушер-гинеколог Елена Арьемьева.
— Получится ли забеременеть с мультифолликулярными яичниками?
— Если есть овуляция, то наверняка получится. Чтобы узнать, есть ли она, надо сделать фолликулометрию или купить тесты на овуляцию. Если она есть, беспокоиться, скорее всего, не о чем.
Если же овуляции нет, то в сочетании с другими симптомами можно предположить СПКЯ.
Чтобы исключить это заболевание, нужно проконсультироваться с эндокринологом (в идеале с гинекологом-эндокринологом) и сдать анализы на гормоны.
— Мне 21 год, у меня большая задержка (месяц), тест отрицательный. На УЗИ увидели мультифолликулярные яичники.
— Вам нужно сдать анализы на гормоны, в том числе обязательно проверить уровень лютеинизирующего гормона. Такое состояние может быть временным (например, в случае гормонального сбоя, связанного с резкой потерей или набором веса). А может свидетельствовать о начальной стадии поликистоза. Это серьезно. Найдите хорошего врача и выполняйте все его назначения.
Источник: https://MyZachatie.ru/zhenskie-zabolevaniya/multifollikulyarnye-yaichniki.html
Как проводят УЗИ фолликулометрию?
УЗИ фолликулометрия – это относительно современный метод определения функции яичников. Чаще всего показан женщинам, планирующим беременность (прегравидарная подготовка, бесплодие), реже при пременопаузе и постменопаузе.
овариальный и менструальный циклы взаимосвязаны
Недостатки и преимущества
Преимуществом данного метода диагностики является точное определение состояния яичника — стадии созревания фолликула, наличия овуляции и желтого тела. А также во время проведения исследования определяется состояние эндометрия (слизистой оболочки матки, куда впоследствии имплантируется оплодотворенное плодное яйцо). Это нужно для повышения вероятности беременности.
Недостатком фолликулометрии является необходимость частого и точного посещения врача. Нельзя забывать, что яичниковый фолликул в среднем растет на 1 мм в день.
Чтобы не пропустить овуляцию, необходимо точно соблюдать назначения врача и прибывать на обследование в строго определенный день.
Если этого не делать, то врач не всегда сможет помочь Вам вырастить жизнеспособный фолликул, получить полноценную овуляцию, желанную беременность и родить здорового ребенка.Но еще одна опасность состоит в том, что, если Вы проигнорируете прием и не получите необходимые консультацию и процедуры, то могут образоваться кисты и другие осложнения, которые будут препятствовать беременности.
Хочется остановиться на важном моменте. На приеме очень часто возникает вопрос: почему необходимо проводить такие трудные процедуры, если сейчас есть в продаже тесты на овуляцию.
И почему нельзя ими заменить процедуру фолликулометрии? Как практикующий гинеколог и специалист УЗИ хочу Вам ответить, что это совершенно разные методы исследования. Тест на овуляцию расшифровывает не совсем овуляцию.
Он реагирует на резкое повышение лютеинизирующего гормона в крови, который сопутствует переходу из 1-й фазы цикла во 2-ю, и необязательно сопровождается овуляцией. Вывод, невозможно заменить эти методы.
Что выявляет?
Данный метод позволяет диагностировать положение яичников, наличие фолликулов, скорость их роста, полноценность фолликула, состояние и толщину эндометрия. Это позволяет спрогнозировать наступление беременности в настоящем менструальном цикле.
в конце фолликулиновой фазы доминантный фолликул разрывается с выходом зрелой женской гаметы
Как проходит процедура?
УЗИ яичников с использованием фолликулометрии проводится как обычное исследование органов женского таза. В зависимости от оснащенности УЗ кабинета может происходить через живот или вагинально. Трансвагинальный осмотр предпочтительнее, так как является более информативным.
Для проведения исследования через брюшную стенку необходимо физиологично наполнить мочевой пузырь (не мочиться 1.5-2 часа перед процедурой и выпить 2 стакана воды). А также не рекомендуется прием пищи, которая вызывает образование газов в кишечнике.
Для проведения исследования через влагалище специальной подготовки не требуется. Только необходимо опорожнить мочевой пузырь.
В какой день менструального цикла проводится?
Когда проводить исследование Вам сможет подсказать только врач! Это зависит от того, на какой вопрос он хочет получить ответ: наличие зародышевых фолликулов, овуляции и т. д.
жёлтое тело образуется на месте бывшего доминантного фолликула и поддерживает эндометрий
Первое исследование
Проводится на 2-й день месячного цикла. Да! Вы все правильно поняли! Если Вы решили в данном цикле пройти обследование фолликулометрии, то необходимо посетить врача УЗ диагностики на 2-й день МЦ. То есть, если у Вас сегодня начались менструации, то завтра нужно пройти обследование.
Для чего это необходимо? В этот день мы можем точно сказать правильно ли завершился предыдущий цикл, не осталось ли персистирующих фолликулов или желтого тела, нет ли кист на яичниках. Если на все эти вопросы мы получаем отрицательный ответ, то доктор смело может назначить Вам процедуры, способствующие росту яйцеклетки, овуляции и оплодотворению.
Если от предыдущего МЦ остались какие-либо структуры (кисты), то многие мероприятия в данном периоде противопоказаны, так как могут вызвать ухудшение процесса, кровотечение, нарушение менструаций и т. д.
Таким образом, мы поняли, что исследование фолликулометрии чаще всего начинается во второй день МЦ.
Второе посещение
Назначает специалист. И обычно оно проводится на 10-й день цикла. Во время этой процедуры оценивается размер фолликула и толщина эндометрия. Если размер фолликула превышает 10 мм, а толщина эндометрия более 5 мм, то наступление беременности возможно.
Тогда доктор назначает явки каждые 1-2 дня с целью определения фолликула диаметром 18 мм (зрелый фолликул). Этот размер очень важен, так как в данный период можно индуцировать (вызвать) овуляцию, чем повысить вероятность зачатия.
Если пропустить этот момент и дать фолликулу вырасти до больших размеров, то велика вероятность дальнейшего кистозного изменения яичника.
Последнее посещение
Обычно назначается на 22-й день месячного цикла с целью определения овуляции и образования желтого тела.
Если беременность наступила (задержка менструации и положительный тест), то в следующий раз Вы посетите УЗ специалиста с целью определения срока беременности.
Если не наступила, то у Вас придут очередные месячные и появится необходимость проведения процедуры фолликулометрии повторно.
Трактовка результатов обследования
С расшифровкой результатов в первую очередь Вам поможет специалист.
На 2-й день цикла в протоколе диагностики мы должны найти наличие 3-6 проснувшихся фолликулов в каждом яичнике, а также отсутствие структурных изменений (кисты, персистирующий фолликул, персистирующее желтое тело).
На 10-й день цикла мы должны обнаружить доминантный фолликул диаметром более 10 мм, и рост эндометрия более 5 мм. Далее каждые 1-2 дня отслеживаем увеличение фолликула до 18 мм (зрелый фолликул). И на 22-й день менструального цикла подтверждаем факт овуляции наличием желтого тела.
Нормальные размеры яичников по УЗИ
Яичники в норме имеют форму миндаля и здесь главное не размеры, так как они могут варьировать, а объем. Нормальный объем составляет 9.1 см кубический. Расчет производится по специальной формуле, которая обычно заложена в программу аппарата УЗ диагностики.
Ранняя лютеинизация фолликула
Ранняя лютеинизация фолликула – это патологический симптом, который характеризуется преждевременным разрывом фолликула, выходом неполноценной яйцеклетки и, соответственно, невозможностью зачатия в данном цикле.
Причины и лечение данного состояния на сегодняшний момент представляют сложность. Вероятно это связано с нарушением гормонального или рецепторного фона. Если это произошло однократно, то не стоит на обращать внимания, так как это может быть нормой. Если ранняя лютеинизация фолликула проявляется из цикла в цикл, то необходима консультация гинеколога для коррекции данного состояния.
Узи признаки основных патологий яичников и матки
Заболевания яичников, которые могут встречаться при УЗ сканировании:
- острое и хроническое воспаление придатков;
- кисты яичников;
- опухоли яичников;
- поликистозные яичники.
Острое воспаление придатков проявляется увеличением объема яичников более 9.1 см.куб., нечеткостью контуров придатков, наличием свободной жидкости в позадиматочном пространстве.
Специфических ультразвуковых признаков хронического воспаления придатков нет. Можно обратить внимание на наличие мелких гиперэхогенных очагов в строме яичника.
Кисты яичников бывают функциональными (проходят самостоятельно и редко требуют лечения) и патологическими.
Функциональные кисты:
- фолликулярная киста – округлое образование более 4 см., с тонкой стенкой и однородным анэхогенным содержимым;
- лютеиновая киста – округлое образование более 5 см., с толстой гиперваскулярной стенкой и неоднородным сетчатым содержимым (сгустки крови и фибрина).
Патологические кисты:
- эндометриоидная киста – округлое образование в яичнике, изоэхогенное, может иметь уровень жидкости с структуре. Отличительной особенностью является увеличение размера от цикла к циклу – прогрессирующий эндометриоз;
- дермоидная киста – врожденное заболевание. В своей структуре содержит зубы, волосы, жир. Поэтому по УЗИ видна неоднородность структуры.
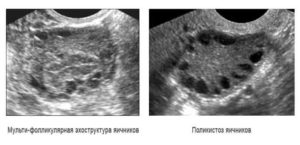
Поликистозные яичники – наличие в яичниках множества более 12 мелких фолликулов диаметром менее 10мм, чаще всего расположенных антрально в виде «нитей жемчуга».
Объем яичников увеличен.
Патологии матки:
- гиперплазия эндометрия.
- полип эндометрия.
- миома тела матки.
- эндометриоз матки.
Гиперплазия эндометрия — разрастание эндометрия, в 1-ю фазу более 8 мм, во 2-ю фазу цикла более 15 мм.
Полип эндометрия – разрастание слизистой оболочки маточной полости. Новообразование гиперэхогенное, разных размеров, по УЗИ определяется питающий сосуд.
Миома тела матки – узловое разрастание мышцы матки.
Эндометриоз матки (аденомиоз) – разрастание эндометриоидных локусов в толще мышцы матки. Определяется как диффузные мелкие очаги разной эхогенности.
Кальцинаты в яичниках при УЗИ
Кальцинаты в яичниках – мелкие гиперэхогенные включения в придатках, чаще всего являются признаком перенесенного воспаления. Лечение не требуется.
Опухоли яичников
Могут проявляться кистозоподобным новообразованием. Данные кисты имеют неправильную форму, нечеткие контуры, неоднородное содержимое. Капсула и содержимое имеют повышенный кровоток.
Диффузный рак сложно диагностировать. Он проявляется тканевым образованием с неровными , нечеткими контурами, неоднородной структурой с кровоизлияниями и усиленным кровотоком.
Внимание! Расшифровка УЗИ матки и яичников должна проводиться специалистом!
Источник: https://uziprosto.ru/ultrazvuk/malogo-taza/follikulometriya-yaichnika.html
Мфя (мультифолликулярные яичники) — что это, как забеременеть?
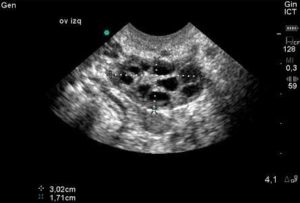
Что это такое?
В норме каждый яичник женщины в начале цикла должен продуцировать несколько антральных фолликулов (не более 10 штук). Под воздействием гормонов один из них становится доминантным, его капсула разрывается и происходит овуляция.
Таким образом овариальный резерв женщины расходуется экономно и способность забеременеть теоретически у нее сохраняется до 45 – 48 лет.
При неправильной работе коры надпочечников продуцирование и созревание антральных фолликулов дестабилизируется, и в большинстве случаев возникает два варианта патологических нарушений: мультифолликулярные яичники (МФЯ) и поликистозные яичники (СПКЯ).
И то, и другое заболевание предполагает неэкономное расходование овариального резерва женщины, провоцирует развитие фолликулярных кист и затрудняет способность забеременеть. Давайте рассмотрим мультифолликулярные яичники, что это такое, как влияют на беременность и чем отличаются от поликистозных.
Мфя и спкя: в чем различие?
Пациентки, страдающие бесплодием и вынужденные часто посещать УЗИ в разных клиниках, иногда сталкиваются с тем, что один врач ставит им по результатам обследования диагноз СПКЯ, а другой врач убежден, что у женщины именно МФЯ, а не поликистоз.
Существует также категория специалистов, которые убеждены в том, что оба этих диагноза идентичны и разделять их не стоит. Подобные умозаключения и разнящиеся диагнозы могут совершенно дезориентировать пациентку и спровоцировать врача-гинеколога назначить неправильное лечение по результатам УЗИ.
Чтобы избежать подобных ситуаций лучше выбирать такого УЗИ-диагноста, который по совместительству является гинекологом, или того, чья практическая деятельность включает в себя только исследования органов женской репродуктивной системы.
Как правило, именно такие специалисты делают УЗИ яичников профессионально и с гораздо большей компетенцией, нежели врачи общего профиля. Различие между этими двумя диагнозами состоит в следующем:
- Эхогенность – определяет плотность ткани исследуемого органа. При МФЯ эхогенность яичников не превышает эхогенность матки. При СПКЯ она намного выше, ткани яичника намного плотнее тканей матки.
- Размер яичников – при МФЯ яичники в объеме чуть больше нормы. Часто значения бывают на отметках 34 – 37 мм длина и 18 – 22 ширина. При СПКЯ длина яичника всегда составляет больше 40 мм, опытный узист в таком случае даже до замеров определит, что они сильно увеличены.
- Гормоны ДЭГА и 17-OH прогестерон – это мужские гормоны, продуцируемые корой надпочечников. При МФЯ их значения сохраняются в пределах нормы (допустимо даже если они на верхней границе нормы). При СПКЯ уровень этих гормонов всегда повышен.
- Размеры фолликулов – оба диагноза предполагают множественные фолликулы в яичниках, но при МФЯ их диаметр не превышает 9 мм. При СПКЯ многие из этих фолликулов достигают больших размеров, но при этом ни один не может совулировать.
- Толщина капсулы фолликула – при СПКЯ капсула фолликула всегда сильно утолщена. Поэтому даже если в нем и созревает яйцеклетка, то она не имеет возможности выйти наружу даже в том случае, если в организме женщины при этом вырабатывается достаточное количество гормона ЛГ. Таким образом образуется фолликулярная киста. При МФЯ такие кисты тоже бывают, но гораздо реже (не более 2 раз в год).
- Расположение фолликулов – на аппарате УЗИ отчетливо видно где локализуется фолликулярный аппарат. При МФЯ антральные фолликулы расположены диффузно. При СПКЯ они почти всегда расположены по периферии, в форме ожерелья.
Важно, чтобы врач узи-диагност смог правильно определить диагноз, ведь схемы лечения мультифолликулярной структуры яичников и поликистоза разные, требуют разных подходов и методик.
Симптомы МФЯ могут быть как косвенными, так и прямыми, выявляемыми при ультразвуковом исследовании. Для того, чтобы поставить диагноз, гинеколог ориентируется и на жалобы пациентки, и на результаты УЗИ.
Проявления синдрома мультифолликулярных яичников:
- Ановуляторные циклы – могут присутствовать до 5 раз в году. Причинами их становятся либо невызревание доминантного фолликула, либо появление фолликулярной кисты. Отсутствие овуляции должно быть подтверждено результатом фолликулометрий, а не являться выводом женщины, основанном на ведении графика БТ и использовании тестов на овуляцию.
- Бесплодие – является следствием частых ановуляторных циклов. Однако в случае с МФЯ супругам достаточно с помощью УЗИ подловить момент, когда произойдет овуляция и предпринять попытки к зачатию. Тогда как при СПКЯ такая тактика не помогла бы – поликистоз обусловливает постоянное отсутствие овуляций.
- Нерегулярные менструации – являются следствием неправильной работы яичников, в результате которой первая фаза цикла становится долгой, и вместо положенных 12-14 дней растягивается на 30-40 дней. Затем начинается вторая фаза, которая при мультифолликулярных яичниках длится, в среднем, 8 – 10 дней. Таким образом выходит, что менструальный цикл женщины при МФЯ нередко растягивается на 40 – 50 дней.
Признаки МФЯ по УЗИ:
- Яичники немного увеличены и незначительно превышают норму.
- Эхогенность яичников меньше эхогенности тела матки.
- Множественные антральные фолликулы (более 20), размером, не превышающим 9 мм в диаметре.
- Капсула доминантного фолликула не утолщена.
- Антральные фолликулы имеют диффузное расположение в строме.
Грамотный специалист обнаружит признаки мультифолликулярных яичников уже при первом посещении УЗИ, даже если предварительно в течении нескольких циклов не было произведено фолликулометрий для определения наличия овуляций.
Беременность и мультифолликулярные яичники
Если зачатие ребенка уже состоялось, то МФЯ никак не влияет на вынашивание. Этот диагноз не провоцирует повышенную выработку гормонов ДЭГА и 17-OH прогестерона, которые являлись бы угрозой для плода и требовали бы постоянной коррекции в начале беременности.
Основная сложность того, как забеременеть при мультифолликулярных яичниках заключается в том, что парам трудно добиться регулярной овуляции, чтобы иметь возможность пробовать зачать ребенка в каждом цикле.
- Путь для этого есть только один: устранить гормональный сбой, который обусловил отсутствие роста доминантного фолликула и эндометрия.
Если коррекция гормонов не помогает — пара должна обратиться к гинекологу-репродуктологу, который назначит стимуляцию овуляции. С начала цикла женщине будут периодически делать инъекцию препаратов, стимулирующих рост фолликула.
Один раз в 2 дня будет осуществляться УЗИ-мониторинг, с помощью которого врач понаблюдает за тем, как яичники пациентки реагируют на введение препаратов.
Когда диаметр доминантного фолликула достигнет пика, женщине сделают укол ХГЧ, чтобы целостность его капсулы нарушилась, а яйцеклетка имела возможность выйти наружу и попасть в фаллопиеву трубу.
Однако при стимуляции овуляции нужно учесть:
- во-первых, доминантных фолликулов может созреть несколько и все они в течении суток способны совулировать.
- во-вторых, доминантные фолликулы могут зреть не в одном, а сразу в двух яичниках, и яичники могут начать овулировать вместе. Поэтому перед началом процедуры врач обязан предупредить пациентку о высоком риске многоплодной беременности.
Лечение МФЯ — коррекция гормонального фона
Вылечить мультифолликулярные яичники полностью невозможно. Однако при помощи гормональной коррекции можно добиться того, что несмотря на продуцирование большого количества антральных фолликулов яичники в каждом цикле стабильно будут способны к овуляции.
Это, во-первых, нормализует цикл, а во-вторых – даст женщине нормальную возможность забеременеть.
Лечением гормонального фона должен заняться врач гинеколог-эндокринолог, в задачу которого будет входить воздействие на каждый гормон, участвующий в процессе созревания яйцеклетки и сохранения беременности. Женщины с МФЯ, как правило, имеют схожие проблемы с гормонами:
- Пониженный эстрадиол – корректируется препаратами, содержащими синтетический аналог эстрогенов, либо травами-фитоэстрогенами. Этот гормон способен быстро реагировать на лечение и результаты терапии могут стать заметными уже в том цикле, в котором она была начата. При МФЯ, даже при затянувшейся первой фазе, во время приема препаратов, повышающих эстрадиол, может начать расти доминантный фолликул и утолщаться слой эндометрия.
- Пониженный прогестерон – также способен быстро реагировать на терапию. Повышается при помощи синтетических аналогов гормона, которые прописываются во вторую фазу цикла.
- Высокий тестостерон – на лечение реагирует медленно, поэтому потребуется несколько месяцев, чтобы привести этот гормон в норму. Натуральными средствами понизить его практически невозможно, поэтому врачи вынуждены прописывать женщинам сильнодействующие препараты, дозировки которых должны подбираться очень осторожно.
Если врачам удается стабилизировать гормональный фон, то при наличии мультифолликулярных яичников можно забеременеть и благополучно выносить ребенка.
После родов женщину вновь могут начать преследовать ановуляторные циклы — но, если она соберется планировать еще одну беременность, гормоны можно снова на какое-то время привести в норму и произвести зачатие.
Источник: https://medknsltant.com/multifollikulyarnye-yaichniki/
Мультифолликулярные яичники: что это, симптомы, причины, лечение
Понятие «мультифолликулярные яичники» (МФЯ) у кого-то может вызвать тревогу. На самом деле это вовсе не патология, а норма, но только в том случае, если какие-либо дополнительные признаки не указывают на наличие заболевания.
Общее представление о мультифолликулярных яичниках
Яичники – один из самых значимых органов репродуктивной системы женщин. Малейшие изменения в этом органе способны негативно отразиться не только на здоровье, но и на способности к продолжению рода.
Если вместо 7 фолликулов созревает 12, о чем свидетельствует ультразвуковое исследование, то это значит, что речь заходит о мультифолликулярной структуре яичников. Каких-либо симптомов, характеризующих эту патологию, нет.
Синдром мультифолликулярных яичников удается установить только после осуществления комплексного обследования в тех случаях, когда женщине пришлось обратиться за медицинской консультацией с целью установления причины отсутствия беременности.
Современной медицине склонна позиция, что мультифолликулярные яичники не являются патологическим процессом. Тем не менее, подобная особенность строения женского органа может выступать первопричиной формирования поликистоза яичников и полных гормональных сбоев.Обнаружив у себя такое явление, необходимо установить его причину, ведь именно от этого фактора зависит последующее лечение.
Причины развития недуга
Если доктор в результате УЗИ поставил диагноз «Мультифолликулярные яичники», то пациенты начинают задаваться вопросом: какие причины могли спровоцировать это нарушение.
Среди наиболее распространенных факторов выделяют следующие:
- генетическая предрасположенность;
- прием в течение длительного времени оральных контрацептивов с целью предупреждения нежелательной беременности;
- ожирение или, наоборот, недостаток веса;
- нарушения в образовании лютеинизирующего гормона, секретируемого передней частью гипофиза;
- сильное эмоциональное потрясение;
- период кормления грудью;
- сахарный диабет;
- подростковый возраст.
Повышен риск столкнуться с мультифолликулярными яичниками, причины возникновения которых описаны выше, у женщин старше 35 лет.
Факторов, провоцирующих появление подобной патологии – немало. Однако самой распространенной считается наследственная предрасположенность.
Симптомы заболевания
Обычно обнаружить мультифолликулярный яичник удается совершенно случайно, при проведении УЗИ. Патология может затронуть как один, так и сразу два органа. В принципе, для дальнейшего лечения это не имеет значения, ведь независимо от того, мультифолликулярный левый яичник или мультифолликулярный правый яичник, процесс терапии будет одинаковым.
Для мультифолликулярных яичников характерны симптомы, не выраженные ярко. Но при этом на некоторые изменения стоит обратить внимание:
- если фолликулы созрели в большом количестве вследствие низкого уровня лютеинизирующего гормона, то не исключен тот факт, что менструальный цикл будет нарушен;
- при развитии особенно тяжелых случаев, менструация может отсутствовать до 6 месяцев;
- внизу живота ощущается тянущая боль;
- у женщины не исключены изменения в голосе, речь идет о снижении тональности;
- заметно повышается жирность кожи головы;
- для ряда случаев характерно появление акне и угревой сыпи на лице и теле;
- возможно беспричинное увеличение массы тела.
Если обнаружены эхопризнаки мультифолликулярных яичников, следует обратиться за консультацией к врачу. Лечится подобная патология быстро и без особых проблем.
Диагностика патологии
Такие понятия, как овуляция и мультифолликулярные яичники находятся в тесной взаимосвязи. Если первая отсутствует, то без проведения ультразвуковой диагностики не обойтись.
Осуществлять подобное исследование следует трижды – в начале, середине и конце менструального цикла.
Если в этот момент происходит созревание 10-12 фолликулов, то доктор не исключает того, что произошли мультифолликулярные изменения в яичниках.
УЗИ, на котором хорошо видно строение яичников, является главным методом диагностики. Но от общепринятых лабораторных исследований крови уйти не удастся. Специальный анализ крови поможет сделать вывод относительно содержания тех или иных гормонов.
Важно убедиться в том, что у женщины нет заболеваний со сходной клинической картиной.
Отличие мультифолликулярных яичников от поликистоза
В некоторых случаях мультифолликулярные яичники сильно похожи на поликистозные образования.
Поликистоз – патология опасная, характеризуется тем, что на яичнике появляется много кист. Причиной тому является изменения в тканевой структуре.
Важно! При постановке диагноза врач должен проявлять бдительность, чтобы эти два диагноза не перепутать.Если затрагивать отличительные характеристики, то следует обозначить, что поликистозные структуры, в отличие от мультифолликулярных, имеют:
- более 10 фолликулов;
- пузырьки достигают размеров более 10 мм;
- они расположены по периферии;
- их капсула утолщена;
- увеличиваются размеры яичников;
- в обоих яичниках осуществляются похожие процессы.
Вместе с поликистозом наблюдаются сбои в менструальном цикле, могут возникнуть неожиданные незначительные кровотечения, аменорея.
Поликистоз, обычно, блокирует возможность овуляции и пациентке могут поставить такой диагноз, как бесплодие.
Распознать опасную патологию удается по результатам УЗИ и высокому уровню определенных гормонов. Поликистозная трансформация способна оказать влияние на размеры этого органа.
Влияет ли патология на беременность
Мультифолликулярные яичники и беременность – два вполне сопоставимых понятия. Овуляция и подобный недуг не связаны между собой. Мультифолликулярное проявление практически никак не может отразиться на наступлении беременности. Девушек с таким заболеванием, при условии отсутствия гормональных нарушений, принято считать здоровыми. Они без труда могут зачать ребенка.
Но если речь идет об имеющихся гормональных сбоях, в частности, нехватке лютеинизирующего гормона, овуляция происходит с нарушениями, количество циклов уменьшается. Но это нарушение можно легко устранить посредством медикаментозной коррекции.
Важно! Если у пациентки, планирующей беременность, в результате УЗИ обозначены многофолликулярные структуры, ей нужно дополнительно обследоваться в условиях лаборатории.
При обнаружении признаков мультифолликулярных яичников уже в процессе вынашивания ребенка, не исключены проблемы. Они могут крыться в недостаточном количестве прогестерона, вырабатываемого желтым телом. Подобная проблема на фоне мультифолликулярности опасна тем, что существует угроза преждевременного прерывания беременности.
Лечение мультифолликулярных яичников
Мультифолликулярные яичники нуждаются в лечении, но не во всех случаях.
Яичники способны реагировать на все изменения в организме женщины и окружающей среды. Не исключено при этом, что они отреагируют изменениями своих функций. Тем не менее, обязательно должен быть проведен эхографический анализ, который подтвердит или опровергнет первоначальный диагноз.
На вопрос о том, лечить мультифолликулярные яичники или нет, однозначно ответить сложно. Сама патология не является отдельной болезнью, поэтому ее не лечат. Но если недуг появляется в результате гормональных сбоев, нужно определить его природу и позаботиться об устранении источника.
В этом случае речь идет не о терапии непосредственно самого недуга, а об избавлении от спровоцировавшей ее патологии. Для этого, обычно, приходится восстанавливать гормональный дисбаланс. Проводится стимуляция овуляции при мультифолликулярных яичниках посредством гормональных препаратов.
Подбираются лекарственные средства для каждого конкретного случая.
Бывают ситуации, когда обнаружение такой патологии происходит на фоне применения гормональных препаратов для контрацепции. В этом случае их принято считать нормальным физиологическим состоянием. По завершении приема подобных лекарств, произойдет восстановление гормонального фона, а яичники и их функционирование придут в норму через 2-3 цикла.
Важно правильно распознать материалы ультразвукового исследования, определить, какова эхоструктура образований. Если это яичники поликистозные, то они опасны для женского здоровья и требуют серьезной терапии.
Времени и сил на лечение заболевания понадобится немало. Терапия представлена несколькими последовательными этапами, ведь в формировании поликистоза принимает участие не одна важная система женского организма:
- В первую очередь требуется провести коррекцию в нарушениях обменной и эндокринной системы. Для пациентки специалист разрабатывает индивидуальную схему физических нагрузок. Вносятся коррективы в рацион питания, определяются действия, направленные на снижение веса.
- На последующих этапах все силы брошены на то, чтобы ликвидировать гормональные сбои и восстановить овуляцию.
- Если возникает необходимость восстановить овуляционный цикл, терапия перетекает в следующий этап, при котором требуется стимулировать овуляцию.
После поликистоза не всегда можно рассчитывать на то, что восстановится репродуктивная функция. Это, несомненно, печально. Даже если лечение прошло благополучно, заболевание, чаще всего, через несколько лет возвращается.
Таким образом, проблема мультифолликулярных яичников не является опасной. Но в некоторых случаях она способна стать признаком серьезного заболевания, а это может означать только одно – оставлять проблему без внимания не стоит.
Источник: https://oyaichnikah.ru/zabolevaniya/drugie-narusheniya/multifollikulyarnye.html