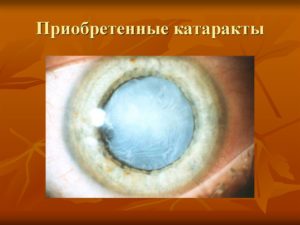
Приобретенные катаракты
Катаракта приобретенная

- Определение
- Причины
- Симптомы
- Классификация
- Диагностика
- Профилактика
Приобретенная катаракта — медленно прогрессирующее ухудшение зрения или нечеткость зрения одного или обоих глаз, развивается в течение месяцев или лет.
Причины
Приобретенная катаракта может быть вызвана рядом факторов:
- старческая;
- травматическая (ушиб головы, глаза и др.);
- токсическая (применение кортикостероидов, антихолинэстеразных препаратов, антипсихотических средств, например, фенотиазинов и т.д.);
- внутриглазный воспалительный процесс (увеит);
- облучение;
- внутриглазная опухоль (злокачественная меланома реснитчатого тела может приводить к секторальной кортикальной катаракте);
- дегенеративные заболевания глаза (например, пигментный ретинит).
Системные заболевания:
- Сахарный диабет. Ювенильная форма характеризуется белыми помутнениями в виде снежинок на передней и задней субкапсулярной поверхности и быстрым прогрессированием катаракты. У взрослых катаракта при этом заболевании напоминает старческую, но появляется в молодом возрасте.
- Гипокальциемия. Мелкие, белые, иридесцентные изменения коры хрусталика, которые наблюдаются у больных с тетанией.
- Болезнь Вильсона. Красно-коричневые отложения в коре под передней капсулой (подсолнухообразная катаракта). Характерный симптом — кольца Кайзера-Флейшера.
Симптомы
Иногда пациенты жалуются на свет, особенно от фар встречных машин при езде ночью, снижение цветового восприятия. Особенности симптоматики зависят от локализации и плотности помутнение хрусталика.
Важнейший объективный симптом – помутнение в норме прозрачного хрусталика.
Другие симптомы. При осмотре глазного дна сетчатка выглядит более невнятной, красный рефлекс глазного дна при ретиноскопии может быть тусклым. Часто считают, что миопия у пациента более выражена, чем раньше. Сама по себе катаракта не влечет относительной аномальной реакции зрачка при нарушении ее афферентной иннервации.
Классификация
Приобретенная катаракта может быть нескольких типов:
- Ядерная. При обследовании с помощью щелевой лампы обнаруживают желтое или коричневое окрашивание центральной части хрусталика. Типично более выражена размытость дальнего зрения, чем ближнего.
- Задняя субкапсулярная. Помутнение возникают на задней поверхности хрусталика, часто формируя бляшку, их лучше видно при ретроилюминации на фоне красного рефлекса с глазного дна. Пациент часто жалуется на появление сияния и затруднения при чтении. Эта патология может сочетаться с воспалением глаза, длительным применением кортикостероидов, сахарным диабетом, травмой, облучением, и характерна для лиц в возрасте до 50 лет.
- Кортикальная. Радиальное или спицеобразное помутнение на периферии хрусталика, которые распространяются на его заднюю и переднюю поверхности. Процесс часто бессимптомный до времени поражения центральной части хрусталика.
Диагностика
Диагностика катаракты заключается в определении причины ухудшения зрения (обусловлено ли оно катарактой) и оценить шансы на улучшение зрения после хирургического вмешательства.
Диагностика включает следующие этапы:
- Анамнез: прием медикаментов, системные заболевания, травма, заболевания глаз и снижение остроты зрения в юношеском и молодом возрасте (до появления катаракты).
- Полное офтальмологическое обследование, включая исследование ближнего и дальнего зрения, исследования зрачка и определения рефракции. Адекватно осмотреть катаракту можно с помощью щелевой лампы при расширенном зрачке при применении прямой техники и техники ретроилюминации. Основным моментом является осмотр глазного дна с обращением особого внимания на макулу для исключения других причин ухудшения зрения.
- Ультразвуковое исследование при невозможности осмотра глазного дна через плотную катаракту для исключения патологии заднего сегмента глаза.
- При планировании оперативного вмешательства на глазу с возрастной дегенерацией макули для определения зрительного потенциала применяют потенциометрия и лазерную интерферометрию.
- При планировании оперативного вмешательства необходимо провести кератометрию и ультразвуковое измерение длины глаза для определения необходимой оптической силы искусственного хрусталика. Также необходимо осмотреть роговицу с помощью щелевой лампы, в некоторых случаях возникает необходимость в подсчете количества эндотелиальных клеток.
Профилактика
Оперативное лечение катаракты проводят:
- для улучшения остроты зрения у больных с его симптоматическим ухудшением;
- как хирургическое лечение глазных заболеваний (например, вызванная хрусталиком глаукома или увеит);
- для облегчения лечения глазных заболеваний (мониторинг или лечения диабетической ретинопатии или глаукомы).
При отказе пациента от операции следует провести максимально возможную коррекцию рефракции. Больным, которые не подлежат оперативному вмешательству, иногда помогает ежедневное закапывание мидриатиков.
За исключением наличия вторичных осложнений (например, глаукомы возникает относительно редко), одна только катаракта не является ургентным состоянием. Пациентов, которые отказались от оперативного вмешательства, следует осматривать раз в год, при симптоматическом снижении остроты зрения – чаще.
Онлайн консультация врача
Специализация: Офтальмолог (Окулист)
евгений:20.09.
2013
Здраствуйте, проходил обследование,поставили диагноз макулит левого глаза, назначили лютеин комплекс, дексаметазон помогло прошел частично дискомфорта небыло(пятно пропало,но глаз видел в уменьшеном виде чем правый), прошло 4 месяца опять появился но уже пятно больше(внутри),вижу с затемнением цветов по центру ,принимаю лютеин и капли больше двух недель улучшений нет,подскажите что делать,к местным врачам ходить толку мало,а до хорошей клиники 250км,заранее благодарен.
Здравствуйте Евгений. Макулит может серьезно ухудшить Ваше зрение, поэтому не затягивайте с посещением очного врача (езжайте за 250 км срочно!) и не занимайтесь самолечением в интернете, так как спустя время макулит может перерасти в атрофию макулы, тогда изменения качества зрения будут необратимы.
С уважением, Васильев Константин
Источник: http://med36.com/ill/1409
Виды катаракты глаза — приобретенная катаракта, типы и разновидности
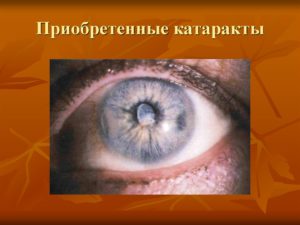
Все многообразие форм катаракты глаза можно разделить на две основные группы — врожденная катаракта и приобретенная катаракта.
Врожденная катаракта составляет более половины всех врожденных дефектов органа зрения. Катаракта может развиваться как на одном глазу, так и на обоих глазах одновременно, а также сочетаться с другой патологией. При врожденной катаракте глаза помутнения в хрусталике, как правило, являются ограниченными по площади и стационарными, то есть не имеют тенденции к прогрессированию.
В отличие от врожденной катаракты приобретенные катаракты имеют прогрессирующее течение. Приобретенная катаракта среди всех видов помутнений хрусталика встречается чаще всего.
Приобретенная катаракта. Разновидности
Общим симптомом для всех видов приобретенной катаракты является постепенное прогрессирующее снижение остроты зрения вследствие помутнения хрусталика глаза. По мере развития помутнений снижение зрения приобретает все более выраженный характер, что в конечном итоге значительно снижает у пациента качество жизни.
В зависимости от этиологической причины развития приобретенные катаракты делятся на несколько различных групп:
- Возрастная (старческая, сенильная) катаракта. Возрастная катаракта встречается чаще всего и является одним из признаков старения организма. С возрастом увеличивается плотность хрусталика, он постепенно мутнеет. Такая катаракта может начаться уже в возрасте 40-45 лет. В большинстве случаев старческая катаракта развивается медленно, и на ранних стадиях никак не нарушает зрение. Впоследствии по мере прогрессирования помутнений в хрусталике катаракта приводит к существенному снижению зрения и ухудшению качества жизни.
- Осложненная катаракта. Осложненные катаракты развиваются при наличии глазной патологии, например, при перенесенном ранее воспалительном заболевании сосудистого тракта глаза — увеите, при близорукости высокой степени, глаукоме, пигментной дегенерации сетчатки.
- Травматическая катаракта. Травматические катаракты развивается в результате тяжелой контузии глаза или в исходе проникающего ранения глазного яблока. Одной из разновидностью травматической катаракты является лучевая катаракта.
- Лучевые катаракты. Лучевая катаракта связанна с повреждением хрусталика лучистой энергией, к которой относят инфракрасные лучи, рентгеновское излучение. Зачастую лучевая катаракта является профессиональной патологией, то есть связана со спецификой работы пациента — например, катаракта стеклодувов, радиационные катаракты.
- Токсические катаракты. К этой группе относится большое число «лекарственных» катаракт, которые могут формироваться, как результат побочного действия лекарственных препаратов при их длительном приеме. Наиболее часто встречающейся является, так называемая, стероидная катаракта, развивающаяся при длительном системном приеме кортикостероидов. Также токсическая катаракта может развиваться при приеме антималярийных, противоэпилептических препаратов, амиодарона и других лекарственных средств.
- Обменная катаракта — катаракты, вызванные общими заболеваниями организма. Наиболее часто такая катаракта развивается при наличии у пациента сахарного диабета, так называемая диабетическая катаракта, гипотиреоза, болезней обмена веществ.
Типы катаракты в зависимости от степени зрелости
По степени зрелости приобретенная катаракта подразделяется на четыре стадии, последовательно сменяющие друг друга:
| Начальная катаракта | Незрелая катаракта | Зрелая катаракта | Перезрелая катаракта |
Виды катаракты по локализации
В зависимости от локализации помутнений в веществе хрусталика катаракты подразделяются на следующие виды:
Рисунок. Виды катаракты на боковом срезе хрусталика: 1 — слоистая периферическая катаракта; 2 — слоистая зонулярная катаракта; 3 — передняя и задняя полярные катаракты; 4 — веретенообразная катаракта; 5 — задняя субкапсулярная (чашеобразная) катаракта; 6 — ядерная катаракта; 7 — кортикальная катаракта; 8 — полная (тотальная) катаракта.
Независимо от этиологии катаракты — врожденная, травматическая, осложненная или старческая катаракта, единственным радикальным и окончательным способом для лечения катаракты является хирургический. В современном мире резко возросли требования к зрению.
Сейчас многие пациенты водят машины, занимаются спортом, стрельбой, охотой, работают за компьютером.
Следовательно, они приходят к офтальмологу на ранних стадиях развития катаракты, но уже тогда, когда она начинает доставлять зрительный дискомфорт, что сказывается на повседневной деятельности пациента.
И большинство офтальмологов в классификации катаракты уже отошли от такого понятия, как «стадия катаракты». Современные хирургические методики позволяют оперировать катаракту даже при начальной ее стадии.Поэтому целесообразнее классифицировать катаракту в зависимости от локализации помутнений — ядерная катаракта, корковая (кортикальная) катаракта, смешанная катаракта. И нужно иметь в виду, что пока существует изолированное помутнение в хрусталике, острота зрения может быть достаточно высокой.
Если же происходит слияние зон помутнения, расположенных в разных участках, острота зрения резко падает, что является существенным моментом для принятия решения о проведении хирургической операции.
Источник: https://eyesurgerycenter.ru/katarakta/katarakta-vidy-katarakty.html
Катаракта глаза: виды, причины возникновения, диагностика, лечение катаракты

Катаракта глаза — это одно из самых часто встречаемых заболеваний органа зрения у лиц пожилого возраста, которое представляет собой либо частичное, либо полное помутнение хрусталика глаза.
Хрусталик взрослого человека – это прозрачное полутвердое бессосудистое биологическое образование внутри глаза, представляющее собой двояковыпуклую линзу, которое позволяет проводить, преломлять и фокусировать лучи света на сетчатке за счет изменения своей формы. Располагается хрусталик в переднем отделе глаза за радужкой и перед стекловидным телом.
При потере прозрачности (слабом помутнении) хрусталика внутрь глаза попадает ограниченная часть световых лучей, что приводит к нечеткости и размытости изображения, а при выраженных помутнениях и значительной потери прозрачности в хрусталике острота зрения в значительной степени снижается.
Виды катаракты
По времени возникновения катаракта может быть: врожденной (наследственной) и приобретенной. Приобретенные катаракты делятся на: старческие (то есть возрастные), травматические, лучевые, токсические, осложненные (возникающие при сопутствующих заболеваниях органов зрения) и вызванные общими заболеваниями организма.
Причины возникновения катаракты
Помутнение хрусталика (катаракта) может происходить в любом возрасте и факторы, предрасполагающие к возникновению катаракты, достаточно обширны:
- старение организма
- наследственная предрасположенность
- травмы глаза (контузии, проникающие ранения)
- воспалительные заболевания глаз
- сопутствующие заболевания глаз (глаукома, миопия высокой степени и т.д.)
- химическое, ультрафиолетовое, ионизирующее или радиационное воздействие на организм
- эндокринные заболевания (сахарный диабет, гипо- и гипертиреоз и др.)
- иммунные и обменные нарушения и т.д.
Симптомы катаракты
Основным симптомом катаракты является затуманивание зрения с последующим снижением остроты зрения.
Но, также могут возникать следующие симптомы:
- двоение изображения
- появление ореола вокруг источника света
- ухудшение цветового зрения
- ухудшение зрения в ночное время
Стадии старческой (возрастной) катаракты
При начальная катаракте помутнение глазного хрусталика появляется по периферии, а оптическая зона прозрачна.
Незрелая катаракта — помутнения начинают затрагивать оптическую зону. Это приводит к уже ощутимому снижению остроты зрения.
Зрелая катаракта — помутнение происходит всего вещества хрусталика. Острота зрения снижена значительно, может оставаться лишь светоощущение.
Перезрелая катаракта — на этой стадии происходит распад хрусталиковых волокон, вещество хрусталика разжижается и хрусталик приобретает молочно-белый оттенок.
Все стадии катаракты, кроме «начальной», нуждаются в хирургическом лечении.
Диагностика катаракты
Для установки диагноза катаракты необходимо проведение широкого офтальмологического обследования, включающего:
визометрию (определение остроты зрения)
- офтальмометрию (измерение радиусов кривизны передней поверхности роговицы и ее преломляющей силы в разных меридианах)
- рефрактометрию (определение оптической силы глаза – рефракции)
- периметрию (определение периферического зрения)
- тонометрию (определение внутриглазного давления)
- биометрию (определение глубины передней камеры, толщины хрусталика, длины глаза)
- биомикроскопию (исследование тканей и сред глаза с помощью щелевой лампы)
- офтальмоскопию (исследование глазного дна)
Данные методы исследования позволяют диагностировать степень зрелости катаракты, определить сопутствующие заболевания глаз, выработать тактику лечения, позволяют рассчитать силу искусственного хрусталика при его замене и определить прогноз зрительных функций в ранние и отдаленные сроки после проведения лечения.
Профилактика и лечение катаракты
На сегодняшний день вопрос о профилактике катаракты остается нерешенным и вызывает много споров.
Возможно проведение профилактических инстилляций (закапывания) в глаза препаратов, которые улучшают обменные процессы и замедляют процессы помутнения вещества хрусталика. Такие препараты назначаются только после проведения обследования врачом-офтальмологом.
Единственный способ лечения катаракты является ХИРУРГИЧЕСКИЙ.
Показание к хирургическому лечению катаракты является стойкое снижение остроты зрения, ограничивающее трудоспособность, доставляющее дискомфорт и снижающее качество жизни человека.
Сейчас существует несколько хирургических способов лечения катаракты, наиболее широкораспространенным среди которых является:
Этот метод хирургического лечения является в настоящее время «золотым стандартом» катарактальной хирургии.
Данная операция производится при помощи ультразвукового прибора, наконечник которого вводится в переднюю камеру глаза через микроразрез (до 2,5 мм).
После удаления мутного хрусталика эластичная интраокулярная линза (ИОЛ) или, как ее называют еще – «искусственный хрусталик» имплантируется через этот же разрез в сложенном состоянии, разворачиваясь в капсульном мешке.
Преимуществами способа являются:
- безболезненность процедуры
- время проведения операции менее получаса
- местная капельная анестезия
- отсутствие хирургических швов
- минимизация риска кровотечений, воспалений в связи с маленьким разрезом
- возможность проведения лечения в амбулаторном режиме.
Данное хирургическое вмешательство считается более травматичным и применяется в далекозашедших случаях зрелой катаракты, когда недостаточно воздействия ультразвуком, чтобы удалить помутневший хрусталик.
Этот способ характеризуется большим разрезом роговицы и разрезом передней капсулы хрусталика, через которые ядро хрусталика и его массы выводятся из глаза и замещаются интраокулярной линзой (ИОЛ). Операция заканчивается наложением швов, что может привести к послеоперационному астигматизму.
Данный вид хирургического лечения катаракты характеризуется удалением хрусталика вместе с его сумкой, является травматичным и используется крайне редко, при невозможности осуществления первых двух способов хирургического лечения катаракты.
В нашем офтальмологическом отделении производятся все необходимые предоперационные обследования для лечения катаракты, и специалисты отделения владеют всем арсеналом оперативных вмешательств.
Телефон для записи на прием: 8(499) 968-69-12 или 8 (926) 465-16-76
Источник: http://otolar-centre.ru/tematicheskie-stati/914-katarakta-glaza-vidy-prichiny-vozniknoveniya-diagnostika-lechenie-katarakty.html
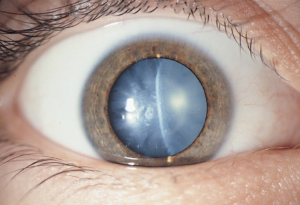
Заболевание хрусталика. Катаракты
Хрусталик является одной из оптических сред глаза и играет важную роль в приспособлении глаза к видению предметов на разном расстоянии (аккомодация).
Он состоит из смеси белков, минеральных солей, аминокислот, витаминов, воды и изолирован от других сред плотной капсулой хрусталика, удерживающей его в определенном положении за радужкой.
Изменение прозрачности (помутнение) хрусталика или его смещение в глазу ведут к понижению зрения. Помутнение хрусталика называется катарактой.
Диагностика.
Для исследования прозрачности и положения хрусталика используются следующие методы:
- метод бокового (фокального) смещения,
- исследование глаза в проходящем свете,
- биомикроскопия — исследование на щелевой лампе.
Виды Катаракт.
Патология хрусталика может быть
- врожденной,
- приобретенной
Врожденныеизменения хрусталика — это его аномалии:
- маленький хрусталик—микрофакия,
- большой хрусталик — макрофакия,
- дефект хрусталика — колобома,
- изменение его сферичности — лентиконус, лентиглобус,
- дислокации хрусталика (подвывих, вывих)
- его помутнения (катаракты).
Приобретенные изменения хрусталика могут быть в виде:
- подвывиха,
- вывиха (чаще всего после травм глаза),
- помутнений (катаракт).
Врожденные Катаракты.
Эти катаракты могут быть:
- внутриутробными,
- наследственными.
Причины.
Внутриутробные катаракты возникают при действии на организм беременной женщины патологических факторов (вирусные и обменные заболевания, рентгеновские лучи и др.), особенно в первой половине беременности.
Врожденные катаракты могут быть:
В зависимости от того, в каких отделах хрусталика, локализуется помутнение, врожденная катаракта может быть:
- полярной (помутнение у одного из полюсов хрусталика),
- зонулярной (помутнения вокруг ядра, хрусталика),
- тотальной (помутнение всех слоев хрусталика) и др.
Нередко врожденные катаракты сочетаются с другими аномалиями развития глаза. Вследствие того что катаракта задерживает свет и к сетчатке поступает мало световых лучей, возникает недоразвитие сетчатки, снижение зрения, которое в свою очередь может привести к таким осложнениям, как косоглазие, нистагм и др.
Поэтому врожденные катаракты, существенно снижающие зрение, подлежат оперативному удалению — экстракции, которая проводится под наркозом к исходу первого, реже — второго года жизни ребенка.
Лечение.
- До операции детям с целью предупреждения недоразвития сетчатки назначается постоянное закапывание в глаз с катарактой мидриатиков. При расширении зрачка на сетчатку попадает свет, что ослабляет развитие амблиопии.
- Мидриатики чередуют, назначая поочередно 0,1% раствор атропина сульфата, 0,1% раствор скополамина гидробромида, 0,5% раствор гоматропинагидробромида.
Приобретенные Катаракты.
Причины.
Эти заболевания могут возникнуть у больных диабетом, тетанией, с воспалениями сосудистого тракта глаза — увеитами, после травм глаза, действия лучистой энергии, интоксикаций.Общим признаком всех приобретенных катаракт является прогрессирующий характер процесса.
Подвывих и вывих хрусталика.
Подвывих и вывих хрусталика — это смещение его внутри глаза.
Причины.
Возникают после травм, а также у лиц с семейно-наследственным поражением всей костномышечной системы, которое выражается в удлинении пальцев рук и ног, конечностей, слабости суставов, тяжелых эндокринных нарушениях. Заболевание это носит название арахнодактилии (синдром Морфана).
При травме вывих и подвывих чаще односторонние, при синдроме Марфана — двусторонние.
У больных резко снижено зрение.
Клиника.
При осмотре глаза видна неравномерность передней камеры, дрожание радужки при движении глаза (иридодонез). В проходящем свете виден край хрусталика.
Нередко смещенный хрусталик мутнеет, он может вызвать также патологию внутриглазного давления.
Лечение вывиха и подвывиха хрусталика хирургическое.
Старческая Катаракта.
Наиболее распространенной приобретенной катарактой является старческая катаракта. Она возникает у лиц старше 50 лет, обычно в виде корковой катаракты, которая развивается по стадиям.
Начинающаяся катаракта.
Заболевание может развиваться незаметно. Больные могут жаловаться на пелену перед глазами, мушки, двоение светящихся предметов (луна, лампочка и др.). При осмотре глаза, особенно при расширенном зрачке, на черном фоне зрачка видны спицеобразные серого цвета помутнения. Верхушки спиц направлены к центру, а основания — к периферии.
Интенсивность помутнения в разных участках хрусталика неодинакова. Эта стадия заболевания длится по-разному — от месяцев до десятилетий.
Незрелая (набухающая) катаракта.
Эта стадия развития старческой катаракты уже ощущается больными, которые жалуются на резкое снижение зрения. При осмотре глаза видно, что хрусталик, расположенный в области зрачка, имеет серо-белый цвет с перламутровым оттенком.
Самые поверхностные слои хрусталиковой коры еще сохраняют прозрачность, поэтому при боковом освещении можно видеть полулунную тень, падающую от радужки на мутные, слои хрусталика. Набухание хрусталика сопровождается его увеличением, что приводит к уменьшению глубины передней камеры глаза.Стадия незрелой катаракты может также длиться неопределенно долго и постепенно переходит в следующую стадию.
Зрелая катаракта.
Это полное диффузное помутнение всего хрусталика. Предметов больной не видит, различает только направление источника света (светоощущение с правильной проекцией). Хрусталик уплотняется. Передняя камера углубляется. В области зрачка видно диффузное серое помутнение хрусталика. Если хрусталик не' удалить, то эта стадия в течение долгий лет переходит в следующую стадию.
Перезрелая катаракта.
Плотное корковое вещество хрусталика постепенно разжижается и превращается в молокообразную массу, в которой плавает ядре хрусталика, меняя свое положение при движениях головы. Хрусталик уменьшается, передняя камера углубляется, появляется дрожание радужки (иридодонез). Может появиться зрение.
Иногда катаракта зреет не от коры, а от центра — ядро хрусталика, в котором быстро накапливается пигмент, меняющий цвет ядра. Такая катаракта называется ядерной (бурой) и быстро приводит к снижению зрения.
При ряде патологических процессов в глазу (увеит, дистрофии, глаукома) развивается осложненная катаракта в виде помутнения под задней капсулой хрусталика, более выраженного у его заднего полюса в форме чаши. Это задняя чашевидная катаракта.
В процессе созревания, особенно в стадии перезрело катаракты, могут появиться осложнения в виде повышения внутриглазного давления, разрыва капсулы хрусталике с развитием хрусталикового (факогенетического) иридоциклита, вывихом ядра хрусталика. Поэтому больные катарактами нуждаются в наблюдении и специально» уходе.
Лечение старческой катаракты.
- На первом этапе проводят консервативную терапию. Применяются Каталин, Квинакс, Офтан Катахром, Таурин, Тауфон, комбинированный препарат Вита-Йодурол, Хрусталин, Вицеин, Витафакол. Они назначаются в инсталляциях по 1—2 капли 2-4 раза в день в течение длительного времени.
- Принимая во внимание, что катаракта развивается у лиц пожилого и старческого возраста, когда нарушаются метаболические процессы, ослабляется ферментативная деятельность, назначают Витамины комплекса В, С, внутрь.
- При созревании катаракты необходимо своевременно направить больного на оперативное ееудаление(экстракцию), которое нужно проводить в стадии зрелой катаракты, экстракцию нельзя откладывать, так как в стадии перезрелой катаракты увеличивается возможность осложнений. Если катаракта созревает на одном глазу, то операция показана только в стадии зрелой катаракты. При двусторонних катарактах нужно следить за зрительными функциями. При снижении зрения на оба глаза необходимо руководствоваться степенью трудоспособности человека. Операция может быть произведена и в незрелой стадии катаракты.
Подготовка больного к экстракции катаракты.
Подготовка больного к экстракции катаракты играет важную роль, поскольку от общего состояния больного зависят как местные, так и общие осложнения во время операции и послеоперационном периоде. В процессе наблюдения за больным, задолго до направления на операцию, нужно тщательно провести лечение гипертонической болезни, бронхитов, болезней мочевыводящей системы, сердца.
Перед операцией больного должны осмотреть терапевт, стоматолог, уролог, эндокринолог и невропатолог. Исследуются анализы крови и мочи, показатели ЭКГ, артериального давления и др. Операцию следует производить в условиях наилучшей компенсации сопутствующих заболеваний.
Операция по удалению мутного хрусталика — экстракция катаракты.
Операции, проводимые под операционным микроскопом с использованием специального инструментария, называются микрохирургическими операциями.
В настоящее время производится двумя способами:
- интракапсулярным, когда хрусталик извлекают в капсуле;
- экстракапсулярным, когда извлекают только ядро и хрусталиковые массы, капсула хрусталика остается в глазу.
Интракапсулярно хрусталик в капсуле удаляют капсульным пинцетом, эризифаком-присоской или криофаком (метод примораживания хрусталика к охлажденному металлическому стержню — криоэкстракция катаракты).
Экстракапсулярно удаление хрусталика производится методом ультразвуковой фа коэмульсификации или гидромониторной факофрагментации.
Состояние глаза без хрусталика называется афакией. При афакии передняя камера глубокая. Радужка, потеряв опору, начинает дрожать.
Зрение больных улучшается при приставлении к глазу собирательной (плюсовой) линзы в 10—15 дптр. Вместо очков могут применяться контактные линзы.
Производят замену мутного хрусталика искусственной метилметакрилатовой линзой (ИОЛ), которую вводят внутрь глаза.Иногда после удаления мутного хрусталика развивается помутнение оставшейся капсулы, оставшихся частиц клеток хрусталика. Эта так называемая вторичная катаракта так же удаляется хирургическим путем.
Уход за больными после операции.
Больным после удаления катаракты назначается строгий постельный режим на 1 —2 дня в зависимости от характера и результатов операции.
После операции больные должны лежать на ровном (без складок, бугров) постели, покрытой чистым бельем.
Следует помнить о том, что голова не должна находить рядом с отопительной системой и быть обращенной лицом к солнцу, так как у больного может наблюдать светобоязнь здорового глаза и нарушиться покой oneрированного.
В послеоперационной палате должны быть такие предметы ухода, как судно, мочеприемник, таз или лоток для рвотных масс.
Необходимо следить, чтобы у больного сохранялось то положение головы на подушке, которое рекомендовал врач.
Появление кашля после операции, жалоба на боли в глазу, тошноты, рвоты должны фиксированы медицинской сестрой, которая немедленно должна сообщить об этом дежурному врачу, так как в этих случаях необходим индивидуальный подход к каждому больному в зависимости от характера его операции и состояния глаза.
Также нужно следить за стулом больных и в случае отсутствия его с разрешения врача делать очистительные клизмы. Дважды в день у больных проверяют температуру тела.
Источник: https://www.medglav.com/glaznye-bolezni/katarakta.html
Классификация катаракты и характеристика основных типов
Катаракта считается часто встречающейся болезнью глаз, которая в основном проявляется у пожилых людей. При данной патологии теряется прозрачность хрусталика, он становится мутным (полностью, частично). Снижение видимости вызвано проникновением внутрь глаза незначительной части лучей света. В медицине распространены следующие виды катаракты:
- ядерная;
- передняя полярная;
- слоистая;
- тотальная;
- задняя полярная;
- кортикальная;
- веретенообразная;
- задняя субкапсулярная.
Классификации катаракты
Рассматриваемой патологии хрусталика характерна сухая боль в глазу, слезоточивость, снижение зрения. Вызывать катаракту могут следующие причины:
- наследственная предрасположенность;
- употребление определенных лекарственных средств;
- травма глаз;
- прогрессирование глазных болезней.
Специалисты классифицируют катаракту, учитывая такие факторы, как причины возникновения заболевания, стадии развития, механизм возникновения, локализация.
Доктора разделяют болезнь изначально на 2 основные группы, основываясь на времени появления:
- врожденная;
- приобретенная.
Виды врожденной патологии
Врожденная катаракта наблюдается у детей в большей половине случаев среди врожденных дефектов глаз. Помутнение может комбинироваться с другими патологиями у детей, оно может быть односторонним/двусторонним.
Врожденная катаракта возникает, как результат некоторых патологических процессов внутри материнского организма:
- сахарный диабет;
- наличие метаболических нарушений;
- инфекционные заболевания.
Врожденная катаракта у взрослых лечится посредством лазерной, хирургической операции по замене линзы. Для выполнения операции нужен всего день, зрение у больных возвращается к следующему дню.
Врожденная катаракта, учитывая локализацию помутнений, бывает таких видов:
- задняя субкапсулярная. Ей свойственно быстрое прогрессирование, предметное видение теряется за несколько месяцев. Хрусталик увеличивается, блокируя пути оттока для внутриглазной жидкости. Она требует оперативного лечения;
- полярная (передняя, задняя). Ей характерно помутнение периферических слоев заднего, переднего полюсов хрусталика. Передний тип не провоцирует нарушения видимости, имеет небольшой размер. Задний тип вызывает значительное нарушение видения, но не прогрессирует;
- капсулярная — помутнение возникает на передней капсуле линзы, вызывая значительное нарушение видения;
- ядерная — возникает при помутнении одного из двух ядер, которые образуются в период внутриутробного развития малыша;
- веретенообразная;
- слоистая (зонулярная) — самый распространенный вид. Ему характерно чередование мутных слоев с прозрачными внутри хрусталика;
- пленчатая — возникает в том случае, если полная врожденная катаракта рассасывается. В области зрачка проявляется маленькая специфическая пленка, которая состоит из остатков помутневших хрусталиковых масс, непрозрачной капсулы линзы. Пленчатая катаракта чаще появляется у детей при врожденной болезни.
Классификация приобретенного вида заболевания
Приобретенной болезни характерно прогрессирующее течение. Этот вариант болезни встречается чаще, чем врожденный. Приобретенный вид рассматриваемой патологии подразделяют на несколько групп, учитывая причины ее развития:
- возрастная свидетельствует о старении организма. Причиной ее возникновения считается увеличение плотности линзы. Эта болезнь развивается довольно медленно, не вызывая нарушения зрения на начальных стадиях. Ухудшение зрения происходит из-за прогрессирования помутнения;
- лучевая — причиной ее появления считается травмирование природной линзы лучистой энергией. Ее принято считать профессиональной патологией;
- травматическая — причиной ее развития является контузия глаза после травмирования глазного яблока;
- токсическая — это заболевание развивается в качестве побочного эффекта от некоторых лекарственных препаратов. Чаще всего развивается стероидный тип болезни после приема кортикостероидов;
- обменная — ее причиной является нарушение вещественного обмена, наличие болезней внутри организма;
- осложненная возникает как результат перенесенного воспаления глаза (глаукомы, увеита, близорукости).
Стадии развития болезни
У возрастного варианта патологии выделяют 4 стадии:
- начальная — характеризуется оводнением оптической линзы;
- незрелая катаракта характеризуется постепенным прогрессированием болезни, при нем помутнения распространяются на капсулу, к ее центральной зоне. Незрелая катаракта способствует значительному снижению видения;
- зрелая проявляется помутнением на хрусталиковой коре, при этой патологии острота видения теряется практически до светоощущения;
- перезрелая — данному этапу свойственен распад волокон линзы. На капсуле образуются складки, происходит разжижение ее вещества. Цвет коры при этом становится молочно-белым.
Механизм образования
Учитывая механизм появления заболевание бывает:
Вторичная катаракта возникает в периоде после проведенной операции, может проявиться спустя несколько лет после проведения операции. У пациента снижается зрение, возникает туман перед глазами. Проведенная операция на глазу является успешной, не является причиной появления помутнения. Лечение заключается в лазерной операции. Лечение проводится амбулаторно, операция проходит безболезненно.
Влияние травм на болезнь
Травматическая катаракта чаще всего образуется после контузии. В некоторых случаях возникает по истечении некоторого времени после травмирования. Травматическая катаракта – следствие нарушения целостности капсулы линзы.
Ей характерно появление субкапсулярного помутнения в области корковых слоев (задних, передних). Заднекапсулярная катаракта вызывает затруднение при осмотре глазного дна.
Болеющих тревожит снижение видимости, наличие внутриглазного воспаления, повышение давления внутри глаза.
Травматическая катаракта не всегда прогрессирует. У пациента нет жалоб, когда помутнение не распространяется на центральный район линзы, ее оптическую ось.
Заднекапсулярная катаракта развивается весьма стремительно, вызывает больше неудобств у больного, чем ядерная склеротическая, кортикальная.
Заднекапсулярная катаракта отличается помутнением хрусталика, которое локализуется в задних отделах коры линзы. Ядро при таком виде заболевания может оставаться чистым.
Лечение выполняется только хирургическим путем.
Источник: https://zreniemed.ru/bolezni/katarakta/vidy-katarakty.html
Виды катаракты и ее классификация

В офтальмологической практике классификация катаракты изучена хорошо и выведена по ряду основных факторов, которые могут отражать скорость и степень развития заболевания. Рассмотрим все виды, типы и различные методы классификации катаракты.
В основном, данную патологию зрительного аппарата классифицируют следующим образом
- по времени возникновения на: врожденную, приобретенную (травматическую, токсическую, лучевую), возрастную или старческую;
- по месту помутнения: капсулярная, корковая, ядерная и другие;
- по механизму появления: первичная, вторичная (после операции по замене хрусталика).
Врожденная
Если рассматривать врожденную катаракту, то она, в свою очередь, включает в себя еще два вида:
- Наследственную;
- Внутриутробную.
Наследственная катаракта
Такой вид болезни органов зрения возникает довольно редко. Передается он по наследству, аутосомно-доминантным путем. Наибольший риск образования катаракты появляется в период беременности, начиная от 2-й и заканчивая 12-ой неделями. В результате внедрения наследственных форм, имеющих отклонения, могут произойти физиологические изменения, которые отразятся на новорожденном.
Возможны следующие последствия:
- Хромосомные аберрации;
- Нарушения, приводящие к дисбалансу углеводно-кальциевого обмена;
- Аномалии костных структур и соединительных тканей;
- Различные виды поражения кожи.
Этот список намного обширнее и здесь указаны только основные из ряда последствий. Все они служат провокаторами образования катаракты.
Внутриутробная катаракта
Врожденная катаракта этого вида может начаться в период развития плода и зародыша. Основной причиной, из-за которой возможно проявление патологии является негативное воздействие окружающей среды. К нему можно отнести:
- употребление матерью спиртных напитков;
- принятие некоторых медикаментозных препаратов;
- ионизирующее излучение;
- недостаточно полноценное питание беременной женщины, где наблюдается дефицит витаминов группы А и Е, фолиевой и пантотеновой кислот;
- несовместимость резус-фактора у матери и будущего ребенка;
- заболевания инфекционного характера;
- изменение процесса поступления питательных веществ к плоду из-за нарушений плацентарного кровообращения;
- заболевания сердечнососудистой системы.
Также внутриутробное заболевание катарактой может быть вызвано микроорганизмами: бактериями, вирусами.
Такого рода вещи сильно влияют на развитие и процесс формирования хрусталика глазного яблока. Это отражается на его форме в виде вытянутости, шарообразности и др.
Зрительная патология может появиться как сразу после рождения, так и через кратковременный промежуток.
Кроме этого, оба вида врожденной катаракты обычного сопровождаются:
- глаукомой;
- гипоплазией;
- коломбами сетчатки;
- дистрофией зрительного нерва.
Приобретенная
Этот вид патологии почти всегда является прогрессирующим. То есть, помутнение хрусталика происходит постепенно. В конце развития катаракты хрусталик мутнеет полностью. Приобретенную катаракту разделяют на:
- Травматическую;
- Токсическую;
- Осложненную;
- Лучевую;
- Обменную.
Травматическая
Такая патология свойственна людям, которые имели травмы органов зрения. Ее прогрессирование зависит от травмы, которая была причинена человеку. Чем тяжелее увечье, тем быстрее происходит развитие болезни. Такие катаракты могут быть пленчатыми, локальными, полными.
Токсическая
Она может быть вызвана попаданием в органы зрения химических веществ, токсичных для человека, избытками лекарственных препаратов либо ингредиентов пищи. Начало характеризуется субкапсулярными областями помутнения, а в дальнейшем происходит распространение по слоям локальными областями.
Осложненная
Данный тип может возникнуть на фоне глазных болезней, например при перенесенном ранее увеите (воспалительное заболевание сосудистого тракта глаза), при высокой степени миопии (близорукости), глаукоме и т.д.
Лучевая
При данном типе хрусталик повреждается лучистой энергией (инфракрасные лучи, рентгеновское излучение). Она часто бывает профессиональной, т.е. возникает у людей со специфичной профессией.
Обменная
Это тип катаракты, который могут вызвать общие заболевания пациента. Сюда относятся, в частности, сахарный диабет, гипотиреоз (заболевание щитовидной железы), плохой обмен веществ.
Старческая
Старческая или возрастная катаракта встречается чаще всего. Также ее еще называют сенильной и довольно часто относят к приобретенным катарактам. Но мы рассмотрим этот вид отдельно.
При сенильной катаракте хрусталик начинает мутнеть с коры, с ядра, субкапсулярно, вызывая соответственно корковую, ядерную и субкапсулярную виды. Все они отличны в морфологии и биохимии.
Процесс образования катаракты коркового типа начинается с помутнения экваториальной части коры хрусталика.
Это отображается в области зрения появлением мушек и дыма, но, при этом, острота зрения не падает, так как центральная часть зрачка остается прозрачной.
Также может возникнуть явление полиопии (при котором пациент одним глазом видит раздвоенные предметы, особенно когда они светящиеся (несколько лампочек, лун и т.п.).Выделяют 4 степени катаракты сенильного вида (их еще называют стадиями):
Начальная
Наблюдается выше описанные симптомы (мушки и дымка), некоторые больные вовсе ни на что не жалуются. Первый симптом начальной стадии – оводнение хрусталика. Данный признак можно выявить только при помощи лабораторных исследований (фокального освещения и биомикроскопии). Длится данная стадия в среднем 2-3 года, но у некоторых может исчисляться десятилетиями.
Незрелая
Усиливается процесс оводнения хрусталика, при этом мутнеет почти вся его кора. Поэтому, самая частая жалоба пациентов в этот период — снижение остроты зрения, но сохранение предметного зрения.
Также отмечается набухание и увеличение хрусталика и, как следствие, уменьшение глубины передней камеры глаза, а хрусталическая поверхность спереди становится выпуклой.
Данная стадия может длиться неопределенное время.
Зрелая
При данной стадии хрусталическое тело начинает терять воду, помутнение становится грязно-серого цвета. В данном случае пациенты жалуются на полное исчезновение даже предметного зрения, у них остается только светоощущение (проекция света сохраняется правильной).
Перезрелая
- Молочная катаракта: происходит полный распад хрусталиковых волокон, кора становится жидкой массой молочного цвета, хрусталик увеличивается, про проверке светоощущения пациенты не могут точно определить направление луча;
- Морганиевая: хрусталик уменьшается, передняя камера глубокая, радужка дрожит при движении глаза, происходит частичное рассасывание масс и, как следствие, кора хрусталика просветляется;
- Последняя степени: кора полностью рассасывается (иногда это состояние путают с подвывихом хрусталика), остается капсула с бляшками, при этом больной снова может видеть.
Перезрелая катаракта опасна развитием глаукомы, что в будущем может стать причиной полной слепоты.
По месту помутнения
Также оба этих вида врожденной катаракты многие врачи подразделяют на следующие типа, предложенные доктором Джессом:
- Сумочную (капсулярную, пирамидальную);
- Полярную;
- Субкапсулярную (чашеобразную);
- Кортикальную (корковую, серую);
- Зонулярную (слоистую);
- Веретенообразную;
- Ядерную;
- Пленчатая;
- Полную (тотальную);
Сумочная (капсулярная, пирамидальная)
Достаточно малопроявляемый вид врожденной катаракты. Он представлен частичными помутнениями бесформенных очертаний всего лишь в одной сумке хрусталического тела глаза. Данный вид патологии – следствие нарушенного процесса развития сосудистой сумки.
Полярная
При полярной катаракте происходит помутнение хрусталика, при этом оно приобретает от белого до серого оттенок с очертаниями круга. Помутнение локализуется у переднего или заднего полюсов хрусталика. Порой происходит сращивание с капсулой.
Субкапсулярная (чашеобразная)
- Передняя — находится непосредственно под капсулой.
- Задняя — спереди от задней капсулы.
Данный тип сильнее влияет на остроту зрения (нежели корковая или ядерная). Пациенты жалуются на плохое зрение при узком зрачке, при свете (например автомобилей), ярком освещении. Больным приходится больше напрягаться чтобы зафиксировать взглядом ближний предмет.
Кортикальная (корковая, серая)
Помутнение образуется в коре хрусталика по его экватору, при этом пациент долгое время не жалуется на ухудшение зрения. Мутнеет чаще всего сразу с двух сторон, но возможна и асимметрия.
Зонулярная (слоистая)
Области помутнения локализуются только в одном, иногда в паре другой слоях, окружая хрусталик. Смотря насколько плотны помутнения, будет изменяться острота органов зрения. Слоистая и полярная формы считаются самыми распространенными среди видов врожденных катаракт.
Веретенообразная
Крайне редкий вид катаракты. Носит семейно-наследственный характер.
Ядерная
Такой вид катаракты еще называют центральным. При данном типе помутнение идет на эмбриональное ядро и швы. При нем рано нарушается центральное зрение: пациент плохо видит вдали, у него отмечается «ложная миопия» на близком расстоянии (даже до 12 диоптрий).
Этот тип катаракты плотный, хрусталик не распадается, редко ядро становится бурым или черным. Данный вид продолжительное время остается незрелым, когда же она созревает, то речь уже идет о ядерно-корковой катаракте.
Пленчатая
Пленчатая катаракта может развиваться как во внутриутробном состоянии, так и через некоторое время после рождения человека. Хрусталик при данном виде рассасывается в любом участке (на то могут быть разные причины). Кроме того, происходит сращивание передней и задней капсулы хрусталика, которые образуют мутную мембрану (плотную). Зрение у больного сильно нарушено.
Полная (тотальная)
Это один из видов катаракты, который относится к врожденной, но при этом имеет прогрессивный характер. Обнаруживается закономерность встречи данной патологии вместе с некоторыми анатомически-функциональными аномалиями, которые появились в процессе развития органов зрения. Острота зрения критично слабая.
Виды катаракты по локализации помутнения
Вторичная
Первичная катаракта может быть любого из выше перечисленных видов, вторичная же катаракта развивается именно после операции по замене хрусталика, поэтому данный тип еще называют послеоперационным. На нашем сайте вы можете прочитать подробную статью о вторичной катаракте после замены хрусталика.
Делится такой тип на:
- Пленчатые;
- Фиброзно-пленчатые;
- Зернистые.
Пленчатые
Развитие происходит после саморассасывания полной врожденной, травматической катаракты. Обе капсулы срастаются и представлены толстой мутной пленкой.
Фиброзно-пленчатые
Патология характеризуется тем, что задняя капсула уплотнилась и помутнела в послеоперационный период.
Зернистые
Ее можно различить по разрастающемуся субкапсулярному эпителию хрусталика, который остался на экваторе хрусталиковой сумки после проведения хирургической операции.
Исходя из предложенной информации, можно понять, что виды катаракты довольно сложно выявить. Сделать это грамотно может только врач, специализирующийся в области лечения органов зрения. Тем самым это подсказывает, что при появлении любых проблем со зрением необходимо обратиться к лечащему врачу для установления реальной картины здоровья глаз.
Источник: http://GlazExpert.ru/bolezni/katarakta/klassifikatsiya-vidy-tipy.html