Семейство аренавирусов: Вирус лимфоцитарного хориоменингита (ЛХМ)
Лимфоцитарный хориоменингит: почему возникает, чем проявляется и как лечить

Лимфоцитарный хориоменингит (или острый серозный менингит Армстронга) – это зоонозная вирусная нейроинфекция, которая передается человеку грызунами, сопровождается поражением преимущественно сосудистых сплетений центральной нервной системы и мозговых оболочек. Заболевание провоцируется поступлением в организм аренавируса (Arenavirus), относящегося к семейству Arenaviridae.
Проявления лимфоцитарного хориоменингита могут варьировать от практически бессимптомного течения до тяжелого, а в ряде случаев инфекция приводит к летальному исходу. Ознакомившись с этой статьей, вы узнаете о вирусе, провоцирующем это заболевание, как оно развивается, какими симптомами проявляется, как диагностируется и лечится, а также о мерах профилактики зоонозной вирусной инфекции.
Впервые возбудитель этого инфекционного заболевания был выявлен исследователями в 1933 году. Ученые Балтимора проводили исследования и обнаружили этот вирус примерно у 9 % домашних мышей. Кроме этого, возбудитель лимфоцитарного хориоменингита выявляется и в организме других грызунов (например, у хомячков, которых содержат в качестве домашних питомцев).
Возбудитель и как передается инфекция
Основной резервуар и источник инфекции — серая домовая мышь.
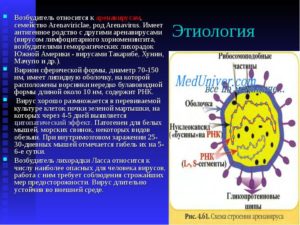
Являющийся возбудителем лимфоцитарного хориоменингита аренавирус представляет собой вирион сферической формы, размеры которого составляют 110-130 нм.
В нем находится 10-16 рибосомоподобных образований, диаметр которых составляет от 20 до 25 нм, а снаружи вирион окружен плотно прилегающими друг к другу ворсинчатыми образованиями длиной 10 нм.
В вирусе находятся представляющая его геном однонитевая РНК из двух компонентов и три мажорных белка. Он может воспроизводиться в культурах макрофагов, большинстве клеточных культур и куриных эмбрионах. Аренавирус чувствителен:
- к веществам, содержащим поверхностно активные вещества (ПАВ);
- мертиоляту (или тиомерсалу);
- эфиру;
- двухвалентным катионам;
- низким значениям pH.
Основным резервуаром и источником распространения возбудителя лимфоцитарного хориоменингита являются серые домовые мыши. Иногда заболевание передается человеку от таких домашних питомцев, как хомячки.
- В большинстве случаев инфицирование происходит из-за употребления в пищу продуктов или воды, которые были загрязнены мочой, фекалиями, спермой или носовой слизью зараженных грызунов.
- Также вирус может поражать дыхательные пути человека (например, при вдыхании пыли и грязи с выделениями мышей) или трансплацентарно (через кровь от матери к плоду).
- Описаний случаев о том, что вирус может передаваться от человека к человеку, нет.
Чаще случаи заражения лимфоцитарным хориоменингитом являются спорадическими (или инфицирование происходит внутри отдельной семьи), но иногда эпидемиологами фиксируются и эпидемические случаи заболеваемости.
Они могут возникать как в холодное время года, так и летом. По наблюдениям специалистов инфицирование чаще происходит осенью, зимой и весной.
Эта вирусная инфекция распространена повсеместно, где обитают мыши, но чаще ею инфицируются именно сельские жители.
Как развивается заболевание
После заражения вирус вместе с током крови распространяется по организму и минует гематоэнцефалический барьер.
В оболочках мозга он запускает воспалительный процесс, при котором происходит выделение лимфоидных компонентов, поступающих в ликвор. Воспаление вызывает активацию выработки цереброспинальной жидкости и повышение внутричерепного давления.
Кроме поражения тканей центральной нервной системы, вирус способен провоцировать развитие воспаления в почках, легких и печени.
Если происходит заражение беременной, то у плода развивается:
- менингоэнцефалит;
- плексит;
- гидроцефалия;
- сращение оболочек мозга;
- эпендиматит;
- выраженная лимфоклеточная инфильтрация.
Иногда поражаются зоны сосудистого сплетения. У всех инфицированных этим вирусом плодов выявляются:
- периваскулярные круглоклеточные инфильтраты;
- дегенеративные процессы;
- энцефаловаскулиты.
Симптомы острого лимфоцитарного хориоменингита
Один из симптомов этого заболевания — интенсивная головная боль.
Выраженность симптомов при лимфоцитарном хориоменингите может быть различной. У некоторых инфицированных недуг протекает фактически бессимптомно, а у других – тяжело или приводит к системному поражению и смерти.
При остром течении этой инфекции после момента заражения до возникновения первых симптомов проходит 6-13 суток.
До первых проявлений у больного могут появляться и признаки продромального периода: ощущение разбитости, выраженная слабость и катаральные симптомы со стороны верхних дыхательных путей.
После этого температура внезапно повышается до высоких цифр (39-40 °С) и за несколько часов развиваются признаки поражения оболочек мозга в виде интенсивных головных болей, замутнения сознания и повторной рвоты.При осмотре пациента врач выявляет следующие симптомы:
- тахикардия, переходящая в брадикардию;
- ригидность мышц затылка;
- менингеальные проявления в виде симптомов Брудзинского, Кернинга (выявляются на протяжении первых 2 недель заболевания);
- нарушения черепной иннервации (плохая реакция зрачков на свет, экзофтальм, горизонтальный нистагм, слабость конвергенции).
У некоторых пациентов могут присутствовать парезы лицевого нерва, шаткость походки, нарушения мелкой моторики в виде дрожания конечностей под конец целенаправленного движения, неустойчивость в позе Ромберга (стоя со сдвинутыми стопами и закрытыми глазами). Как правило, такие проявления инфекции наблюдаются в первые 3-4 недели и на протяжении этого же времени постепенно самоустраняются.
Выявляющиеся при лимфоцитарном хориоменингите рефлексы Россолимо, Оппенгейма, Бабинского, Гордона выражены в разной степени. Они возникают то изолировано, то в комбинации.
Для течения лифоцитарного хориоменингита характерны изменения со стороны глазного дна. При его осмотре врач обнаруживает атрофически бледный застойный сосок.
Отечность соска может выявляться уже в первые дни инфекции, а по мере выздоровления застойные явления постепенно регрессируют. Появление этого симптома объясняется остро протекающей водянкой головного мозга с гиперсекрецией.
Из-за этого в первые дни развития инфекции у больного могут возникать переходящие парезы мимической и глазной мускулатуры.
При исследованиях крови зараженных вирусом лимфоцитарного хориоменингита выявляется:
- повышение показателей СОЭ;
- лейкоцитоз.
Анализ ликвора показывает:
- прозрачность;
- признаки значительного повышения давления;
- в первые дни болезни смешанный (30 % нейтрофилов и 70 % лимфоцитов) плеоцитоз;
- в последующие дни лимфоцитарный плеоцитоз;
- сахар и белок в норме (иногда незначительное повышение уровня протеинов и сокращение количества сахара).
Иногда при лимфоцитарном хориоменингите на рентгеновских снимках черепа выявляются так называемые пальцевые вдавления. При ЭЭГ обнаруживаются признаки гидроцефальных и гипертензивных явлений и неярко выраженные диффузные нарушения биоэлектрической активности с признаками вовлечения в патологический процесс срединных структур мозга.
Нередко перед развитием лимфоцитарного хориоменингита, проявляющегося менингитом, энцефалитом, полирадикулоневритом, энцефаломиелитом и висцеральными симптомами, у больного присутствует гриппоподобная фаза инфекции. Температура при этом обычно повышается двумя волнами, появление второй волны лихорадки совпадает с началом возникновения менингеальных проявлений.
В большинстве клинических случаев течение менингита при рассматриваемой инфекции является благоприятным. Как правило, больному приходится находиться в условиях стационара 30-35 дней. После выздоровления у него могут на протяжении некоторого времени оставаться астеновегетативные проявления.
Симптомы медленного лимфоцитарного хориоменингита
При медленном развитии лимфоцитарного хориоменингита первые симптомы также возникают остро.
- У больного повышается температура до высоких цифр, развиваются менингеальные признаки.
- После начала проявления инфекции внезапно может наступать период видимого улучшения общего состояния, который тем не менее сопровождается выраженной вялостью, снижением толерантности к нагрузкам, головокружениями и атаксией.
- Кроме этого, больной часто жалуется на интенсивные головные боли, ухудшение памяти, изменения характера.
- У него наблюдаются признаки поражения черепных нервов.
При медленном течении инфекции лимфоцитарный хориоменингит может развиваться на протяжении нескольких (максимум 10) лет. Недуг сопровождается возникновением параличей и парезов рук и ног. В итоге инфекция приводит к смерти больного.
Симптомы врожденного лимфоцитарного хориоменингита
При внутриутробном заражении плода развивается врожденный хориоменингит.
- Этот инфекционный процесс медленно прогрессирует и приводит к формированию гидроцефалии, которая может выявляться уже после рождения ребенка или спустя 1-9 недель после родоразрешения.
- На пике своего развития инфекция приводит к тому, что ребенок начинает плохо реагировать на происходящие вокруг него действия, лежит в вынужденной позе (ноги приведены к животу, ноги перекрещены и руки сжаты в кулаки). Он почти не вступает в контакт с родителями или другими окружающими его людьми.
- В ряде клинических случаев выраженные признаки гидроцефалии у детей отсутствуют, но инфекция провоцирует возникновение симптомов детского церебрального паралича или хориоретинита. У таких маленьких пациентов при обследовании может выявляться латентная внутренняя гидроцефалия, а у некоторых – микроцефалия.
Почти у 80 % детей гидроцефалический синдром сочетается с проявлениями хориоретинита. Ребенок с врожденным лимфоцитарным хориоменингитом обычно доживает только до 2-3 лет.
Диагностика
Подтвердить наличие в организме аренавируса помогут вирусологические исследования крови, ликвора и мочи.
Заподозрить развитие лимфоцитарного хориоменингита врач может по следующим характерным для этого инфекционного заболевания данным:
- острое начало с высокой лихорадкой (примерно у 30 % пациентов лихорадка двухволновая из-за гриппоподобного течения инфекции);
- менингеальные симптомы;
- головные боли с рвотой и умеренными проявлениями воспаления со стороны верхних дыхательных путей;
- лимфоцитарный плеоцитоз в анализе ликвора;
- застойные признаки в глазном дне;
- снижение уровня сахара и повышение белка в ликворе.
Кроме этого, доктор учитывает эпидемиологические данные о наличии случаев заболеваемости лимфоцитарным хориоменингитом.
Дифференциальная диагностика проводится со следующими заболеваниями:
- туберкулезный менингит;
- вирусный менингит;
- гнойный менингит;
- хронический арахноидит;
- менингоэнцефалит;
- объемный оболочечный процесс.
Окончательный диагноз ставится после лабораторного подтверждения присутствия вируса в организме больного. Для этого ему назначаются следующие вирусологические исследования спинномозговой жидкости, крови и мочи:
Лечение
При лимфоцитарном хориоменингите госпитализация показана при тяжелом течении инфекции. Специфическая терапия для борьбы с этим вирусным заболеванием пока не разработана.
Иногда для этиотропного лечения назначается Рибавирин. Остальная часть терапии направляется на облечение состояния больного:
- обезболивающие и жаропонижающие средства – для устранения лихорадки и головных болей;
- люмбальные пункции – для устранения внутричерепной гипертензии;
- мочегонные средства – для дегидратации оболочек мозга;
- ноотропные и стабилизирующие микроциркуляцию крови в сосудах головного мозга препараты – для улучшения мозгового кровообращения;
- антигипоксанты – для устранения возбуждения.
Прогнозы
Исход острого лимфоцитарного хориоменингита в большинстве случаев благоприятный. Обычно больной полностью выздоравливает и заболевание не оставляет последствий. Другие формы заболевания плохо поддаются лечению и приводят к смерти больного.
Профилактика
цель предупреждения развития лимфоцитарного хориоменингита направлена на минимизацию контакта с грызунами и их выделениями. Особенно важны эти меры для беременных женщин, так как врожденные формы инфекции приводят к смерти ребенка.
В очагах распространения вируса проводят дератизацию и дезинсекцию (так как насекомые тоже могут становиться переносчиками выделений грызунов). Эти меры должны проводиться не только в домах больных, но и в продуктовых магазинах, заведениях общественного питания и т. п. Важное значение имеет и постоянное соблюдение правил личной гигиены и приготовления пищи.
К какому врачу обратиться
При возникновении высокой лихорадки, катаральных проявлений, сильных головных болей, повторной рвоты и нарушений сознания следует обратиться к инфекционисту или неврологу.
После проведения осмотра больного, сопоставления данных с эпидемиологическими сводками и проведения вирусологических исследований врач поставит диагноз и назначит лечение, соответствующее клиническим проявлениям заболевания.
Лимфоцитарный хориоменингит является зоонозной вирусной инфекцией, которая распространяется инфицированными аренавирусом грызунами и приводит к поражению оболочек мозга и сосудистых сплетений ЦНС. Заболевание может протекать в разных формах, а его симптоматика варьирует от бессимптомных до тяжелых проявлений.
Инфекция проявляется высокой лихорадкой, гриппоподобными симптомами, выраженными головными болями, менингеальными признаками, частой рвотой и замутнением сознания.Острая форма недуга обычно заканчивается полным выздоровлением и не приводит к осложнениям.
Врожденный и медленный лимфоцитарный хориоменингит имеют более тяжелый прогноз и вызывают смерть больного – инфицированные внутриутробно дети погибают до 2-3 лет жизни, взрослые после заражения могут жить до 10 лет.
Загрузка…
Источник: https://myfamilydoctor.ru/limfocitarnyj-xoriomeningit-pochemu-voznikaet-chem-proyavlyaetsya-i-kak-lechit-limfocitarnyj-xoriomeningit-ili-ostryj-seroznyj-meningit-amstronga-eto-zoonoznaya-virusnaya-nejroinfekciya/
Лимфоцитарный хориоменингит — ProfMedik Медицинский Портал
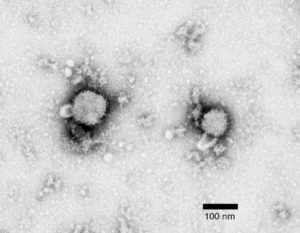
В 1934 году Армстронг при изучении энцефалита Сан-Луи выделили новый вирус, который вызывал у экспериментальных животных серозное воспаление мягких мозговых оболочек и сосудистых сплетений и сопровождался лимфоцитарным плеоцитозом.
Исходя из основных симптомов заболевания, вызванного этим вирусом, авторы назвали его «лимфоцитарным хориоменингитом». В связи с тем, что этиология многих менингитов в то время еще не была известна, все серозные менингиты в течение длительного времени связывались с вирусом лимфоцитарного хориоменингита, что, по мнению А. Г.
Панова, внесло большую путаницу в диагностику менингитов и затруднило клиническое изучение этих заболеваний.
Выделение возбудителей других менингитов и особенно энтеровирусных показало, что вирус лимфоцитарного хориоменингита является не только не единственным, но даже не самым частым возбудителем серозного менингита. Так, по данным А. И. Шварева, в Санкт-Петербурге за 10 лет заболевания, вызванные этим вирусом, составили всего 5% из числа всех серозных менингитов.
Эпидемиология
Вирус лимфоцитарного хориоменингита широко распространен и встречается в странах с различным климатом.
В России заболевания лимфоцитарным хориоменингитом описаны в ряде городов, в которых применяется лабораторная диагностика этой инфекции, — в Харькове, Москве, Санкт-Петербурге, Воронеже, Томске и многих других. Заболевание обычно носит спорадический характер.
Изредка наблюдаются небольшие вспышки. Лимфоцитарный хориоменингит может возникнуть в любое время года, но чаще наблюдается зимой. Поражаются чаще взрослые, дети болеют редко.
Основным источником инфицирования людей являются серые домашние мыши, которые заражают друг друга и выделяют вирус с мочой, носовой слизью, семенной жидкостью. Возможны различные способы передачи инфекции — капельный, алиментарный, трансмиссионный при укусе членистоногих.
Этиологическая диагностика основана на выделении вируса из спинномозговой жидкости или крови в ранние сроки заболевания и на реакциях нейтрализации и связывания комплемента. Последний метод, по мнению А. И.
Шварева, играет наиболее важную роль в диагностике лимфоцитарного хориоменингита.
Патоморфология
Патоморфологически лимфоцитарный хориоменингит характеризуется значительным участием в воспалительном процессе сосудистых сплетений, которые, так же как и мозговые оболочки, отечны, гиперемированы, с распространенной лимфоидной инфильтрацией.
Такая же лимфоидная инфильтрация обнаруживается в эпендиме и субэпендимарном слое желудочков мозга, в которых скапливается большое количество жидкости. Субарахноидальные пространства также заполнены серозной жидкостью.
Лимфоцитарный хориоменингит представляет собою общее инфекционное заболевание с полиморфной клинической картиной, в которой поражения нервной системы не всегда играют ведущую роль.
Заболевание чаще всего протекает остро и заканчивается через 1—2 месяца полным выздоровлением, но в ряде случаев отмечаются рецидивы и хроническое течение. Причина хронического течения не ясна и, по-видимому, связана со свойствами возбудителя и реактивностью макроорганизма.Большинство авторов различают в течении лимфоцитарного менингита две фазы: гриппоподобную и менингеальную. А. И. Шварев считает, что гриппоподобную фазу правильнее называть висцеральной. Наличие этой фазы показывает, что поражения нервной системы при лимфоцитарном хориоменингите нельзя считать первичными.
Гриппоподобная фаза характеризуется повышением температуры, катаром верхних дыхательных путей; иногда наблюдаются суставные боли, боли в животе, желудочно-кишечные расстройства.
В некоторых случаях заболевание может закончиться на первой фазе, у большинства же больных через несколько дней наступает вторая — менингеальная фаза, характеризующаяся новым подъемом температуры, резкой головной болью, рвотой и возникновением менингеальных симптомов.
Менингеальный синдром при лимфоцитарном хориоменингите выражен значительно резче, чем при энтеровирусных менингитах, и заболевание по течению напоминает тяжелые формы паротитного менингита. Ликвор воспалительно изменен: лимфоцитарный цитоз высокий и колеблется от нескольких сотен до 1—2 тысяч и более форменных элементов в 1 мм3 содержание белка нормально или слегка повышено.
При лимфоцитарном хориоменингите, кроме менингеальной, отмечаются и другие формы поражения нервной системы. Милзер различал три клинические формы этого заболевания: гриппоподобную, менингеальную и энцефаломиелитическую. Армстронг выделял еще четвертую — бессимптомную форму. А. Г.
Шварев приводит классификацию клинических форм лимфоцитарного хориоменингита, исходя из преобладающего синдрома, и различает менингеальную, энцефалитическую, гипертензионно-гидроцефальную, миелитическую и радикулярную формы.
Кроме того, автор выделяет еще стертые и бессимптомные формы заболевания.
Клиническая характеристика
Клинический симптомокомплекс лимфоцитарного хориоменингита в большинстве случаев слагается из преобладания менингеальных симптомов над всеми другими. Но наряду с такой формой болезни имеют место случаи с выраженным энцефалитическим компонентом, протекающие как менинго-энцефалит.
Риверс выделяет следующие клинические формы лимфоцитарного хориоменингита: асептический менингит, гриппоподобную форму, менинго-энцефаломиелит и общее остролихорадочное заболевание с летальным исходом. Лимфоцитарный хориоменингит может протекать и без клинических проявлений.
Все же наиболее часто в клинике встречаются менингеальная и гриппоподобная формы.
Мы наблюдали у детей, помимо менингеальных и энцефалитических форм, легкие спинальные монопарезы и невриты лицевых нервов, вызванные вирусом лимфоцитарного хориоменингита. Приводим примеры.
Больной С., 10 лет, заболел 20 января 2008 г., температура повысилась до 39°, появились головная боль, рвота, боли в животе. На 3-й день болезни в тяжелом состоянии поступил в клинику.При поступлении: состояние тяжелое, бледен, вял, жалуется на головную боль. Выраженный менингеальный синдром: ригидность затылочных мышц, симптомы Кернига и Брудзинского; красный дермографизм.
Очаговых симптомов поражения головного мозга не обнаружено. Равномерная сухожильная гиперрефлексия.
Исследование ликвора на 4-й день болезни: жидкость прозрачная, давление повышено, цитоз — 1800/3 (лимфоциты 84%, нейтрофилы 13%), белка 0,396%, сахара 63 мг, хлоридов 685 мг. Высокая температура держалась 4 дня.
Общее состояние улучшилось к 5-му дню болезни, менингеальные симптомы постепенно сглаживались и исчезли на 10-й день заболевания.
Состав спинномозговой жидкости долго не нормализовался: на 24-й день болезни цитоз еще был равен 61/3, белок 0,33%; лишь па 30-й день болезни цитоз — 18/3 — мононуклеары, белок 0,165%, сахар 52 мг, хлориды 725 мг.
На краниограмме в боковой проекции выраженные пальцевые вдавления по всему черепу, заметнее в задней половине. Костные швы подчеркнуто выражены.
На ЭЭГ от 31/1 отсутствие альфа-ритма, преобладание медленных колебаний тета-волн и дельта-волн, отсутствие реактивности на внешние раздражители.
На ЭЭГ от 7/11 отмечаются альфаподобные колебания, дельта- волн нет, преобладание тета-волн, реактивность снижена.Исследования на энтеровирусы, вирус паротита и респираторную группу возбудителей дали отрицательный результат. Испытание парных сывороток больного, полученных на 5-й и 32-й день болезни в РСК с антигеном вируса ЛХМ, выявило 4-кратный прирост титра антител во 2-й сыворотке. Через 1,5 месяца больной выписан из клиники в хорошем состоянии без остаточных явлений.
У данного больного менингеальная форма лимфоцитарного хориоменингита протекала тяжело с выраженными воспалительными изменениями ликвора, наблюдавшимися длительно. На ЭЭГ также отмечались значительные изменения, окончательно не сгладившиеся к моменту клинического выздоровления.
Больной Ц., 14 лет, заболел 6 мая 2008 г., почувствовал «онемение верхней губы». 8 апреля обнаружено искривление лица. Температура не повышалась.
При поступлении в клинику отмечен выраженный периферический парез левого лицевого нерва: левая глазная щель шире правой, веки полностью не смыкаются; слезотечение слева, левый угол рта опущен, левые надбровная и носо-губная складки не образуются. Парестезия кожи лица слева. Рефлексы сухожильные, периостальиые и кожные равномерны.
ЛОР-органы в норме. Спинномозговая жидкость не изменена. Через 3 недели после соответствующего лечения асимметрия лица почти полностью исчезла. Выписан с легкой сглаженностью левой носо-губной складки.
Проведены вирусологическое и серологическое исследования на энтеровирусы, респираторную группу вирусов и MycoplasmaPneumonia с негативными результатами.
Исследование парных сывороток с антигеном ЛХМ выявило достоверное нарастание титра антител к вирусу ЛХМ (4-кратный прирост).
У данного больного вирус лимфоцитарного хориоменингита вызвал типичный неврит лицевого нерва.Таким образом, у детей, кроме описанных многими авторами клинических синдромов лимфоцитарного хориоменингита, отмечаются формы, входящие в сборную полиэтиологическую группу так называемых «полиомиелитоподобных» заболеваний.
Классификация форм лимфоцитарного хориоменингита по М. И. Леви
А. Бессимптомная инфекция.
Б. Клиническая инфекция.
По течению он делит хориоменингиты на:
I. Острые:
1) висцеральный (гриппоподобная форма);
2) генерализованный (висцерально-септическая форма);
3) невральная форма: а) гипертензионный синдром; б) менингеальный синдром и в) энцефаломиелитический синдром.
II. Хронические формы.
Источник: https://profmedik.ru/napravleniya/infektsionnye-bolezni/meningity/limfotsitarnyj-khoriomeningit
Лимфоцитарный хориоменингит
Лимфоцитарный хориоменингит(Choriomenmgitis limphocitaris — лат., Lymphocyte choriomemngitis — англ., LCM.) — вирусная инфекция, передающаяся человеку от грызунов и сопровождающаяся преимущественным поражением мозговых оболочек и сосудистых сплетений ЦНС.
Как самостоятельная нозологическая единица выделен Армстронгом (С. Armstrong) и Лилли (R. D. Lillie) в 1933 г. В структуре возбудителей нейроинфекций составляет около 10%.
Что провоцирует Лимфоцитарный хориоменингит:
Возбудитель лимфоцитарного хориоменингита относится к семейству аренавирусов (Arenaviridae). Вирионы сферической формы имеют диаметр от 100 до 130 нм, снаружи окружены тесно прилегающими друг к другу ворсинками длиной 10 нм. Внутри вирионов располагаются рибосомоподобные образования диаметром 20-25 нм, числом от 10 до 16.
Вирус чувствителен к действию детергентов, эфира, мертиолята, низких значений рН и двухвалентных катионов. Вирионы содержат однонитевую РНК, состоящую из двух компонентов. В состав вирионов входят три мажорных белка. Вирус репродуцируется в большинстве испытанных клеточных культур, в куриных эмбрионах, культурах макрофагов.
Обладает цитопатическим действием.
Патогенез (что происходит?) во время Лимфоцитарного хориоменингита:
Основной резервуар вируса — серые домовые мыши, выделяющие возбудитель с носовой слизью, мочой и калом. Заражение человека происходит обычно вследствие употребления пищевых продуктов, загрязненных мышами.
Возможно заражение через дыхательные пути, а также трансплацентарно. Заболевание чаще бывает спорадическим, но описаны и эпидемические вспышки. Наибольшая заболеваемость приходится на холодное время года, хотя отдельные случаи регистрируются и летом.
Вирус лимфоцитарного хориоменингита распространен практически повсеместно.
Попавший в организм человека вирус распространяется в нем гематогенно, проникая через гематоэнцефалический барьер. Вирус вызывает воспалительный процесс в оболочках с экссудацией лимфоидных элементов, вследствие чего в ликворе появляются в основном лимфоциты.
Воспалительная реакция оболочек ведет к усиленной продукции цереброспинальной жидкости, что, в свою очередь, вызывает повышение внутричерепного давления и ряд симптомов, связанных с этим.
В отдельных летальных случаях констатированы воспалительные явления в оболочке, в эпендиме и сосудистых сплетениях мозга, характеризующиеся лимфоцитарной инфильтрацией. Изменения особенно резко выражены на основании мозга.
Сосуды мозгового вещества, коры и ствола, особенно бульбарного отдела, гиперемированы до стаза, периваскулярные пространства расширены; клеточные элементы находятся в состоянии тигролиза. Со стороны легких, печени и почек также выявляются воспалительные явления.
Доказано, что реассортанты различных штаммов вируса в результате заражения ими новорожденных мышей вызывают развитие медленно прогрессирующего заболевания, характеризующегося задержкой роста и гибелью животных, тогда как родительские штаммы и реципрокные реассортанты подобных заболеваний не вызывают. Возможно, что особенности патогенеза этого заболевания связаны с индукцией интерферона с одновременным выраженным повышением титров вируса и последующим некрозом печени.
При внутриутробном заражении плода вирусом лимфоцитарного хориоменингита патогенез медленной формы инфекционного процесса изучен еще недостаточно.
Известно лишь, что в этом случае заболевание характеризуется менинингоэнцефалитом, эпендиматитом, плекситом, сращением мозговых оболочек, зарашением ликворопроводных путей (гидроцефалия), выраженной лимфоклеточной инфильтрацией и исключительно высокими титрами противовирусных антител в цереброспинальной жидкости, что может свидетельствовать о возможности синтеза антител в ЦНС. Иногда наблюдается картина медленно прогрессирующего пролиферативного процесса в области сосудистого сплетения, субэпендимы, по ходу сильвиева водопровода. Во всех случаях обнаруживаются явления энцефаловаскулита и периваскулярные круглоклеточные инфильтраты, а также дегенеративные изменения.
Симптомы Лимфоцитарного хориоменингита:
Болезнь может протекать с различной степенью тяжести, варьируя от бессимптомной формы до редких случаев системного заболевания, заканчивающегося смертельным исходом.
При острой форме лимфоцитарного хориоменингита инкубационный период колеблется от 6 до 13 дней.
Возможен продромальный период (разбитость, слабость, катар верхних дыхательных путей), после которого температура тела внезапно повышается до 39-40° С, и в течение нескольких часов развивается выраженный оболочечный синдром с сильными головными болями, повторной рвотой и нередко помрачением сознания.
Пульс и дыхание учащены, но по мере развития неврологических симптомов тахикардия сменяется брадикардией. Среди неврологических нарушений наиболее частыми являются менингеальные знаки в виде симптомов Кернига и Брудзинского, а также ригидности затылочных мышц. Длительность существования менингеальных знаков в среднем 14 дней.
Объективно отмечаются также легкие нарушения черепной иннервации, преимущественно глазодвигательной: вялая реакция зрачков на свет, горизонтальный нистагм, недостаточность отводящих нервов, экзофтальм, слабость конвергенции.
Возможны нерезко выраженный парез лицевого нерва по центральному типу, негрубые мозжечковые расстройства в виде шаткости походки, неустойчивости в позе Ромберга, интенционного тремора. Эти отклонения носят временный характер и сглаживаются обычно через 3-4 нед.
Патологические рефлексы (Бабинского, Россолимо, Гордона, Оппенгейма и др.) могут быть выражены с различной интенсивностью, они появляются то все вместе, то изолированно. Очень характерны изменения глазного дна (застойный атрофически бледный сосок). Отек сосков зрительных нервов появляется уже в первые дни болезни, но по мере выздоровления отмечается тенденция к обратному развитию застойных явлений на глазном дне.
Застойные изменения на глазном дне свидетельствуют об острой гиперсекреторной водянке головного мозга. В первые дни болезни часто наблюдаются преходящие парезы глазных и мимических мышц.
В крови обычно выявляют лейкопению, хотя не исключаем небольшой лейкоцитоз и повышение СОЭ. Ликвор прозрачный, давление значительно повышено. В первые дни болезни часто наблюдается плеоцитоз в пределах нескольких сотен клеток в 1 мкл, обычно смешаный (70% — лимфоцитов, 30% — нейтрофилов), в дальнейшем — лимфоцитарный.
белка, сахара и хлоридов в ликворе обычно остается нормальным, хотя возможно небольшое увеличение содержания белка и снижение уровня сахара.
Электрофизиологические исследования (электро-, эхоэнцефалография) указывают на нерезко выраженные диффузные изменения биоэлектрической активности с вовлечением срединных образований мозга и гипертензионно-гидроцефальные явления. В ряде случаев на рентгенограммах черепа могут отмечаться «пальцевые вдавления».
Течение менингита обычно благоприятное. Улучшение состояния и санация ликвора наблюдаются на 3-4-й нед. Средняя длительность стационарного лечения — 30-35 сут. К выписке могут сохраняться астеновегетативные остаточные явления.
Детальные клинико-вирусологические исследования больных лимфоцитарным хориоменингитом, проведенные А. Г. Пановым, А. И. Шваревым и П. И.
Ремезовым, показали, что нередки гриппоподобные формы, синдромы энцефалита, энцефаломиелита, полирадикулоневрита и висцеральные проявления инфекции. Висцеральная и гриппоподобная фаза инфекции, предшествующая развитию менингита, весьма характерна.
Температурная кривая имеет двухволновый характер; начало второй волны совпадает с появлением менингеальных симптомов.
Медленная форма лимфоцитарного хориоменингита также характеризуется острым началом, высокой температурой, развитием менингеального синдрома.
Вслед за развитием острой стадии болезни может наступить видимое улучшение со все более выраженной слабостью, головокружениями, развитием атаксии, быстрой утомляемости. К этому присоединяются головные боли, ослабление памяти, угнетение психики, изменение характера.
Появляются признаки поражения черепных нервов. Иногда такое заболевание длится несколько (до 10) лет, сопровождается развитием парезов и параличей конечностей и заканчивается смертью.
При врожденном лимфоцитарном хориоменингите медленно прогрессирующий процесс характеризуется гидроцефалией, которая может быть обнаружена уже при рождении, хотя примерно в половине случаев гидроцефалия развивается на 1-9-й неделе после рождения.
На высоте развития болезни дети мало реагируют на окружающее, почти не вступают в контакт, лежат в вынужденной позе с приведенными к туловищу руками со сжатыми кулаками, вытянутыми и перекрещенными ногами.
Иногда при отсутствии явных признаков гидроцефалии могут наблюдаться признаки хориоретинита или детского церебрального паралича, однако в таких случаях может наблюдаться латентная внутренняя гидроцефалия. В редких случаях встречается микроцефалия.
Примерно в 80% синдром гидроцефалии сочетается с хориоретинитом. Смерть может наступать на 2-3-ем году жизни.
Осложнения при острых формах лимфоцитарного хориоменингита, как правило, не наблюдаются.
Диагностика Лимфоцитарного хориоменингита:
Клинически диагноз лимфоцитарного хориоменингита устанавливают на основании следующих характерных признаков: острое начало болезни с повышением температуры тела (более чем у 1/3 больных отмечается двухволновая лихорадка), головной болью, рвотой, а также умеренные воспалительные явления в верхних дыхательных путях, менингеальные знаки, лимфоцитарный характер плеоцитоза в ликворе, небольшое повышение содержания белка и снижение уровня сахара (при менингеальных формах) нередко застойные явления на глазном дне, доброкачественное течение заболевания и, как правило, отсутствие остаточных явлений. Этиологическая диагностика осуществляется путем выделения вируса, а также обнаружения антител к нему в реакциях нейтрализации и связывания комплемента.
Дифференцировать следует с туберкулезным менингитом. От туберкулезного менингита лимфоцитарный хориоменингит отличается более острым началом, меньшей тяжестью клинической картины.
Важными являются ликворологические данные — для туберкулезного менингита характерны белково-клеточная диссоциация и резкое снижение уровня сахара. Течение болезни окончательно решает вопрос.
Целесообразно использовать также микробиологические методы диагностики.
Лечение Лимфоцитарного хориоменингита:
Проводят повторные люмбальные пункции. Назначают инфузионно-дезинтоксикационную терапию, проводят дегидратацию головного мозга (лазикс, фуросемид и др.), применяются антигипоксанты (при возбуждении — натрия оксибутират, седуксен), ноотропные средства (пирацетам, пантогам, энцефабол), препараты, улучшающие микроциркуляцию в сосудах мозга (трентал, эмоксипин), симптоматические средства.
Прогноз при острых формах лимфоцитарного хориоменингита благоприятный.
Профилактика Лимфоцитарного хориоменингита:
Профилактика и мероприятия в очаге. Больных изолируют, их выделения (моча, испражнения) подвергают текущей дезинфекции. В очагах проводят дератизационные и дезинсекционные мероприятия, направленные на уничтожение мышей и насекомых, возможных механических переносчиков инфекции (клещи, москиты, комары, навозные мухи и др.).
Источник: https://med-09.ru/bs946.htm
Лимфоцитарный хориоменингит

Лимфоцитарный хориоменингит (Choriomenmgitis limphocitaris — лат., Lymphocyte choriomemngitis — англ., LCM.) — вирусная инфекция, передающаяся человеку от грызунов и сопровождающаяся преимущественным поражением мозговых оболочек и сосудистых сплетений ЦНС.
Как самостоятельная нозологическая единица выделен Армстронгом (С. Armstrong) и Лилли (R. D. Lillie) в 1933 г. В структуре возбудителей нейроинфекций составляет около 10%.
Что провоцирует Лимфоцитарный хориоменингит:
Возбудитель лимфоцитарного хориоменингита относится к семейству аренавирусов (Arenaviridae). Вирионы сферической формы имеют диаметр от 100 до 130 нм, снаружи окружены тесно прилегающими друг к другу ворсинками длиной 10 нм. Внутри вирионов располагаются рибосомоподобные образования диаметром 20-25 нм, числом от 10 до 16.
Вирус чувствителен к действию детергентов, эфира, мертиолята, низких значений рН и двухвалентных катионов. Вирионы содержат однонитевую РНК, состоящую из двух компонентов. В состав вирионов входят три мажорных белка. Вирус репродуцируется в большинстве испытанных клеточных культур, в куриных эмбрионах, культурах макрофагов.
Обладает цитопатическим действием.
Патогенез (что происходит?) во время Лимфоцитарного хориоменингита:
Основной резервуар вируса — серые домовые мыши, выделяющие возбудитель с носовой слизью, мочой и калом. Заражение человека происходит обычно вследствие употребления пищевых продуктов, загрязненных мышами.
Возможно заражение через дыхательные пути, а также трансплацентарно. Заболевание чаще бывает спорадическим, но описаны и эпидемические вспышки. Наибольшая заболеваемость приходится на холодное время года, хотя отдельные случаи регистрируются и летом.
Вирус лимфоцитарного хориоменингита распространен практически повсеместно.
Попавший в организм человека вирус распространяется в нем гематогенно, проникая через гематоэнцефалический барьер. Вирус вызывает воспалительный процесс в оболочках с экссудацией лимфоидных элементов, вследствие чего в ликворе появляются в основном лимфоциты.
Воспалительная реакция оболочек ведет к усиленной продукции цереброспинальной жидкости, что, в свою очередь, вызывает повышение внутричерепного давления и ряд симптомов, связанных с этим.
В отдельных летальных случаях констатированы воспалительные явления в оболочке, в эпендиме и сосудистых сплетениях мозга, характеризующиеся лимфоцитарной инфильтрацией. Изменения особенно резко выражены на основании мозга.
Сосуды мозгового вещества, коры и ствола, особенно бульбарного отдела, гиперемированы до стаза, периваскулярные пространства расширены; клеточные элементы находятся в состоянии тигролиза. Со стороны легких, печени и почек также выявляются воспалительные явления.
Доказано, что реассортанты различных штаммов вируса в результате заражения ими новорожденных мышей вызывают развитие медленно прогрессирующего заболевания, характеризующегося задержкой роста и гибелью животных, тогда как родительские штаммы и реципрокные реассортанты подобных заболеваний не вызывают. Возможно, что особенности патогенеза этого заболевания связаны с индукцией интерферона с одновременным выраженным повышением титров вируса и последующим некрозом печени.
При внутриутробном заражении плода вирусом лимфоцитарного хориоменингита патогенез медленной формы инфекционного процесса изучен еще недостаточно.
Известно лишь, что в этом случае заболевание характеризуется менинингоэнцефалитом, эпендиматитом, плекситом, сращением мозговых оболочек, зарашением ликворопроводных путей (гидроцефалия), выраженной лимфоклеточной инфильтрацией и исключительно высокими титрами противовирусных антител в цереброспинальной жидкости, что может свидетельствовать о возможности синтеза антител в ЦНС. Иногда наблюдается картина медленно прогрессирующего пролиферативного процесса в области сосудистого сплетения, субэпендимы, по ходу сильвиева водопровода. Во всех случаях обнаруживаются явления энцефаловаскулита и периваскулярные круглоклеточные инфильтраты, а также дегенеративные изменения.
Симптомы Лимфоцитарного хориоменингита:
Болезнь может протекать с различной степенью тяжести, варьируя от бессимптомной формы до редких случаев системного заболевания, заканчивающегося смертельным исходом.
При острой форме лимфоцитарного хориоменингита инкубационный период колеблется от 6 до 13 дней.
Возможен продромальный период (разбитость, слабость, катар верхних дыхательных путей), после которого температура тела внезапно повышается до 39-40° С, и в течение нескольких часов развивается выраженный оболочечный синдром с сильными головными болями, повторной рвотой и нередко помрачением сознания.
Пульс и дыхание учащены, но по мере развития неврологических симптомов тахикардия сменяется брадикардией. Среди неврологических нарушений наиболее частыми являются менингеальные знаки в виде симптомов Кернига и Брудзинского, а также ригидности затылочных мышц. Длительность существования менингеальных знаков в среднем 14 дней.
Объективно отмечаются также легкие нарушения черепной иннервации, преимущественно глазодвигательной: вялая реакция зрачков на свет, горизонтальный нистагм, недостаточность отводящих нервов, экзофтальм, слабость конвергенции.
Возможны нерезко выраженный парез лицевого нерва по центральному типу, негрубые мозжечковые расстройства в виде шаткости походки, неустойчивости в позе Ромберга, интенционного тремора. Эти отклонения носят временный характер и сглаживаются обычно через 3-4 нед.
Патологические рефлексы (Бабинского, Россолимо, Гордона, Оппенгейма и др.) могут быть выражены с различной интенсивностью, они появляются то все вместе, то изолированно. Очень характерны изменения глазного дна (застойный атрофически бледный сосок). Отек сосков зрительных нервов появляется уже в первые дни болезни, но по мере выздоровления отмечается тенденция к обратному развитию застойных явлений на глазном дне.
Застойные изменения на глазном дне свидетельствуют об острой гиперсекреторной водянке головного мозга. В первые дни болезни часто наблюдаются преходящие парезы глазных и мимических мышц.
В крови обычно выявляют лейкопению, хотя не исключаем небольшой лейкоцитоз и повышение СОЭ. Ликвор прозрачный, давление значительно повышено. В первые дни болезни часто наблюдается плеоцитоз в пределах нескольких сотен клеток в 1 мкл, обычно смешаный (70% — лимфоцитов, 30% — нейтрофилов), в дальнейшем — лимфоцитарный.
белка, сахара и хлоридов в ликворе обычно остается нормальным, хотя возможно небольшое увеличение содержания белка и снижение уровня сахара.
Электрофизиологические исследования (электро-, эхоэнцефалография) указывают на нерезко выраженные диффузные изменения биоэлектрической активности с вовлечением срединных образований мозга и гипертензионно-гидроцефальные явления. В ряде случаев на рентгенограммах черепа могут отмечаться «пальцевые вдавления».
Течение менингита обычно благоприятное. Улучшение состояния и санация ликвора наблюдаются на 3-4-й нед. Средняя длительность стационарного лечения — 30-35 сут. К выписке могут сохраняться астеновегетативные остаточные явления.
Детальные клинико-вирусологические исследования больных лимфоцитарным хориоменингитом, проведенные А. Г. Пановым, А. И. Шваревым и П. И.
Ремезовым, показали, что нередки гриппоподобные формы, синдромы энцефалита, энцефаломиелита, полирадикулоневрита и висцеральные проявления инфекции. Висцеральная и гриппоподобная фаза инфекции, предшествующая развитию менингита, весьма характерна.
Температурная кривая имеет двухволновый характер; начало второй волны совпадает с появлением менингеальных симптомов.
Медленная форма лимфоцитарного хориоменингита также характеризуется острым началом, высокой температурой, развитием менингеального синдрома.
Вслед за развитием острой стадии болезни может наступить видимое улучшение со все более выраженной слабостью, головокружениями, развитием атаксии, быстрой утомляемости. К этому присоединяются головные боли, ослабление памяти, угнетение психики, изменение характера.
Появляются признаки поражения черепных нервов. Иногда такое заболевание длится несколько (до 10) лет, сопровождается развитием парезов и параличей конечностей и заканчивается смертью.
При врожденном лимфоцитарном хориоменингите медленно прогрессирующий процесс характеризуется гидроцефалией, которая может быть обнаружена уже при рождении, хотя примерно в половине случаев гидроцефалия развивается на 1-9-й неделе после рождения.
На высоте развития болезни дети мало реагируют на окружающее, почти не вступают в контакт, лежат в вынужденной позе с приведенными к туловищу руками со сжатыми кулаками, вытянутыми и перекрещенными ногами.
Иногда при отсутствии явных признаков гидроцефалии могут наблюдаться признаки хориоретинита или детского церебрального паралича, однако в таких случаях может наблюдаться латентная внутренняя гидроцефалия. В редких случаях встречается микроцефалия.
Примерно в 80% синдром гидроцефалии сочетается с хориоретинитом. Смерть может наступать на 2-3-ем году жизни.
Осложнения при острых формах лимфоцитарного хориоменингита, как правило, не наблюдаются.
Диагностика Лимфоцитарного хориоменингита:
Клинически диагноз лимфоцитарного хориоменингита устанавливают на основании следующих характерных признаков: острое начало болезни с повышением температуры тела (более чем у 1/3 больных отмечается двухволновая лихорадка), головной болью, рвотой, а также умеренные воспалительные явления в верхних дыхательных путях, менингеальные знаки, лимфоцитарный характер плеоцитоза в ликворе, небольшое повышение содержания белка и снижение уровня сахара (при менингеальных формах) нередко застойные явления на глазном дне, доброкачественное течение заболевания и, как правило, отсутствие остаточных явлений. Этиологическая диагностика осуществляется путем выделения вируса, а также обнаружения антител к нему в реакциях нейтрализации и связывания комплемента.
Дифференцировать следует с туберкулезным менингитом. От туберкулезного менингита лимфоцитарный хориоменингит отличается более острым началом, меньшей тяжестью клинической картины.
Важными являются ликворологические данные — для туберкулезного менингита характерны белково-клеточная диссоциация и резкое снижение уровня сахара. Течение болезни окончательно решает вопрос.
Целесообразно использовать также микробиологические методы диагностики.
Лечение Лимфоцитарного хориоменингита:
Проводят повторные люмбальные пункции. Назначают инфузионно-дезинтоксикационную терапию, проводят дегидратацию головного мозга (лазикс, фуросемид и др.), применяются антигипоксанты (при возбуждении — натрия оксибутират, седуксен), ноотропные средства (пирацетам, пантогам, энцефабол), препараты, улучшающие микроциркуляцию в сосудах мозга (трентал, эмоксипин), симптоматические средства.
Прогноз при острых формах лимфоцитарного хориоменингита благоприятный.
Профилактика Лимфоцитарного хориоменингита:
Профилактика и мероприятия в очаге. Больных изолируют, их выделения (моча, испражнения) подвергают текущей дезинфекции. В очагах проводят дератизационные и дезинсекционные мероприятия, направленные на уничтожение мышей и насекомых, возможных механических переносчиков инфекции (клещи, москиты, комары, навозные мухи и др.).
Источник: http://fzoz.ru/bolezni/limfotsitarnyi-khoriomeningit


