Ожог прямой кишки
Ожог прямой кишки после лучевой терапии — Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
: 8 сентября 2015 в 17:14
Лучевой проктит является хронической формой воспалительного процесса слизистой прямого кишечника. Развитие заболевания происходит в качестве побочной болезни в процессе лечения злокачественной опухоли при помощи лучевой терапии в области органов малого таза.
Основными симптомами лучевого проктита являются:
- Возникновение общей слабости.
- Повышение температурного режима тела.
- Зуд и жжение в заднем проходе.
- Выделение слизистых и кровяных сгустков из анального отверстия.
- Возможно кровотечение.
Если возникают первые симптомы радиационного проктита, в особенности после лучевой терапии, то не стоит откладывать поход к специалисту-проктологу.
Медикаментозное лечение лучевого проктита
На сегодняшний день лечение радиационного типа заболевания прямой кишки является весьма сложной задачей. Преимущественно, чтобы устранить симптомы и неприятные ощущения при постлучевом проктите больному будет назначен комплекс мер, состоящий из:
- Лечебного режима.
- Проведения гигиенических мер.
- Медикаментозных препаратов.
Проведение всех процедур возможно в домашних условиях, однако, если лучевой проктит имеет тяжелую форму, то целесообразным решением будет проведение лечения в стационаре.
Первоначально, чтобы успешно избавиться от симптомов постлучевого проктита, больной должен соблюдать правильный режим питания, при полном исключении любой острой, соленой, кислой и растительной пищи, а также алкоголя, соков и различных сладостей. Не менее важным является и соблюдение питьевого режима. Рекомендуется употребление при радиационном типе заболевания нежирных супов, протертого мяса и кисломолочной продукции.
Антибактериальная терапия при лучевом проктите проводится только после того, как определен показатель чувствительности патогенного состояния кишечной микрофлоры к антибиотикам. Для этого назначается обследование посева каловой массы. Продолжительность приёма и дозировка препаратов должны определяться только специалистом.
Под гигиеническими мерами понимают постановку клизм, раствор для которых состоит из ромашкового отвара или колларголового раствора. После снятия симптомов острого воспаления и кровотечения при лучевом проктите, разрешается применение сидячих ванн с марганцовым раствором, теплого душа на область промежности и масляных микроклизм.Также разрешается проведение кишечных промываний при помощи добавления раствора серебра или щелочных минеральных вод.
Такого рода процедуры помогают активизировать кишечную моторику и удалить слизистые и гнойные излишки со стенок полости прямой кишки.
Стоит помнить, что применение нетрадиционных методик возможно только после согласования с врачом и при стойкой ремиссии радиационного проктита.
Проведение оперативного вмешательства при лучевом проктите возможно только тогда, когда начали проявляться осложнения, то есть началось образование рубцовых кишечных сужений.
Лечение постлучевого проктита народными средствами
На сегодняшний день, помимо медикаментов, большой эффективностью обладают народные средства. Однако прежде чем начать осуществлять их прием, стоит пройти консультацию у специалиста. Основные народные рецепты:
- Донник. Для снятия болезненных ощущений при лучевом проктите, уменьшения опухолей, восстановления кровяной формулы и остановки кровотечения данное растение подойдет как нельзя кстати. Донник принимается в виде теплой жидкости внутрь. Для этого одна ложка травы заливается 500 мл вскипяченной воды и оставляется для настаивания на протяжении получаса. Выпивать нужно вместо чая на протяжении всего дня.
- Облепиха. После проведения лечения злокачественных новообразований, рекомендуется прием всех частей данного растения. Облепиховые плоды и масло используется в процессе приготовления пищи. Кроме того, масло разрешается наносить на область поврежденной поверхности анального отверстия, а также в виде микроклизм.
Наряду с этим не стоит забывать о том, что использование при лучевом проктите трав не должно отменять прием медикаментозных средств.
В любом случае, если начали проявляться острые болезненные ощущения, не стоит оставлять поход к специалисту на потом.
Если соблюсти условие своевременного проведения процедур и выполнения всех рекомендаций врачей, лучевой проктит можно вылечить достаточно быстро и без последствий.
Как правильно использовать свечи Метилурацил при панкреатите?
Метилурацил — действенный препарат, широко применяемый для терапии дерматологических, гинекологических, проктологических и гастроэнтерологических заболеваний. Существует несколько лекарственных форм медикамента, но лучшим вариантом для лечения считаются свечи, т.к. они действуют локально и имеют минимальное количество побочных эффектов.
- 1От чего помогает
- При панкреатите
- В гинекологии
- В проктологии
- 2Состав и фармакологическое действие
- 3Как применять свечи Метилурацил
- 4Особые указания
- Можно ли продолжать лечение в критические дни
- Беременность и лактация
- Детский возраст
- Пожилой возраст
- 5Побочные действия свечей Метилурацил
- 6Противопоказания к применению свечей Метилурацил
- 7Взаимодействие с другими препаратами
- 8Совместимость с алкоголем
- 9Передозировка
- 10Условия отпуска из аптек
- Сколько стоят
- 11Условия хранения
- Срок годности
- 12Производитель
- 13Чем можно заменить свечи Метилурацил
- 14Отзывы врачей и пациентов
1От чего помогает
Препарат назначается при болезнях поджелудочной железы, переломах, ожогах. Суппозитории купируют воспалительный процесс в органах ЖКТ.
Кроме того, лекарство можно применять при:
- септической ангине;
- гепатите;
- цистите;
- пониженном уровне лейкоцитов в крови;
- долго незаживающих ранах;
- колите;
- язвенном поражении желудка;
- анемии;
- лучевой болезни;
- отравлении бензолом;
- простатите.
Свечи Метилурацил — эффективное средство для лечения воспаления поджелудочной железы. Способствуют ускорению процесса восстановления слизистых оболочек.
В гинекологии
В гинекологии ректальные суппозитории могут использоваться для введения интравагинально. Гинекологи назначают лекарство для лечения:
- эрозии шейки матки;
- цервицита;
- повреждений шейки матки и влагалища после родов;
- вульвита;
- кольпита;
- воспаления придатков (аднексита).
В проктологии
Согласно инструкции по применению, лекарственное средство можно применять при:
- геморрое;
- проктите;
- проктосигмоидите;
- трещинах в прямой кишке;
- повреждениях слизистой прямой кишки после оперативного вмешательства.
2Состав и фармакологическое действие
1 суппозиторий содержит 500 мг метилурацила (действующее вещество). Основа свечи — витепсол (2,3 г). Препарат оказывает гемопоэтическое, лейкопоэтическое, иммуностимулирующее, противовоспалительное действие.
После введения суппозитория его активный компонент начинает воздействовать местно. Активизирует обмен веществ в поврежденных тканях и возобновляет белковый обмен в клетках, в результате чего они быстрее регенерируются.
Частично действующее вещество проникает в кровь, ускоряет процесс образования эритроцитов и лейкоцитов.
3Как применять свечи Метилурацил
Лекарство может вводиться ректально и вагинально. Для взрослых доза варьируется от 1 до 8 свечи в день. В некоторых случаях могут применяться по 2 шт. за 1 раз. Детям старше 8 лет рекомендуется вводить по 1 суппозиторию в день. Длительность лечебного курса определяется врачом. Часто — до 10-14 суток. При панкреатите назначается 4 суппозитория ежедневно в течение 3-4 недель.
Правила выполнения процедуры:
- Перед ректальным введением рекомендуется сделать очистительную клизму. После дефекации сначала требуется промыть задний проход водой и только после этого вводить медикамент.
- При вагинальном применении препарата женщине необходимо провести спринцевание с содой или ромашковым отваром. Свеча должна вводиться в горизонтальном положении тела. После завершения манипуляции следует полежать около 30-40 минут. За этот промежуток времени препарат впитается в стенки влагалища. В противном случае лекарство быстро вытечет, и эффекта от такого лечения не будет.
4Особые указания
В процессе лечения может наблюдаться головокружение, поэтому в этот период нужно воздержаться от управления автотранспортом и выполнения работ, которые требуют повышенной концентрации внимания. При интравагинальном применении лекарства следует отказаться от секса на весь период терапии.
Можно ли продолжать лечение в критические дни
Во время месячных нужно прекратить пользоваться свечами, которые назначены для вагинального введения, потому что вместе с кровянистыми выделениями происходит вымывание препарата. Продолжить лечебный курс можно будет после окончания менструации.
Если препарат используется ректально, то применение препарата можно не прекращать.
Беременность и лактация
При необходимости средство можно использовать во время вынашивания ребенка и лактации. Благодаря витепсолу активный компонент практически не проникает в кровь и обеспечивает только местное воздействие.
Некоторые врачи рекомендуют метилурациловые суппозитории для смягчения и улучшения эластичности стенок перед родами. Такие действия помогают исключить риск возникновения разрывов во время родоразрешения.
После родов лекарство ускоряет процесс заживления микротравм и регенерации слизистой оболочки влагалища.
Детский возраст
Запрещено использовать свечи детям, которым не исполнилось 8 лет.
Пожилой возраст
В пожилом возрасте применение препарата разрешено.
5Побочные действия свечей Метилурацил
Побочные проявления бывают редко.
К ним относятся:
- головокружение;
- сыпь;
- сильное жжение и зуд.
6Противопоказания к применению свечей Метилурацил
Противопоказано использовать средство при:
- гиперчувствительности к метилурацилу;
- онкологических болезнях;
- поражениях костного мозга;
- лимфогранулематозе.
7Взаимодействие с другими препаратами
Препарат способствует усилению действия Цистамина при лучевой терапии.
8Совместимость с алкоголем
Употреблять алкоголь в период лечения запрещено.
9Передозировка
Случаи передозировки у пациентов не наблюдались.
10Условия отпуска из аптек
Реализуется из аптек по рецепту.
Сколько стоят
Средняя стоимость в России составляет 70 рублей за 10 свечей по 500 мг.
11Условия хранения
Хранить медикамент нужно при температурном режиме до + 25°С. Беречь от детей.
Срок годности
24 месяца с даты изготовления.
13Чем можно заменить свечи Метилурацил
Список аналогов:
- Метуракол;
- Колортек;
- Галавит;
- Уро-Ваксом;
- Изофон.
14Отзывы врачей и пациентов
Александр Сергеевич, 52 года, гастроэнтеролог
Суппозитории с метилурацилом — действенный препарат, улучшающий обмен веществ, стимулирующий рост тканей и метаболические процессы. Назначаю его пациентам для терапии воспалительных процессов, протекающих в органах ЖКТ.
Григорий, 38 лет, Волгоград
Врач назначил эти свечи для лечения простатита. Спустя 9 суток ректального введения состояние улучшилось, а через 2 месяца все неприятные симптомы полностью исчезли. Все обошлось без операции.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Елена, 49 лет, Пермь
Доктор выписал данное лекарство в качестве дополнительного лечения хронического панкреатита. Медикамент начинает действовать через 2 суток приема. Спустя 7 дней почувствовала, что могу обходиться без ферментных медикаментов. Данные свечи действенны, и цена их невысока.Кристина, 33 года, Казань
Гинеколог назначила метилурациловые свечи после прижигания эрозии. По прошествии 10 дней введения пришла на осмотр к врачу. Она осталась довольна результатом.
Источник: http://bez-gastrita.ru/pankreatit/ozhog-pryamoj-kishki-posle-luchevoj-terapii/
Ожог прямой кишки лечение — Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Современный образ жизни и сидячая работа влияют на распространение геморроя – болезни века. Раньше патология проявлялась у старшей возрастной группы (от 45 лет). Сегодня такой диагноз ставят молодым людям.
«Королевская» болезнь
Геморрой – распространённое в проктологии заболевание сосудов (Сосуды (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда (день недели между вторником и четвергом)) — трубчатый орган у животных и растений, по которому движется жидкая среда) (Сосуды (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда) — трубчатый орган у животных и растений, по которому движется жидкая среда). Проявляется расширением, воспалением вен прямой кишки, вызывающим геморроидальные узлы (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения). Геморрой выглядит как шишка – скопление воспалённых сосудов и капилляров. Внутри геморроя застаивается венозная кровь.
Выделяют два вида этого заболевания:
- внешний (наружный) – вызывает расширение вен на наружной части анального отверстия;
- внутренний.
Внутренний геморрой характеризуется варикозным расширением венозных сосудов в глубине анального прохода в месте, где он становится частью прямой кишки, которое невозможно заметить визуально. В этом таится опасность. Такие узлы безболезненны, но игнорирование симптомов приводит к серьёзным осложнениям.
Меры профилактики:
- Нормализация пищеварительной деятельности (если появились запор или диарея), регулярное опорожнение кишечника.
- Снижение содержания в рационе доли солёной и острой пищи, спиртного.
- Гигиенические процедуры после каждой дефекации.
- Употребление достаточного количества воды и послабляющих продуктов (фруктов и овощей).
- Ликвидация лишних килограммов.
- Увеличение физической активности.
- Отказ от тугих поясов.
- Правильный подбор силовой нагрузки при занятиях спортом.
Врачами разработан специализированный комплекс упражнений для укрепления мышц живота и улучшения кровообращения в органах малого таза:
- Сидя или стоя с усилием сжимать сфинктеры заднего прохода.
- Поднимать до максимальной точки таз, лёжа на полу, опираясь на ступни и спину.
- Поднимать и разводить ноги, находясь в положении лёжа на полу.
- Лёжа на спине выполнять «ножницы» и «велосипед», прижимать согнутые в коленях ноги к животу.
Регулярное питание правильными продуктами – способ профилактики геморроя. Достаточное употребление в пищу растительной клетчатки уменьшит склонность к запорам, адсорбируя воду и увеличивая массу кала.
Первые признаки и симптомы
Болезнь на начальной стадии легко распознать по небольшим выделениям крови после дефекации, которые заметны на туалетной бумаге, и дискомфорту в заднем проходе при сидении на твёрдых поверхностях.
Симптомы внутреннего геморроя:
- Заболевание приводит к раздражению слизистой и кожи, эрозии стенок сосудов (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда). Появляется чувство зуда и жжения.
- Болевой синдром. Тупые боли постоянного характера связаны с хроническим течением болезни. Болевые ощущения после дефекации встречаются при остром тромбозе.
- Кровотечение из анального отверстия или наличие крови (жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур) (жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур) (жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур) в кале. В результате застоя крови в геморроидальных узлах (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения) стенки растягиваются, что приводит к образованию микротрещин и разрывов. Испражнение вызывает кровотечение и железодефицитную анемию.
- Набухание узлов (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения) вызывает ощущение тяжести при ходьбе.
- Воспаление геморроидальных шишек вызывает их уплотнение и болезненность на ощупь.
- Выпадение узлов. Шишки прикреплены изнутри соединительной тканью к внутренней поверхности прямой кишки. Постепенно они смещаются в сторону анального отверстия и выпадают. Процесс ускоряет продолжительное сидение на унитазе и сильное натуживание при справлении нужды.
- Наступление острого течения болезни (ущемления узла (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения)) вызывает боль во время ходьбы и дефекации, а также чувство распирания заднего прохода в положении сидя.
Геморроидальная болезнь протекает с эпизодами хронического обострения при глубоком тромбозе. Со временем периоды между обострениями становятся короче, а признаки острой стадии – интенсивнее. При ремиссии у человека ничего не болит, он чувствует себя здоровым, но это ошибочное ощущение.
Признаки внутреннего геморроя специфичны, сопутствуют другим заболеваниям (раковым). Если неясно выраженный дискомфорт в заднем проходе не выглядит опасным, лучше не тянуть с визитом к врачу!
Фундамент заболевания
Без причины болезнь не возникает. Выделяют две основы для геморроя («течение»); мед):
- механический характер;
- сосудистый характер.
Первая группа факторов связана с внешним воздействием и с увеличением размера геморроидальных узлов. Мышца, которая удерживает шишки внутри, медленно растягивается – при внутреннем геморрое («течение»); мед) узел (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения), изначально скрытый внутри, выпадает.
Вторая группа причин характеризуется нарушением кровообращения в венах и оттока из них крови. Происходит застой крови (жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур) и растяжение стенок сосудов.
Если говорить о непосредственных причинах заболевания, оно настигает генетически предрасположенных к нему. Нарушения в работе кровеносной системы наследуются от родителей.
Чрезмерные силовые нагрузки вызывают повышение давления в сосудах кишечника и органах малого таза. Сосуды со временем увеличиваются, стенки истончаются и теряют эластичность. Поэтому любителям тяжёлой атлетики важно разумно подбирать нагрузку и увеличивать её постепенно.
Сидячая работа и малоподвижный образ жизни провоцирует застой крови (жидкая подвижная соединительная ткань внутренней среды (день недели между вторником и четвергом) организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур) в сосудах и образование тромбов, сгустков крови. Нарушается циркуляция крови и проявляется геморрой.
Неправильное питание ведёт к задержке в кишечнике плотных каловых масс, которые давят на стенки прямой кишки и травмируют сосуды.
Дефекация во время запора способна вызвать нарушение целостности слизистой оболочки и появление воспалительных процессов, а натуживание увеличивает давление в сосудах (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда) прямой кишки, что ведёт к износу. Употребление острой пищи приводит к раздражению внутренних стенок кишечника.
Отдельной причиной считают беременность и роды. Причина – фундаментальные физиологические изменения в организме женщины.Увеличивается объем крови (жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур), при этом сосуды испытывают повышенную нагрузку.
Усиливается интенсивность кровоснабжения органов малого таза, а уменьшающаяся физическая нагрузка провоцирует застой крови (жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур). Растущая матка давит на сосуды. В процессе родов риск повреждения сосудов (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда) велик, а потуги увеличивают его до максимума.
Диагностические мероприятия
Диагностика геморроя («течение»); мед) проводится в клинических условиях и включает осмотр и исследование анального канала с помощью пальца.
Если у пациента ничего не болит и дефекация происходит без крови – болезнь не в острой стадии. Применяют колоноскопию или ректороманоскопию – эндоскопические методы обследования, подразумевающие осмотр внутренней поверхности кишечника внутри прямой, сигмовидной и толстой кишки с помощью эндоскопа или ректоманоскопа путём введения их в задний проход.
Больных осматривают в положении стоя, в наклоне, коленно-локтевом положении либо на гинекологическом кресле с прижатыми к животу ногами. Допускается осмотр на левом или правом боку, если пациент в тяжёлом состоянии. Врач определяет стадию заболевания, размер и расположение узлов, факт выпадения либо защемления, силу кровоточивости.
Выделяют следующие стадии геморроя («течение»); мед):
- Первая, которую определяют кровотечения из заднего прохода и лёгкий дискомфорт.
- Вторая сопровождается выпадением геморроидальных узлов и их самостоятельным вправлением.
- Третья характеризуется учащённым выпадением узлов (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения) и необходимостью вправления их вручную.
- При четвертой узлы выпадают постоянно вместе со слизистой прямой кишки, при этом вправить их обратно не получается.
По итогам диагностического обследования хирург (или проктолог) назначает лечение.
Борьба с болезнью
Если врач поставил неприятный диагноз, становится интересно – как лечить внутренний геморрой. Выбор терапии зависит от вида и степени запущенности заболевания. Следуйте назначениям врача и выбранной линии лечения.
Медикаментозное лечение
Медики советуют начать действия по борьбе с заболеванием незамедлительно, поскольку без операции вылечить запущенную форму болезни не представляется возможным.
На раннем этапе заболевание лечат с помощью медикаментов с противовоспалительным, кровоостанавливающим, обезболивающим эффектом и направленными на улучшение кровотока (оттока крови из вен). Больному назначают средства для улучшения пищеварения и избавления от запоров, повышающие тонус сосудов и облегчающие симптомы. Применяют препараты местного действия – мази, ректальные свечи.
Народные средства
На начальных стадиях лечить геморрой можно народными средствами (в комплексе с медикаментозным лечением и после консультации с врачом):
- специальный сбор трав, который заваривают и принимают внутрь курсом;
- лечение отваром тысячелистника;
- использование свечей из сырого картофеля;
- местное применение мёда и прополиса;
- гирудотерапия.
Оперативное вмешательство
Если геморрой запущен, придётся прибегнуть к хирургическим методам лечения малоинвазивного характера (минимизируют вмешательство в организм и подразумевают применение эндоскопических инструментов). Хирургическое лечение внутреннего геморроя («течение»); мед) («течение»); мед) проводится рядом способов:
- Воздействие на проблемные зоны повышенной температурой – вызывается ожог, который приводит к отмиранию узла.
- В шишку с помощью инъекции вводят специальный состав, приводящий к её атрофии.
- Использование латексных колец, блокирующих кровоток в узле (метод для соединения и защиты линейного материала, например, верёвки, при помощи связывания и переплетения).
- Перевязывание сосудов, питающих узел.
- Использование переменного тока для денатурации узла.
- Применение лазера для устранения узлов – безболезненный метод.
Выявить и обезвредить
Предупредить болезнь проще, чем вылечить. Если вы в группе риска, примите комплекс мер профилактического характера для недопущения развития заболевания. Профилактика опоздала и уже ощущается дискомфорт, болит или зудит в области заднего прохода – не тяните с визитом к врачу, несмотря на деликатность проблемы.
В домашних условиях избавиться от геморроя невозможно. Важна диагностика и лечение, в противном случае у больного велик шанс дождаться серьёзных осложнений, игнорируя тревожные проявления.
- Незаменимые аминокислоты для человека, в каких продуктах их найти
- Кремлёвская диета: основные правила, меню на каждый день
- В каких продуктах содержится железо: сравнительная таблица
- Чем лечить желудок и кишечник: причины и симптомы патологий ЖКТ
- Имодиум — показания и противопоказания
- Саша ⇒ Диета для выведения жидкости из организма: показания, противопоказания и рекомендуемые продукты
- Вика ⇒ Свечи облепиховые: инструкция. Особенности применения
- Даниил ⇒ Питание при хроническом панкреатите: почему нужна диета
- Г.Р. Бугрова ⇒ Что есть, когда болит желудок: запрещенные и разрешенные продукты питания
- Люда ⇒ Запор после кесарева сечения, что это за состояние, симптомы, диагностика, разрешенные медикаменты и диета
Вверх
×
Источник: http://dieta.bezgastritov.ru/zapor/ozhog-pryamoj-kishki-lechenie/
Лечение ожогов после лучевой терапии прямой кишки
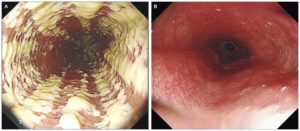
Одним из серьезных последствий Лучевой терапии является ожог в месте облучения. Предупредить такой ожог с помощью профилактики практически невозможно. У меня ожог появился в самом конце курса облучения. Цвет кожи поменялся на красный, а со временем кожа стала коричневой, начала облезать, как бывает после загара на солнце.
На страницах « Рак не приговор !» я рассказываю Вам о своем опыте прохождения лечения онкологического заболевания. Поэтому, что касается медицинской части, не стоит воспринимать публикации этого раздела как руководство к действию. Обязательно консультируйтесь со своим врачом.
В этой статье я постаралась собрать все способы лечения ожога После лучевой терапии. Нужно помнить, что каждый случай индивидуален. Все зависит от Вашего типа кожи, интенсивности облучения, которое Вы получаете.
Если Ваша кожа очень восприимчива к солнечным лучам, и Вы все время обгораете на солнце , то, скорее всего, ожога во время лучевой терапии Вам не избежать.
Но не огорчайтесь, со временем ожог пройдет, и кожа будет почти такой, как прежде.
Как справиться с ожогом после лучевой терапии?
- Вы можете смазывать кожу мазями против ожогов: Бепантен, Актовегин, крем Солярис (дорогой по сравнению с другими). Самое главное правило: Смазывать кожу нужно вечером, а не до и после сеанса; Смазывать кожу облепиховым и оливковым маслом в отношении 1 к 3; Бальзам Шостаковского (винилин) — наружно, наносить на поверхность облучения; Мазь Алоэ линимент — уменьшает зуд, жжение, способствует быстрому заживлению ожога; Алое Вера: крем и питьевой гель; При сильных реакциях Тезан.
Еще раз хочу подчеркнуть, что применение любых мазей только после согласования с врачом. Просто задайте вопрос: я собираюсь мазать ожог такой-то мазью. Это пойдет мне на пользу и не навредит?
Наберитесь сил и терпения. Как правило, со временем ожог проходит, и кожа восстанавливается. Но если у Вас нет улучшения, и ожог не проходит в течении длительного времени (три месяца после радиотерапии), то имеет место Лучевое повреждение, которое нужно обязательно лечить. Обратитесь в учреждение, специализирующееся на лечении лучевых повреждений.
Лучевая терапия рака прямой кишки проводится согласно стандартам комплексного лечения — при чувствительности ракового клона к излучению.
К сожалению, После лучевой терапии рака прямой кишки развивается та или иная степень лучевой болезни. Лучевая болезнь проявляется в зависимости от лучевой нагрузки.
Клетки здоровых тканей наравне с онкологическими поражаются ионизирующей радиацией. Ионизирующая радиация способна накапливаться в теле. Так, с лучевой болезнью сталкиваются практически все онкологические пациенты после курса лучевой терапии.
Ранние и поздние проявления лучевой болезни – тошнота, боль, отек, рвота, температура, интоксикация, цистит, рак после лучевой терапии – обусловлены разрушающим действием на активные молодые клетки организма ионизирующего излучения. Поражаются в разной степени клетки эпителия желудочно-кишечного тракта, костного мозга, иммунной системы, нервной ткани, половых органов.
Лучевая болезнь многостадийна, каждый последующий этап заболевания характеризуется нарастанием симптомов и ухудшением состояния больного. Если на первой стадии лучевой болезни пациента беспокоят общая слабость и диспепсические явления, то дальнейшее развитие заболевания приводит к выраженному ослаблению организма и угнетению функций костного мозга, иммунитета, нейроэндокринной регуляции.
Восстановление после лучевой терапии прямой кишки
Включите фитосборы в схемы профилактики и коррекции осложнений лучевой болезни. Это позволит облегчить страдания и улучшить результат лечения (предупреждение кровотечений, иммунодефицита, сердечно-сосудистых и обменных нарушений).
Индивидуальные схемы фитооздоровления с применением растений с антирадиационным, защитным эффектом позволяют ослабленному организму компенсировать нарушение функций.
При сопроводительном фитооздоровлении часть симптомов лучевой болезни, такие как, температура, слабость, лучевые ожоги, диспепсия, отек, боль после облучения, общая интоксикация будут минимальными.
Комплексный подход к восстановлению после лучевой терапии рака прямой кишки значимо повышает шансы на успех общей терапии.Кроме фитооздоровления для комплексного озоровления полезно использовать методы — рациональное питание при онкологии и психотерапию.
Источники:
Http://www. rakneprigovor. ru/ozhogi-posle-luchevoj-terapii
Http://www. opencentre. ru/vosstanovlenie-posle-luchevoj-terapii-pryamoj-kishki/
Закладка Постоянная ссылка.
Источник: http://rakprotiv.ru/lechenie-ozhogov-posle-luchevoj-terapii-pryamoj-kishki/
Повреждения толстой кишки
Повреждения толстой кишки могут быть следствием тупой и острой травмы, а также воздействия химически активных веществ.
Разрыв прямой и ободочной кишки может возникнуть от внезапного повышения внутрикишечного давления, при промывании кишечника, клизме, неосторожном использовании технических средств и т. п. Наиболее часто ранения толстой кишки наблюдаются в военное время.
В основном, это огнестрельные ранения (пулевые и осколочные), а также травмы, полученные при сдавливании брюшной полости, при падениях с высоты или сильных ударах под воздействием взрывной волны.
В мирное время повреждения толстой кишки происходят чаще всего в результате тупой травмы при автомобильных авариях, некоторых медицинских манипуляциях (клизма, эндоскопия), операциях на соседних органах или при эндоскопической полипэктомии. Описаны разрывы прямой кишки при половом сношении или мастурбации.
Химический ожог прямой и ободочной кишки происходит, как правило, в результате введения в прямую кишку по ошибке медперсонала или самого больного при клизме вместо воды какого-либо химически активного вещества (нашатырный спирт, сулема, формалин и т. д.).
Повреждения толстой кишки могут быть как вне-, так и внутрибрюшинные. Важным обстоятельством является наличие или отсутствие при этом повреждения анального жома.
Кроме непосредственного ранения стенки толстой кишки возможен частичный разрыв или травма ее брыжейки без прямого воздействия на стенку кишки.
Как и любая травма, повреждения толстой кишки могут быть открытыми и закрытыми, единичными и множественными, комбинированными и сочетанными.
Характерным для всех видов повреждений толстой кишки является быстрое развитие воспалительных осложнений. При проникающем ранении это перитонит, при внебрюшинном — флегмона подкожной или параректальной клетчатки и промежности.
При химических ожогах толстой кишки слизистая оболочка может некротизироваться на значительном протяжении, а при переходе на другие слои стенки кишки возможно развитие флегмоны или множественных перфораций с разлитым перитонитом.
При переломах костей таза наблюдаются повреждения прямой кишки в сочетании с повреждениями соседних органов (мочевого пузыря, матки, влагалища, предстательной железы). Поэтому в такой ситуации необходимо произвести рентгенографию костей таза, а также исследовать не только прямую кишку, но и эти органы.В случаях сочетанных повреждений толстой кишки могут одновременно наблюдаться разрыв и ранение тонкой кишки, печени, желудка, почек, селезенки, гематомы забрюшинной клетчатки. При комбинированных травмах сочетанные или изолированные повреждения толстой кишки происходят на фоне повреждения диафрагмы, органов грудной клетки.
Повреждения прямой кишки инородными телами обычно наблюдаются в детском возрасте, однако имеют место и среди взрослых. Неотложные ситуации возникают тогда, когда требуется быстрое удаление инородного тела с ликвидацией развившихся осложнений.
Инородные тела могут попасть в прямую кишку при травме, внедриться в просвет кишки при медицинских манипуляциях, образоваться в кишке (каловые камни) при нарушении эвакуации кишечного содержимого.
Иногда инородные тела вводятся в задний проход в результате преступных или психопатических действий.
Ранения прямой кишки как острыми, так и тупыми предметами наиболее часто наблюдаются в мирное время. Чаще всего это связано с падением промежностью на торчащий твердый предмет.
Ранящий предмет может повредить стенку кишки, попадая непосредственно через задний проход или через кожу промежности. При этом больные ощущают сильную боль в области заднего прохода и промежности, может наблюдаться сильное кровотечение.
Вследствие сильной боли могут быть кратковременная потеря сознания и даже болевой шок.
Диагностика
Диагностика внутрибрюшинного повреждения толстой кишки, особенно в случае ее перфорации, основывается на изучении механизма травмы и наличия перитонеальных явлений. Рентгенологически определяется свободный газ в брюшной полости, а в поздние сроки и свободная жидкость.
В анализах крови — лейкоцитоз, сдвиг влево в формуле белой крови, иногда снижение гемоглобина. Нередко диагностика внутрибрюшинного ранения толстой кишки бывает затруднена.
Комплекс диагностических мероприятий при огнестрельных ранениях живота состоит из последовательно сменяющих друг друга этапов — общеклинические методы, первичная хирургическая обработка ран, лапароскопическое исследование.
Диагноз внебрюшинных повреждений восходящей, нисходящей и прямой кишки также представляет определенные трудности, так как внешние повреждения могут быть незначительными, а местные и общие симптомы повреждения кишки некоторое время могут четко не проявляться.Тщательный сбор анамнеза, изучение механизма травмы, внимательный осмотр больного, выявление перелома костей таза способствуют правильному установлению диагноза.
Наличие ранений в промежности и области ягодиц, особенно при поступлении из глубины ран кишечного содержимого, служит основанием для диагноза повреждения прямой кишки. Последняя повреждается и отломками костей при переломе таза.
Для более детальной диагностики внебрюшинного ранения прямой кишки обязательны пальцевое исследование и аноскопия с помощью аноскопа или ректального зеркала.
При этих исследованиях могут быть обнаружены дефекты стенки прямой кишки и наличие крови в ее просвете.
Дифференциальный диагноз внутрибрюшинных ранений и разрывов следует проводить с непроникающими в кишку повреждениями поясничной области, промежности и забрюшинными гематомами.
Некоторые затруднения возможны в распознавании сочетанных и изолированных повреждений мочеполовых органов.
Ручное исследование через влагалище у женщин и специальные урологические исследования (уретро- и цистография) нередко помогают установить правильный диагноз.
Лечение
Лечение всегда хирургическое. Повреждения толстой кишки и операции по поводу этих травм представляют большой риск для жизни больного. Поэтому необходимо комплексное лечение, начиная с предоперационной подготовки, направленной на профилактику и терапию септического и геморрагического шока, включая последующую трансфузионную, антибактериальную и стимулирующую терапию.
Объем операции определяется характером повреждения кишки и общим состоянием больного.
При открытом повреждении необходима первичная хирургическая обработка раны с последующим решением вопроса о способе обработки раны или другого повреждения кишки.
Дефекты в стенке кишки ушивают лишь при колотых и резаных ранах в ранние сроки после травмы при отсутствии перитонита и гнойного воспаления по ходу кожной раны. Все это выполняют под прикрытием колостомы.При внутрибрюшинных повреждениях чаще всего выводят наружу или резецируют поврежденный участок кишки без наложения анастомоза, формируется колостома или коло- и илеостома, когда удаляют поврежденную правую половину ободочной кишки. Непрерывность толстой кишки восстанавливают через 2—4 мес. после стихания воспалительного процеса.
Нередко повреждение толстой кишки сочетается с повреждением других органов брюшной полости (почек, печени, селезенки, желудка). Ранения толстой кишки могут сочетаться с повреждением грудной клетки.
Поэтому оперативное вмешательство должно прежде всего обеспечивать хороший доступ к поврежденному органу, достаточный и полный обзор брюшной полости с учетом причин, осложняющих доступ к некоторым отделам толстой кишки.
Всем этим требованиям отвечает срединная лапаротомия, которую наиболее часто применяют при огнестрельных ранениях толстой кишки.
При ревизии брюшной полости особое внимание должно быть обращено на повреждение других органов, на источники кровотечения и на экстраперитонеальные отделы толстой кишки, чтобы не остались незамеченными гематомы и другие повреждения.
Резекция кишки производится при обширных ранах, частичных или полных разрывах кишечной петли с повреждением сосудов брыжейки. Эта операция производится, в основном, при повреждении поперечной, нисходящей и сигмовидной кишки.
При повреждениях правой половины толстой кишки резекция по типу гемиколэктомии производилась достаточно редко — расширенная операция очень тяжело переносилась ранеными. Однако последние сообщения, основанные на опыте лечения раненых в Афганистане и Чечне, свидетельствуют о достаточно частом применении этого вмешательства с вполне удовлетворительными результатами.
При внебрюшинных повреждениях прямой кишки тщательно санируют рану и послойно ушивают ее со стороны просвета. Если при этом поврежден наружный сфинктер и имеется обширная рана промежности, то необходимо наложить разгрузочную колостому, санировать рану и дистальный участок кишки, дренировать их с расчетом на применение отсроченного шва.Также двухэтапно лечат забрюшинные повреждения ободочной кишки: сначала отключают поврежденную часть наложением раздельной колостомы или илеостомы, а после заживления поврежденной кишки или формирования свища производят восстановительные операции. В ряде случаев вопрос о наложении колостомы или илеостомы является дискутабельным. Некоторые хирурги считают возможным обходиться без отключения кишки при небольших единичных повреждениях как ободочной, так и прямой кишки.
Абсолютными показаниями к отключению кишки являются:
- различные виды внутрибрюшинного проникающего повреждения стенки прямой кишки;
- различные виды внебрюшинного проникающего повреждения стенки прямой кишки выше уровня леватора.
Повреждения толстой кишки 2.36/5Проало: 25
Источник: https://mcs.kiev.ua/povrezhdeniya-tolstoj-kishki


