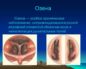
Острое воспаление верхнечелюстной пазухи
Самое частое осложнение респираторной инфекции: верхнечелюстной синусит
В период межсезонья резко возрастает количество респираторных вирусных заболеваний. Все они поражают в первую очередь верхние дыхательные пути. Наиболее частым проявлением этих заболеваний является заложенность носа. Однако за этим симптомом может скрываться грозное осложнение — верхнечелюстной синусит.
Определение понятия
Костный скелет головы человека является вместилищем центрального стратегического поста организма — головного мозга. Череп подразделяется на два основных отдела — лицевой и мозговой. Кости, составляющие первый отдел, имеют характерную анатомическую особенность, заключающуюся в наличии воздухоносных полостей.
Таких костей несколько: лобная, решетчатая, клиновидная, верхняя челюсть и височная кость, вернее её сосцевидный отросток. Все они, за исключением клиновидной и решетчатой, являются парными образованиями.
Воздухоносные полости служат для дополнительного очищения и согревания вдыхаемого воздуха, а также вносят существенную долю в процесс голосообразования и звукопроведения.
Анатомическое строение придаточных пазух носа
Верхнечелюстной синусит — медицинский термин, обозначающий воспалительный процесс, локализованный в синусе (пазухе) верхней челюсти.Синонимы заболевания: воспаление гайморовой пазухи, гайморит.
Пазуха верхней челюсти поражается наиболее часто из всех вышеперечисленных, остальные реже вовлекаются в воспалительный процесс.
Классификация
Существует несколько видов верхнечелюстного синусита.
- По течению заболевание подразделяется:
- острое, при котором процесс течёт бурно, симптомы воспаления ярко выражены;
- хроническое, при котором воспаление характеризуется вялым темпом развития и смазанной клинической картиной;
- По локализации процесса гайморит подразделяется:
- односторонний, когда процесс поражает только одну из пазух;
- двухсторонний, при котором воспалительный процесс распространяется на оба верхнечелюстных синуса;
- По морфологическому типу воспалительного процесса гайморит подразделяется:
- экссудативный, при котором доминирует картина образования большого количества отделяемого с целью скорейшего выведения инфекционного агента. Данный вид наиболее характерен для острого течения процесса и может быть серозным или гнойным;
- продуктивный, который характеризуется преимущественно реакцией на воспаление в виде скопления в очаге большого количества клеток различных видов с целью надёжно отграничить инфекционный агент от здоровых тканей. Этот вид характерен для хронического течения процесса и имеет несколько разновидностей: гиперпластический, полипозный, кистозный;
- Путь проникновения инфекции при гайморите может быть нескольких видов:
- гематогенный — инфекция проникает в пазуху посредством тока крови из первичного очага. Подобный путь характерен для поражения синуса верхней челюсти при скарлатине, дифтерии, кори;
- риногенный — инфекционный агент проникает в гайморову пазуху через отверстие, естественным образом сообщающее её с полостью носа;
- одонтогенный обусловлен переходом воспалительного процесса с близлежащих к стенке пазухи корней верхних зубов при их кариесе. Одним из подвидов является перфоративный, возникающий при удалении корней верхних зубов или пломбировке их каналов;
Двухсторонний острый экссудативный гайморит Причина одонтогенного гайморита — воспаление корней верхних зубов Полипы верхнечелюстной пазухи — один из видов продуктивного хронического верхнечелюстного синусита
Наиболее часто причиной гайморита является микробное поражение стенки пазухи. Чаще всего недуг вызывают кишечная палочка, стрептококк, золотистый стафилококк. Бактериальное воспаление, как правило, является следствием снижения местного иммунитета на фоне первичной вирусной инфекции.
Большое количество воспалительного отделяемого (экссудата) в пазухе является великолепной средой для размножения бактерий при комфортной для этого процесса температуре тела.
Постепенное утолщение слизистой оболочки верхнечелюстной пазухи и скопление экссудата в большом количестве способствуют нарушению естественного дренажа в полость носа через небольшое отверстие, тем самым усугубляя тяжесть течения процесса.
В случае длительного течения воспаление неизбежно переходит на следующий слой стенки пазухи — надкостницу — с развитием периостита. В наиболее тяжёлых случаях поражается подлежащая костная основа верхней челюсти и близлежащие анатомические образования: глазница, мозговые оболочки, головной мозг.
Стрептококк — одна из основных причин гайморита Золотистый стафилококк — возбудитель воспаления верхнечелюстной пазухи Кишечная палочка — частая причина гайморита
К предрасполагающим факторам развития заболевания относятся:
- анатомические отклонения в строении верхнечелюстной пазухи;
- искривление носовой перегородки (врождённое или как следствие травмы);
- анатомическое расположение корней верхних зубов внутри гайморовой пазухи;
- узкое дренажное отверстие, соединяющее пазуху в верхнем её отделе с полостью носа;
Клиническая картина заболевания
Течение острого и хронического воспалительного процесса в стенке гайморовой пазухи по клинической картине значительно отличается.
Клиническая картина острого воспаления верхнечелюстной пазухи
Методы диагностики
Для постановки диагноза необходимо провести следующие исследования:
- осмотр ЛОР-врача для выявления всех деталей заболевания;
- риноскопия — осмотр носовой полости при помощи специальных инструментов (в том числе с применением видеотехнологий) позволяет увидеть отделяемое в носовых ходах, покраснение слизистой оболочки, состояние дренажного отверстия, а также взять отделяемое на анализ видовой принадлежности возбудителя и его чувствительность к антибиотикам;Симптомы гайморита, выявляемые при риноскопии
- рентгенография придаточных пазух носа используется для выявления стадии воспалительного процесса, определения количества отделяемого и степени поражения костной основы верхней челюсти;Затемнение правой гайморовой пазухи на рентгеновском снимке
- компьютерная (магнитно-резонансная) томография используется для визуализации придаточных пазух, выяснения их анатомических особенностей, определения вида содержимого (экссудат, полипы, кистозные изменения);Хронический воспалительный процесс с образованием полипов в гайморовых пазухах (томографическое изображение)
- общий анализ крови позволяет подтвердить наличие в организме воспалительного процесса;
- посев экссудата на питательную среду позволяет точно установить вид возбудителя и его чувствительность к разным видам антибиотиков;
Лечение гайморита проводится под руководством ЛОР-врача. При неосложненном течении заболевания терапия осуществляется в домашних условиях. При тяжёлом распространённом воспалительном процессе может потребоваться госпитализация в профильное отделение стационара.
Основным компонентом лечения острого и хронического воспаления гайморовой пазухи является антибактериальная терапия, направленная на ликвидацию причины заболевания.
Используются следующие группы препаратов:
- пенициллины — Ампициллин, Амоксициллин, Амоксиклав, Флемоксин, Флемоклав;
- цефалоспорины — Цефтриаксон, Сульперацеф;
- макролиды — Кларитромицин, Азитромицин;
- респираторные фторхинолоны — Левофлоксацин, Моксифлоксацин;
В качестве улучшения дренажа пазухи используется обработка отверстия сосудосуживающими препаратами: Оксиметазолин, Ксилометазолин. С целью повышения местного иммунитета назначаются препараты Полиоксидоний, ИРС-19. При ярко выраженном аллергическом компоненте заболевания к лечению добавляются антигистаминные препараты: Цетрин, Зодак.
Препараты для лечения гайморита
Препарат Амоксиклав — комбинация Амоксициллина и Клавуланата Препарат Флемоклав — защищенный антибиотик пенициллинового ряда Препарат Кларитромицин обладает мощным антибактериальным эффектом Препарат Моксифлоксацин — современный антибактериальный препарат Препарат Ксилометозолин обладает сосудосуживающим действием Препарат ИРС-19 назначается для повышения местного иммунитета Препарат Зодак обладает мощным противоаллергическим действием
Физиотерапия
Важным компонентом комплексного лечения гайморита является использование физиопроцедур:
- УВЧ-терапия;
- облучение ультрафиолетом;
- лазеротерапия;
- микроволновая терапия;Физиотерапевтические процедуры — эффективный метод лечения воспалительного процесса в гайморовой пазухе
Хирургическое лечение
При лечении гайморита используются хирургические вмешательства:
- в случае необходимости дренирования пазухи используется пункция наиболее тонкой её стенки со стороны носовой полости толстой иглой с последующим промыванием дезинфицирующим раствором (Фурацилин, Хлоргексидин);
- при образовании полипов используется их удаление при помощи специальных инструментов и видеотехнологий;
- при хроническом гайморите эффективным методом лечения является радикальная операция на верхнечелюстной пазухе посредством доступа через её переднюю щёчную стенку в условиях местной или общей анестезии с последующим созданием широкого дренажного соустья с нижним носовым ходом;
- методом устранения важного фактора риска — искривления носовой перегородки — является её подслизистая резекция в условиях местной анестезии;
Хирургические методы лечения гайморита
Пункция гайморовой пазухи — эффективный способ удаления экссудата при гайморите Промывание гайморовых пазух — эффективный метод удаления экссудата Полипэктомия — удаление полипов носа с помощью специальных инструментов Эндоскопическая резекция носовой перегородки — основной метод профилактики рецидивов заболевания Схематическое изображение оперативного вмешательства при хроническом гайморите
Народные средства
В дополнение к основным мероприятиям используются народные рецепты:
- Корень цикламена. Свежее сырье измельчают на тёрке или при помощи мясорубки, полученную кашицу смешивают с раствором фурацилина в соотношении 1 к 4. Используют по две капли в каждый носовой ход дважды в день. Курс лечения 7 дней.
- Настойка календулы. Тридцать пять капель настойки и чайную ложку соли растворить в 250 миллилитрах кипячёной воды. Использовать по две капли в каждый носовой ход 2 раза в день. Продолжительность лечения 14 дней.
- Мумиё. Смешать 10 таблеток мумиё, чайную ложку глицерина и несколько чайных ложек кипячёной воды. Использовать по две капли трижды в день в течение трёх недель.
Народные средства для лечения гайморита
Корень цикламена — эффективное средство лечения гайморита Настойка календулы обладает мощным антисептическим эффектом Мумиё — эффективное средство для повышения местного иммунитета
Прогноз и осложнения
При своевременной диагностике заболевания и назначении соответствующего лечения прогноз благоприятный. Продолжительность лечения составляет от двух до трёх недель.
При гайморите возможно развитие следующих осложнений:
- воспаление глазничной клетчатки (орбитальный целлюлит);
- воспаление мозговых оболочек (менингит);
- внутримозговое локальное скопление экссудата (абсцесс);
- тромбоз кавернозного синуса;
- риногенный сепсис;
Профилактика
В качестве профилактических мероприятий используются следующие:
- своевременное исправление аномалий носовой перегородки;
- адекватное лечение респираторной инфекции;
- здоровый рацион;
- дозированные физические нагрузки;
- отказ от курения;
Верхнечелюстной синусит — заболевание, для которого характерен благоприятный прогноз при своевременно начатом лечении. Осложнения гайморита очень опасны, поскольку поражают внутричерепные структуры — оболочки, головной мозг. Недооценка тяжести заболевания может привести к хронизации воспалительного процесса и другим тяжёлым последствиям.
- Елена Тимофеева
- Распечатать
Источник: https://medvoice.ru/ostryiy-verhnechelyustnoy-sinusit/
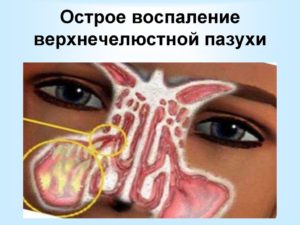
Воспаление верхнечелюстной пазухи
|
Воспаление верхнечелюстной пазухи (гайморит) — заболевание сложное и опасное. Симптомы гайморита можно очень легко перепутать с зубной и головной болью, поэтому диагностировать заболевание может только врач.
Существует две стадии болезни. Когда воспаление острое захвачены только ткани и система кровеносных сосудов. При хронической стадии болезнь захватывает уже кость гайморовой пазухи. Воспалительный процесс очень быстро развивается, если не лечить или запустить, причем воспаление может быть, как одностороннее, так и двустороннее.
Причины
В основном воспаление верхнечелюстной гайморовой пазухи — это осложнение после ринита, тесть обычного насморка. Гайморитом может заболеть как ребенок от 3 лет, так и взрослый человек. Особенно часто возникает в холодное время года.
Существует несколько причин возникновения гайморита:
- Сниженный иммунитет после болезни или как осложнение после синусита или ринита. Причем в данную категорию можно отнести беременных женщин и кормящих мам, так как именно у них в связи с беременностью снижен иммунитет.
- Искривление носовой перегородки и как следствие затрудненное дыхание. Можно так же отнести и воспаление аденоидов у детей как причину нарушения дыхания.
- Стафилококк.
- Запущенность в лечении ОРВИ и ОРЗ, насморка (ринит, синусит).
- Больные зубы могут стать причиной возникновения гайморита (пульпит или кариес).
- Аллергия.
- Хронический тонзилит и фарингит.
- Бактерии. Так как гайморит бывает бактериальный и лечится отдельной группой противомикробных препаратов, то берется проба из полости носа на выявление возбудителя. Такой вид гайморита чаще всего бывает у детей.
Заниматься самодиагностикой опасно и запускать лечение ни в коем случае нельзя, так что при первых непонятных болях в лице следует обратиться за помощью к врачу, ведь если вовремя не начать лечение, гайморит может дать серьезные осложнения.
Симптомы
Как уже говорилось, только врач может диагностировать воспаление верхнечелюстных пазух. Но существуют симптомы, по которым больной может сам определить, стоит ли обращаться к врачу.
- Головная боль в лобной доле или над бровями, нарастающая при наклоне головы вниз.
- Боль в височной доле, когда форма заболевания уже запущена, то боль возникает по всему лицу, постоянное чувство тяжести.
- Температура (не основной признак).
- Нарушение дыхания особенно к вечеру и в ночь. Заложенность носа и отек может быть и временный, и постоянный, закладывает как обе стороны пазух, так и поочередно.
- Насморк, выделения могут быть и бесцветные, и гнойные.
- Может отекать нос, переносица и щека.
- Если воспаление является следствием ОРВИ и ОРЗ, то симптомы таких заболеваний тоже могут проявиться позже при гайморите.
Лечение проколом
Лечение воспаления верхнечелюстной пазухи в зависимости от формы и обострения болезни проходит как на дому, так и в стационаре. Чтобы верно диагностировать стадию заболевания, врач направляет на рентген, где будет видно скопление гноя в пазухах.
Если гноя много и боль уже невыносимая, то без хирургического прокола и промывания не обойтись. Прокол так же выполняется и амбулаторно и в стационаре, причем при стационарном лечении прокол могут делать через день для проверки скопления гноя в пазухах. При каждом проколе обязательно происходит выход гноя из пазух и промывание антисептиком.
Лечение длится в среднем 2 недели и больше. При любой форме гайморита требуется прием антибиотиков, дозу так же рассчитывает врач.
Лечение без прокола
Помимо дренажа (прокола) лечение может проводиться и другими способами. Это и лазеротерапия и физпроцедуры.
Самой эффективной принято считать процедуру «кукушка» без прокола. Когда через нос в носовые пазухи под давлением закачивают лекарство и промывают, избавляясь от слизи и гноя. Такая процедура помогает в незапущенном состоянии. Вместе с ней так же нужен курс антибиотиков.
После первой процедуры больной ощущает облегчение. Курс рассчитан на 5 процедур в среднем. Лечение без прокола менее болезненно, поэтому многие пробуют сначала именно его.
Не стоит забывать, что на протяжении всего лечения требуется использовать сосудосуживающие капли для носа и спрей, так же совмещая их с домашним промыванием носа соленой водой или физраствором.
Реабилитация после физпроцедур и прокола не требуется, только необходимо внимательнее относится к любой простуде и ее симптомам, беречь свое здоровье и лечиться вовремя.
Одним из самых современных способов профилактики воспалений верхнечелюстных пазух и других заболеваний верхних и нижних дыхательных путей можно считать посещение соляных комнат, обогащенных огромным содержанием солей в воздухе. Соляные комнаты подходят для взрослых и детей от года.
Не болейте и будьте здоровы!!!
Источник: http://nasmork-gaimorit.ru/vospalenie-verxnechelyustnoj-pazuxi
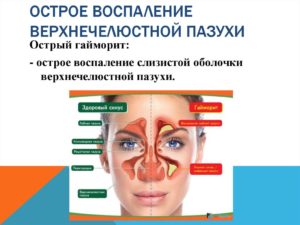
Верхнечелюстной синусит: хроническая и острая формы. Симптомы и лечение верхнечелюстного синусита
Гайморит – заболевание, при котором воспалительный процесс затрагивает слизистую оболочку носовых верхних пазух через соустья носа. В медицине недуг носит название острый верхнечелюстной синусит. Возбудителями заболевания являются бактерии, грибы и вирусы.
В результате их патогенного воздействия слизистая оболочка придаточных полостей носа воспаляется. Верхняя пазуха тесно взаимосвязана с зубным рядом челюсти, поэтому часто болезнь имеет одонтогенную форму. Нередко развивается верхнечелюстной хронический синусит, который гораздо тяжелее поддаётся лечению.
Обострение воспаления чревато серьёзными осложнениями.
Виды заболевания
Острый верхнечелюстной синусит может иметь несколько форм. Различают:
- Гипертрофическую отёчную;
- Отёчно-катаральную;
- Смешанную слизисто-гнойную;
- Гнойную;
- Одонтогенную:
- Аллергическую;
- Гематогенную.
По локализации воспаление бывает односторонним и двухсторонним. Правосторонний верхнечелюстной синусит развивается в правой пазухе носа. Левостороннее воспаление наблюдается в левой полости.
Двухсторонний процесс затрагивает несколько носовых участков с обеих сторон органа. Заложенность носа и изменения в тканях вызывают достаточно тяжёлые симптомы.
Нередко к основному недугу присоединяются вторичные инфекции дыхательных путей.
Синусит верхнечелюстных пазух может развиваться от инфекций зубов. Больному человеку требуется регулярно посещать стоматолога и лора и устранять затяжные инфекции. Именно они являются причинами не вылеченного полностью синусита. Верхнечелюстной хронический синусит приводит к образованию полипов, инфицированию дыхательных путей и аденоидов.
Острый гнойный верхнечелюстной синусит
Гипертрофическая отёчная форма характеризуется:
- Большой длительностью заболевания;
- Слизистыми выделениями – серозными и гнойными;
- Наличием кист;
- Заложенностью пазух;
- Высокой температурой.
В области верхних пазух возникает сильный болевой синдром. При гайморите часто ощущается головная боль. Во время пальпации и наклонах головы она усиливается.
Ухудшается общее самочувствие, развивается слабость мышц. Поскольку носовая полость связана со слёзными протоками, то наблюдается слезоточивость.
Острый верхнечелюстной синусит провоцирует атрофию слизистой оболочки носа, потерю обоняния, обильные гнойные выделения.
Верхнечелюстной хронический синусит
Хроническая форма заболевания может быть вызвана аллергической реакцией или гематогенными причинами. Характерными симптомами являются:
- Нейрогенное расширение сосудов;
- Отёк слизистой оболочки;
- Обильные серозные выделения;
- Головные боли;
- Заложенность носовых пазух.
Верхнечелюстной синусит развивается на фоне непрекращающегося аллергического насморка. Хроническое течение болезни может быть вызвано присутствием какой-либо инфекции в организме, постоянным раздражением слизистой оболочки, вирусами верхних дыхательных путей. Длительность хронического воспалительного процесса – от 3-х недель до нескольких месяцев.
Одонтогенный верхнечелюстной синусит
Причиной такой формы являются не вылеченные инфекции зубного ряда. Инфекция быстро распространяется в ротовой полости и носовых пазухах от больных кариозных зубов.
Нередко развивается продуктивная форма болезни – гиперпластические изменения в полостях носа. Виновниками гайморита выступают корни малых и больших зубов. Они выступают в челюстную пазуху и вызывают гнойное воспаление.
Максиллярный синусит развивается от того, что нижние стенки полостей носа очень тонкие. Через них легко проникают зубные инфекции.
Симптомы данной формы:
- Внутричелюстная боль;
- Болезненные ощущения в гайморовых пазухах;
- Заложенность верхних отделов носа;
- Серозные выделения;
- Воспаление верхнечелюстной пазухи;
- Головные боли;
- Повышенная температура.
Воспаление слизистой оболочки и заложенность пазух требует незамедлительного обращения к врачу. Если специалист диагностирует острый гнойный верхнечелюстной синусит, лечение может занять длительное время.
Иногда терапия продолжается несколько месяцев до полного прекращения симптомов. Очень важно, чтобы врач правильно определил причины возникновения гайморита.
Необходимо также устранить инфекции зубного ряда и челюсти, чтобы окончательно избавиться от болезни.
Тщательный осмотр верхнечелюстной пазухи позволит специалисту выявить наличие патологий и изменений в структуре тканей. Гайморит поражает надкостницу, нарушает вентиляционную и дренажную функции носа. Частым возбудителем заболевания является стрептококк.Микробы быстро размножаются в носовых полостях. Лечение правостороннего или левостороннего верхнечелюстного синусита необходимо доверить только квалифицированному специалисту.
Врач проведёт необходимую диагностику, выявит причины возникновения болезни и назначит эффективную терапию.
Источник: http://nasmorku-net.ru/bolezni/verxnechelyustnoj-sinusit-i-ego-formy/
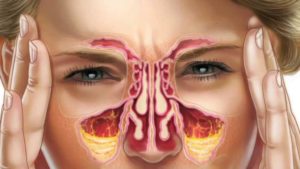
Не просто насморк: верхнечелюстной синусит
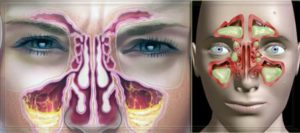
Практически все люди когда-либо сталкивались со всевозможными ЛОР-заболеваниями. Одним из самых распространённых среди них является верхнечелюстной синусит, при котором воспаляются околоносовые пазухи.
Описание заболевания
Гайморовы пазухи представляют собой особые полости, которые покрыты изнутри слизистой оболочкой. С помощью специальных соустий они соединяются с носовой полостью, и через них происходит выведение слизи наружу.
При синусите происходит воспаление внутренних черепных пазух
Верхнечелюстной синусит — это воспалительный процесс в гайморовых пазухах, при котором происходит поражение их слизистой и подслизистой оболочек, а также кости и надкостницы. Без своевременного лечения гнойные скопления могут заполнить всю пазуху целиком, что приведёт к серьёзным осложнениям.
Другое название этого заболевания — гайморит.
Классификация и причины формирования гайморита
Заболевание бывает разных видов и отличается по своему происхождению. Способствовать развитию заболевания могут всевозможные инфекции, разными путями попадающие в околоносовые пазухи.
По течению выделяют два вида гайморита:
- Острый. Развивается стремительно, симптомы прогрессируют очень быстро. Особенно часто к нему приводят всевозможные вирусные и бактериальные инфекции носоглотки, зубов и верхних дыхательных путей. Также причиной может послужить искривлённая перегородка носа.
- Хронический. В основном развивается после недолеченного острого гайморита. Самыми частыми возбудителями являются стрептококк, анаэробные бактерии и грибки. Эта форма характеризуется сужением соустья между пазухой и носовым проходом. Слизь не может полноценно выходить из синусов, происходит её застой, и формируется хронический воспалительный процесс. Длительная болезнь может привести к возникновению полипов и гиперплазии тканей.
По форме синусит может быть:
- Экссудативный. К нему относятся гнойный, серозный и катаральный гаймориты.
- Продуктивный. Бывает полипозным и пристеночно-гиперпластическим. Является осложнением хронического гайморита, при котором на слизистой начинают появляться полипы и разрастаться окружающие ткани.
По локализации воспаления гайморит бывает односторонним, при котором поражается только левая или правая пазуха (левосторонний и правосторонний), или двухсторонним.
Гайморит может быть односторонним и двусторонним
Также существует классификация в соответствии с происхождением воспалительного процесса:
- Риногенный. Формируется из-за различных инфекций, которые попадают в полость носа. Чаще всего к этому приводят такие заболевания, как ринит, скарлатина, корь, микозные поражения.
- Одонтогенный. Появляется из-за проблем с зубами. Если долго не происходило лечение кариеса, то в запущенных стадиях воспалительный процесс может перекинуться в верхнечелюстную пазуху. Чаще всего этому служат заболевания премоляров и моляров (больших и малых коренных зубов). Обычно этот вид патологии локализуется только в одной стороне черепа. Также послужить началу гайморита может неправильный уход за полостью рта, занесённая инфекция при стоматологических операциях, формирование свища после удаления зуба (перфоративный гайморит).
- Гематогенный. Развивается из-за инфекции, которая поступает в пазухи из различных органов с током крови.
- Травматический. Формируется при различных травмах черепа и операциях на нём.
- Вазомоторный. Возникает из-за разнообразных причин, которые приводят к расширению сосудов, отёкам, способствующим застою жидкости в полостях и мешающим их оттоку.
- Аллергический. Развивается как ответная реакция организма на воздействие веществ, к которым существует индивидуальная непереносимость.
Симптомы
Первым признаком гайморита является непроходящий на протяжении длительного времени насморк, который на короткий период может исчезнуть после применения некоторых сосудосуживающих препаратов. При острой форме присоединяется высокая температура, пациент себя плохо чувствует, может пропасть аппетит. Хронический вид может себя особо не проявлять до периода обострения.
Головная боль очень часто проявляется при патологии. Во время пальпации отмечаются неприятные ощущения в области лба и с обеих сторон от крыльев носа. Эти симптомы могут усиливаться при наклоне головы вперёд и при её вращении.
Так как слёзные протоки соединены с полостью носа, может произойти их сужение из-за воспалительного процесса, в результате чего у больного начинают течь слёзы сами по себе.
Основными симптомами гайморита являются головные боли и непрекращающийся насморк
Особое внимание стоит уделить выделениям из носа. На первых этапах они могут быть прозрачными, однако при формировании хронической формы гайморита становятся гнойными. Также они видны на задней стенке глотки во время осмотра у врача.
Многие пациенты отмечают частичное или полное снижение обоняния. Развивается это состояние из-за поражения слизистой оболочки носа, которая постепенно атрофируется.
Диагностика
При первых признаках гайморита стоит обращаться к оториноларингологу (ЛОРу). Не стоит самостоятельно выдумывать себе диагноз и заниматься самолечением. В первую очередь врач проведёт осмотр и опрос.
На основании клинической картины он сможет поставить предварительный диагноз.
Однако для исследования точной локализации, распространённости и выраженности процесса понадобятся дополнительные диагностические методы, такие как:
- Риноскопия. Проводится с помощью специальных приборов, которые позволяют рассмотреть слизистую оболочку, строение носовой перегородки и выявить гнойные очаги.
- Рентгенография. Является стандартным методом диагностики гайморита. На снимках черепа будут видны полости, заполненные гноем, можно будет определить распространённость воспалительного процесса. Кроме того, в пазухах будут видны своеобразные затемнения, которые указывают на поражение этой области.
- Магнитно-резонансная томография. Может использоваться для более детального изучения внутренних патологических процессов. На снимках будут видны различные нарушения в пазухах, полипы.
- Осмотр стоматолога или ортодонта. Назначается дополнительно, если существует подозрение на одонтогенный вид гайморита.
Дифференциальная диагностика проводится для исключения поражения тройничного нерва и кисты верхнечелюстных пазух.
Первым делом врач осматривает носовые пазухи пациента
Лечение
В зависимости от степени поражения и вовлечённости окружающих тканей в воспалительный процесс врач выберет подходящий метод лечения. Основными направлениями являются медикаментозная терапия и оперативное вмешательство.
Медикаментозная терапия
Существует несколько видов лекарственных средств, которые назначаются при гайморите:
- Сосудосуживающие капли. Необходимы для снятия отёчности и стимуляции оттока жидкости из полостей носа (Синуфорте, Нафазолин, Галазолин, Отривин).
- Антибиотики. Нужны для устранения инфекции, которая послужила причиной формирования заболевания. Средства подбираются индивидуально — в зависимости от типа патогенных микроорганизмов. Могут назначаться препараты из группы пенициллинов, цефалоспоринов, тетрациклинов и так далее. При острых формах выписываются антибиотики широкого спектра действия. В некоторых случаях показан приём местного средства (Биопарокса).
- Соляные растворы и антисептики. С их помощью осуществляется промывание носовой полости. Подходят для этого Аква Марис, Квикс Алоэ, Долфин, Аквамастер, Фурацилин и так далее.
- Антигистаминные препараты. Назначаются при аллергических формах гайморита (Эриус, Тавегил, Супрастинекс).
- Поливитаминные комплексы. Выписываются врачом для улучшения общего состояния организма (Алфавит, Компливит и другие).
Фотогалерея: препараты для лечения гайморита
Биопарокс — местный антибиотик, часто назначаемый врачами для лечения гайморита Отривин поможет справиться с заложенностью носа Фурацилин подходит для промывания носа Супрастинекс назначается при гайморите аллергической природы Витаминный комплекс АлфаВит поможет восполнить недостаток витаминов в организме
Физиотерапия
Очень полезным при гайморите будет проведение ингаляций. Можно воспользоваться как специальным прибором, так и дышать над кастрюлей с паром, накрывшись полотенцем. Хороший эффект оказывают отвары ромашки, шалфея, череды, эвкалипта, чистотела и подорожника.
Также широкое распространение получила процедура, которая носит название «кукушка». Пациент ложится на спину и ему вводят специальные растворы в одну ноздрю, с помощью прибора они выводятся из другой.
«Кукушка» является совершенно безболезненным и безопасным методом
Современным методом промывания является процедура с помощью Ямик-катетера. Он создаёт разницу давления и выводит из пазух гной и слизь, а затем заливает внутрь антисептический раствор.
Также для лечения гайморита могут применяться следующие физиотерапевтические процедуры:
- УВЧ-терапия. Способствует расширению капилляров, рассасыванию воспалительных процессов, ускорению местного метаболизма. Вредные вещества быстрее выводятся из организма. Процедура показана при остром и хроническом гайморите. Приблизительно необходимо 10 сеансов.
- Диадинамические токи. Отлично справляются с болезнью, так как они обладают мощным противовоспалительным действием. Также они снимают болезненные ощущения, которые особенно характерны для острой стадии. Продолжительность курса — 10–15 сеансов.
- Электрофорез. Наиболее эффективен, так как под стимуляцией током улучшается проникновение лекарственных средств в более глубокие слои поражённых тканей: они воздействуют на носовые пазухи с внешней и внутренней стороны носа. Может применяться новокаин, хлористый кальций, бром. Длительность курса — 10–20 процедур.
- Ультразвуковое воздействие. Производит своеобразный массаж, который ускоряет обмен веществ, снимает воспаление. Приблизительный курс — 10 сеансов.
- Фонофорез. Схож с предыдущим методом, но к нему добавляются различные медикаментозные средства, которые наносятся на область проекции верхнечелюстных пазух. Применяются противовоспалительные и обезболивающие лекарства. Необходимо пройти курс из 10 процедур.
- Грязелечение. Оказывает прогревающее действие и способствует усвоению полезных веществ, снятию боли и уменьшению воспаления. В марлю помещают специальную смесь, разогретую до сорока градусов, и накладывают эти лепёшки на область под глазами и на лоб.
Хирургическое лечение
Оперативное вмешательство обычно назначают при острых процессах. Сразу после процедуры пациент чувствует значительное улучшение. Проводят пункцию верхнечелюстных пазух через носовую полость.
Затем через небольшое отверстие удаляют скопившиеся гной и слизь. В некоторых случаях может понадобиться повторная операция, особенно при хронических процессах, которые плохо поддаются медикаментозной терапии.
Прокол гайморовой пазухи — эффективный метод лечения верхнечелюстного синусита
В некоторых случаях показана гайморотомия, при которой из полостей удаляются гипертрофированные ткани и полипы.
Народные средства
Перед применением любых растительных средств стоит проконсультироваться с врачом, так как даже безобидные, на первый взгляд, народные рецепты могут привести к нежелательным последствиям.
Пациент может самостоятельно изготовить капли на основе натуральных ингредиентов. Отлично подойдёт для этого сок алоэ, который необходимо выдавливать из листиков прямо перед применением. Использовать его можно 2–4 раза в день.
Сок алоэ вытягивает гной, снимает воспаление и оказывает антимикробное действие
Отлично помогает свежевыжатый свекольный сок с незасахаренным мёдом. Необходимо взять 5 ч. л. сока и 1 ч. л. мёда, тщательно перемешать до однородности и закапывать по 2 капли в каждую ноздрю четыре раза в день.
С помощью соковыжималки можно приготовить немного лукового сока и смешать его со спиртом в одинаковых пропорциях. Если слизистая носа сильно пересушена, можно добавить немного мёда. Капать нужно один раз в день перед сном по две капли.Лук является растительным антисептиком и помогает справиться с гайморитом
В аптеке можно купить специальный ромашковый сбор. Один пакетик необходимо залить кипятком и дать настояться в течение 15 минут. Полученным средством необходимо промывать носовые полости 2–3 раза в сутки.
Ромашка является очень ценным лекарственным растением, которое обладает множеством полезных свойств
Возможные последствия и осложнения
В запущенных случаях гайморит может привести к следующим осложнениям:
- отёку и флегмоне глазницы;
- нарушению мозгового кровообращения;
- обширному сепсису;
- менингиту;
- острому отиту.
Профилактические меры
Чтобы избежать появления гайморита, необходимо тщательно следить за состоянием своих зубов, проходить профилактические осмотры у стоматолога не реже одного раза в год. Также очень важно не запускать насморк и лечить его.
Необходимо заниматься своим здоровьем: следить за питанием, выполнять физические упражнения, гулять на свежем воздухе. Для укрепления иммунитета можно принимать различные витаминные комплексы и закаляться.
Гайморит — очень серьёзное заболевание, его ни в коем случае нельзя лечить самостоятельно. Запущенные стадии верхнечелюстного синусита могут привести к различным тяжёлым последствиям.
В целом, прогноз лечения благоприятный, и большинство пациентов даже не прибегает к оперативному вмешательству.
Курс лечения зависит от выраженности воспалительного процесса и может занимать от 7 дней до четырёх недель.
- Екатерина Сергеевна
- Распечатать
Источник: https://sovdok.ru/lor-zabolevaniya/ostryiy-verhnechelyustnoy-sinusit.html
Как правильно лечить верхнечелюстной синусит? Причина возникновения и симптомы
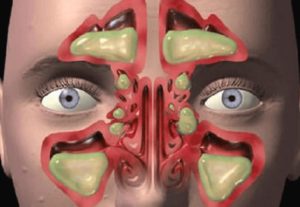
Люди, услышав незнакомое название, задаются вопросом — что это такое? Верхний синусит — это воспаление около носовых пазух. Воспалительные процессы носовых пазух бывают нескольких видов в зависимости от своей локализации.
Верхнечелюстной синусит поражает пазухи, находящиеся в центре лица, прямо под глазами. Более распространенное название заболевания — гайморит, — получено из-за медицинского названия пазух гайморовы.
Что такое синусит?
Гайморовы пазухи находятся в верхней кости челюсти, имеют общие перегородки с ротовой и носовой полостью, а так же глазной. Синусит – что это такое? Болезнь характеризуется воспалением слизистых оболочек верхнечелюстных пазух.
Заболеть могут взрослые и дети — нет определенной возрастной группы, подверженной болезни больше других. Гайморит верхнечелюстной пазухи зачастую следует за простудными заболеваниями, особенно часто возникающими в холодное время года.
Может возникать как левосторонний, так и правосторонний верхнечелюстной синусит. Это выражает в том, что может быть поражена только одна пазуха — левая либо правая соответственно названию.
Причины возникновения гайморита
Рассматривая подробнее факторы появления синусита, можно обратить внимание на закономерность: гайморит верхнечелюстной пазухи является осложнением ОРВИ. Острая респираторная вирусная инфекция широко распространена, вряд ли найдется тот, кто не болел ей.
Впрочем, гайморит может быть вызван рядом другим причин. Недостаточный уход за полостью рта либо его отсутствие может спровоцировать развитие инфекции на зубах, которая позже перейдет на носовые пазухи. В таком случае гайморит получает название одонтогенный, поскольку возникает из-за заболевания зубов.
Не редко появляется аллергический гайморит верхнечелюстной пазухи, возникающий из-за аллергической реакции. Благоприятными сезонами для развития такой разновидности синусита являются весенние месяцы. Весной всё зацветает, раздражая слизистые человека и провоцируя даже самые незначительные аллергии.
Существует множество других причин для воспаления верхнечелюстных пазух:
- ослабленная иммунная система из-за большого количества хронических болезней;
- анатомическая особенность носовой перегородки (например, искривление);
- возникновение инфекции в носовой, ротовой полостях (хронические болезни, как фарингит, ринит, аденоиды).
Острый верхнечелюстной синусит, как правило, должен быть вылечен полностью, иначе разовьется хроническая форма заболевания. Хронический верхнечелюстной синусит опасен, поскольку поддается лечению сложнее. Он характеризуется появление гнойного воспаления, спровоцированного бактериями.
Синусит что приносит организму? Он, в первую очередь, развивается в результате закупоривания входных отверстий верхнечелюстных пазух. Создавшийся запор приводит к развитию воспаления, как результат, гной скапливается внутри. При этом сильно отекает слизистая оболочка носа.
Признаки гайморита
Верхнечелюстной гайморит может протекать в двух формах, признаки которых могут значительно отличаться. Не редко случается, что острый синусит при неправильном лечении приводит к хронической форме болезни.
Впрочем, симптомом как двухстороннего верхнечелюстного синусита, так и одностороннего является притупление обоняния. Заболевший не ощущает привычных запахов, не может ровно дышать — мешают отекшие слизистые оболочки, накопления гноя.
Симптомы острой формы
Заболевание развивается на фоне первичных признаков ОРВИ, зачастую усугубляя их. Пропустить острый синусит довольно просто, ведь первое время он маскируется под простое простудное заболевание, проявляя точно такие же признаки:
- высокая температура тела;
- слабость, озноб;
- сильный насморк;
- заложенность носа.
Отличить заболевание можно при появлении сильной боли, распространяющейся на всё лицо. При гайморите болит челюсть, лобные доли, сам нос. При пальпации пазух боль усиливается, распространяется на щеки. Особенно сильны болевые ощущения в подглазничной области.
Острый правосторонний гайморит характеризуется возникновением заложенности, боли лишь с одной стороны — правой. При ощупывании боль наиболее сильна именно с этой стороны, заложенность носит постоянный характер.
Гайморит верхнечелюстной может осложниться явным отеком век, появление покраснения вокруг глазниц и пазух носа. Заболевание сопровождается невозможностью дышат, поскольку гной закупоривает дыхательные пути.Острая форма заболевания развивается в течение одного календарного месяца. Правильное лечение, меры профилактики позволяют полностью избавиться от болезни за это период.
Хроническая форма
Хронический верхнечелюстной синусит развивается без ярких симптомов, зачастую это становится причиной запущенности болезни — её попросту не выявляют вовремя. Что это означает? Лечение запаздывает, а недуг усугубляется. Характерным признаком хронического гайморита является постоянный насморк. Насморк не поддается излечению, возникая вновь и вновь.
Признаками развития хронической формы заболевания станет постоянная головная боль. Болезненные ощущения возникают в глазницах, усиливаясь при моргании и успокаиваясь лишь в положении покоя.
Опасность заболевания заключается в том, что оно распространяется на глазницы. Это провоцирует частое развитие конъюнктивита. При хронической форме гайморита особенностью является и то, что глазные веки сильно припухают после сна.
Вылечить хроническую форму гайморита можно, пусть и останется шанс повторного развития при заболевании простудой. Результат лечения полностью зависит от оперативности обнаружения, а так же от развития анатомических изменений, появившихся впоследствии длительной болезни.
Осложнения болезни
Гайморит, как и любое другое заболевание, имеет свои последствия. Широкое распространение и запущенность болезни ведет к проникновению инфекции в черепную полость. В результате этого может появиться менингит или энцефалит. Инфекция, перешедшая на глазницы, может стать причиной появления хронического воспаления глазного яблока и слизистых оболочек — офтальмит.
Появление последствий полностью зависит от заболевшего. Отказываясь от полноценного лечения или запуская течение заболевания, больной сам подвергает себя риску развития опасных заболеваний.
Диагностика и лечебная терапия
Острый челюстной синусит диагностируется при осмотре врача. Специалисту достаточно расспросить пациента и провести первичный осмотр для постановки верного диагноза. Заключительным исследование становится рентген — характерные скопление гноя видны на снимках.
Для выявления хронической формы болезни недостаточно осмотра и рентгенологического снимка. Больного часто отправляют на компьютерную томографию — скопления гноя небольшие, но достаточные, чтобы болезнь прогрессировала. При постановке диагноза врач руководствуется этим исследованием, в том числе решает: можно вылечить гайморит терапией или потребуется оперативное вмешательство.
Лечение гайморита
Курс лечения заболевания устанавливается в зависимости от тяжести протекания болезни. При соответствующей терапии, излечение займет 2-3 недели. Если больной не будет следовать рекомендациям или предпринимать все меры, то лечение может затянуться до 2-3 месяцев.
В лечебной терапии воспаления верхнечелюстной пазухи носа применяются сосудосуживающие средства. Такие препараты воздействуют на слизистую, уменьшая отечность и значительно ускоряют выведение гнойного содержимого из пазух. Если интоксикация уже произошла, то назначают антибиотики.
В том случае, если гнойное воспаление продолжает развиваться, то больному приходиться лечь в стационар либо ежедневно посещать поликлинику. Применяются различные методы лечение, например, промывание, позволяющее вымыть основную массу гноя. Иногда совершают пункции с последующим промыванием для выведения содержимого из пазух.
При терапии назначаются витаминные препараты, укрепляющие иммунную систему. Они так же оказывают общетерапевтическое воздействие, не позволяя инфекции распространяться дальше верхнечелюстной пазухи.
Хроническое воспаление верхнечелюстной пазухи вполне возможно вылечить, как и острую форму заболевания. Однако при неблагоприятном исходе потребуется специальная операция — гайморотомия. Фактически операция заключается в полном очищении носовых пазух. Восстановление после операции не займет много времени, а вот рецидива болезни больше не предвидится — излечение происходит полностью.
Как лечить синусит? Не редко для этого применяются народные способы. Для снятия заложенности носа закапывают смесь соков из мёда, алоэ и чистотела либо облепиховое масло. Головные боли облегчит принятие сока цикламена — его так же закапывают в нос. Распространен способ ингаляции — нужно подышать над кипятком, смешанным с каплями эвкалиптового масла.
Достичь полного излечения заболевания только народными средствами невозможно. Различные настойки и капли из натуральных компонентов помогут облегчить симптомы гайморита, и только. За лечебной терапией необходимо обязательно обращаться к врачу.
Гайморит развивается в результате других заболеваний, поэтому своевременного лечения основных болезней будет достаточно для профилактики возникновения.Источник: https://lechim-uxo.ru/lechenie-verxnechelyustnogo-sinusita/