Внутриматочное средство (ВМС) для контроля рождаемости
Внутриматочные средства (ВМС) для контроля рождаемости — сексуальное здоровье — 2019
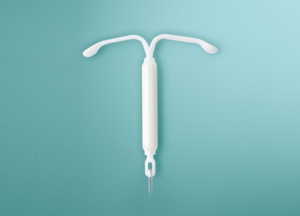
- ВМС представляет собой небольшое Т-образное устройство, которое вводится в матку женщины, чтобы предотвратить беременность.
- В США доступны два типа ВМС; 1) медьсодержащая ВМС и ВМС, которые выделяют гормоны.
- ВМС должны быть вставлены и удалены специалистом в области здравоохранения.
- Прежде чем вводить ВМС, вы будете проходить тестирование на беременность и тестирование, чтобы исключить тазовую инфекцию.
- ВМС более 99% эффективны для профилактики беременности.
- ВМС являются долгосрочными обратимыми методами контроля над рождаемостью.
- Побочные эффекты ВМС зависят от типа ВМС, который вставлен.
- Вы должны проверять каждый месяц, чтобы убедиться, что ваша ВМС все еще на месте.
- Размещение вашей ВМС можно сделать в кабинете врача.
- В зависимости от типа некоторые ВМС могут оставаться на месте на срок до 10 лет.
Внутриматочное устройство (ВМС) представляет собой небольшое Т-образное пластиковое устройство, которое помещается в матку для предотвращения беременности. Для обеспечения правильного размещения и снятия пластмассы прилагается пластмасса. ВМС — это легко обратимая форма контроля над рождаемостью, и их можно легко удалить.
Однако ВМС следует удалять только медицинским специалистом. ВМС представляет собой форму обратимой контрацепции длительного действия (LARC).
Фотографии ВМС
Внутриматочное устройство (ВМС)
Как работает ВМС?
Точный механизм противозачаточного действия ВМС неизвестен, а гормональные и медные ВМС работают по-разному. Ни один из ВМС не влияет на овуляцию или менструальный цикл (период).
Каковы типы ВМС, имеющиеся в Соединенных Штатах?
В настоящее время в Соединенных Штатах имеются 2 типа ВМС; медь (ParaGard) и гормональная (Skyla или Mirena). Примерно 2% женщин, которые используют контроль над рождаемостью в Соединенных Штатах, в настоящее время используют ВМС. Гормональные ВМС выпускают гормоны прогестерона.
Гормональные ВМС
С гормональными ВМС небольшое количество прогестина, гормона, похожего на естественный гормон-прогестерон, высвобождается в матку. Этот гормон утолщает цервикальную слизь и затрудняет проникновение спермы в шейку матки. Гормональные ВМС также замедляют рост подкладки матки, делая ее негостеприимной для оплодотворенных яиц.
Медные ВМС
С медным ВМС небольшое количество меди выделяется в матку. Медные ВМС могут препятствовать тому, чтобы сперма могла попасть в яйцо, обездвижив сперму по пути к фаллопиевым трубкам.
Как вводится ВМС?
Перед введением ВМС физическое обследование важно, чтобы убедиться, что ваши репродуктивные органы нормальны и что у вас нет заболевания, передающегося половым путем (ЗППП). Специалист в области здравоохранения спросит вас о вашем медицинском и образ жизни. ВМС не подходят для каждой женщины.
Вы должны обсудить любые вопросы, которые у вас есть с врачом о ВМС, прежде чем размещать их.
ВМС можно разместить во время посещения офиса и оставаться на месте, пока медицинский работник не удалит его.
Его можно вводить на любой стадии менструального цикла, но лучшее время — во время менструации, потому что это когда шейка матки является самой мягкой и когда женщины меньше всего беременны.Вам может быть поручено принять внебиржевой (OTC) обезболиватель за час до введения, чтобы предотвратить судороги. Судороги могут быть неудобными во время вставки. Иногда анестезию можно вводить в шейку матки до введения, чтобы уменьшить
- Для размещения ВМС используется зеркало, чтобы держать влагалище открытым.
- Инструмент используется для стабилизации шейки матки и матки, и для размещения ВМС используется трубка.
- Руки формы Т сгибаются назад в трубке, а затем открываются, когда ВМС находится в матке.
- Как только ВМС находится на месте, инструменты снимаются.
- Строка висит примерно на дюйм от шейки матки, но не зависает от влагалища.
Как только ВМС помещается, вы можете вернуться к нормальной деятельности, такой как секс, физические упражнения и плавание, как только вы будете комфортно. Тяжелая физическая активность не влияет на положение ВМС. Вы также можете использовать тампоны, как только захотите, после размещения ВМС.
Как удалить ВМС?
Вы никогда не должны пытаться удалить ВМС самостоятельно, так как это может привести к серьезному ущербу. Медицинский специалист обычно может удалить ВМС очень просто, осторожно потянув концы струны под определенным углом. Это заставляет руки ВМС сгибаться и ВМС выходить через шейку матки. Если ВМС заменяют, новый, как правило, может быть вставлен немедленно.
Редко может потребоваться расширение шейки матки, и для освобождения ВМС используется захватный инструмент. Если это происходит, используется местная анестезия. Очень редко может потребоваться гистероскопическая хирургия, где небольшой телескоп используется для удаления ВМС.
Какой доктор я вижу, хочу ли я ВМС?
Гинеколог — это тип врача, который вложил бы ВМС.
Где я могу получить ВМС?
Женщины, которые заинтересованы в использовании ВМС для контроля над рождаемостью, должны обратиться к своему частному врачу или в местный медицинский центр Planned Parenthood. ВМС могут быть вставлены некоторыми поставщиками первичной медико-санитарной помощи, а также гинекологами. Не все медицинские работники вставляют ВМС, поэтому спрашивайте заранее.
Сколько стоит ВМС?
Пожалуйста, узнайте о стоимости и страховом покрытии. В некоторых клиниках цена может основываться на доходе. Medicaid покрывает эти услуги.
Стоимость кармана для экзамена и ввода ВМС может варьироваться от $ 0 до $ 1000 в зависимости от вашего страхового покрытия. Гормональные ВМС, как правило, стоят дороже, чем медная ВМС.
Расходы меньше в год, чем многие другие формы обратимого контроля над рождаемостью.
Каковы преимущества ВМС?
- Согласно Планируемому Родительству, более 95% женщин, которые используют ВМС, довольны ими.
- Женщина, использующая ВМС, всегда защищена от беременности, и ничего не помнит. Например, ей не нужно забывать принимать таблетки каждый день.
- ВМС начинают работать сразу и могут быть удалены в любое время.
- ВМС относительно недороги.
- ВМС можно вставить через 4 недели после родов или после аборта.
- Женщины, которые используют медную ВМС после родов, могут безопасно кормить грудью.
- ВМС не ощущается женщиной или ее партнером во время секса.
- Женщины, которые не могут использовать противозачаточные таблетки из-за курения сигарет или таких состояний, как гипертония (высокое кровяное давление), могут использовать ВМС.
- Многие женщины испытывают меньше менструальной кровопотери и боли с гормональными ВМС.
Преимущества медных ВМС (ParaGard)
- Медный ВМС является наиболее часто используемым типом ВМС во всем мире.
- Его можно оставить в организме на срок до 10 лет.
- Его можно удалить в любое время, если женщина хочет забеременеть или если она больше не хочет ее использовать.
- Руки этой ВМС содержат некоторую медь, которая медленно высвобождается в матку.
- Побочные эффекты медной ВМС могут включать более тяжелые периоды и ухудшение менструальных судорог.
Преимущества гормональных ВМС (Mirena, Skyla)
ВМС Мирены или Скайлы содержат гормоны прогестерона, которые вызывают сгущение цервикальной слизи, чтобы предотвратить проникновение спермы в шейку матки и достижение яйцеклетки.
Гормональные ВМС снижают риск возникновения маточных труб и воспалительных заболеваний таза. Они также значительно уменьшают потерю менструальной крови.
Mirena утверждается на срок до пяти лет, а Skyla — на срок до трех лет.
- Их можно удалить в любое время, если женщина решит, что хочет забеременеть, или если она больше не хочет ее использовать.
- Гормоны находятся в основной стебель ВМС и медленно высвобождаются в матку.
- Побочные эффекты гормональных ВМС могут включать нерегулярные периоды в течение 3-6 месяцев после введения.
- Гормональные ВМС, как правило, уменьшают менструальный поток до 90% и в некоторых случаях могут полностью остановить периоды.
Насколько эффективны ВМС?
Было показано, что ВМС более 99% эффективны в предотвращении беременности. Женщина может увеличить свою защиту, регулярно проверяя шнур ВМС и сразу же разговаривая со своим врачом, если она замечает проблему.
Каковы недостатки ВМС?
Врач должен вставить и удалить ВМС. Серьезные осложнения от использования ВМС встречаются редко.
ВМС выходят в течение первого года использования примерно у 5% женщин, которые их используют. Это, скорее всего, произойдет во время менструации и у женщин, которые ранее рожали. Женщины, использующие ВМС, возможно, захотят регулярно чувствовать, чтобы убедиться, что строка на месте.
Если ВМС исключено незамеченным, женщина может легко забеременеть. Если беременность возникает, пока ВМС все еще на месте, риск выкидыша составляет 50%. Этот риск снижается на 25%, если ВМС вывезены как можно скорее.
Если ВМС не удаляется, существует опасность серьезной инфекции для женщины.
Внематочная беременность у пользователей ВМС наполовину вероятнее, чем у женщин, не имеющих контроля над рождаемостью. Внематочная беременность реже встречается у гормональных ВМС. Женщины, использующие ВМС, которые подозревают, что они могут быть беременными, должны немедленно обратиться к своему специалисту в области здравоохранения.
ВМС может проколоть стенку матки, когда она вставлена. Это происходит в 1-3 из 1000 вставок. Спазмы и боли в спине могут возникать в первые несколько часов после размещения ВМС. Кровотечение может произойти в течение пары недель после размещения ВМС.
Некоторые женщины увеличили менструальную боль и тяжелые периоды при использовании медной ВМС, но эти симптомы уменьшаются у тех, кто использует гормональную ВМС.
Поджелудочное заболевание таза также возможно при использовании ВМС, особенно если женщина не находится в моногамных отношениях и имеет повышенный риск передачи заболевания, передаваемого половым путем (ЗППП), хотя гормональные ВМС, по-видимому, защищают от воспалительного заболевания таза.
ВМС не защищают от ЗППП. ЗППП могут быть хуже у женщин, которые имеют ВМС, и вероятность заражения ЗППП может быть выше у женщин, которые используют ВМС в течение первых 4 месяцев после их размещения. ВМС лучше всего подходят для женщин в отношениях, в которых оба партнера являются моногамными.
Кто не должен использовать ВМС?
- Женщины, которые беременны или имеют аномальное кровотечение или рак шейки матки или рак матки, не должны использовать ВМС.
- У женщин, страдающих тазовой воспалительной болезнью, гонореей или хламидией или недавней историей этих инфекций, не следует использовать ВМС. Женщины с другими текущими инфекциями репродуктивного органа не должны использовать ВМС до тех пор, пока их инфекция не будет разрешена, и их врач говорит, что ВМС можно безопасно использовать.
- Если у женщины есть аномалии шейки матки, матки или яичников, которые сделали бы опасную инъекцию, ВМС не подходит.
- Женщины, страдающие аллергией на медь или имеющие болезнь Вильсона (редкое заболевание, в котором медь накапливается в тканях организма), не должны использовать медную ВМС.
Источник: https://ru.thehealthylifestyleexpo.com/intrauterine-devices-11157
Внутриутробные устройства (ВМС)

- Существует два типа ВМС: медь и гормональная. Оба являются 99,9% эффективными в предотвращении беременности.
- ВМС не защищают от инфекций, передаваемых половым путем.
- ParaGard может использоваться как форма экстренной контрацепции до пяти дней после незащищенного секса.
Внутриматочные устройства (ВМС) — это небольшие устройства, помещенные в вашу матку, чтобы прервать процесс осеменения. ВМС на протяжении десятилетий были на рынке и вне его. Они очень популярны во всем мире и являются одной из наиболее эффективных форм контроля над рождаемостью.
От двух до восьми в каждых 1 000 женщин, которые имеют ВМС, забеременеют в год типичного использования.
Существует два типа ВМС: медь и гормональный. В настоящее время в Соединенных Штатах существует четыре марки ВМС: ParaGard — медная ВМС, а Mirena, Liletta и Skyla — гормональные ВМС, которые используют прогестин.
ВМС — отличный выбор контроля над рождаемостью для многих женщин. Однако они не являются лучшим выбором для женщин, которые подвергаются высокому риску заражения, передаваемого половым путем (ИППП).
рекламаРеклама
Как это работает
Как работает ВМС?
И медные, и гормональные типы ВМС работают, затрудняя сперму достичь вашего яйца.
ParaGard вызывает реакцию воспаления в подкладке вашей матки. Это воспаление токсично для спермы. Это также делает вашу матку враждебной к имплантации, если происходит оплодотворение. Но недавние исследования не нашли доказательств того, что когда-либо происходит оплодотворение. ParaGard работает до 10 лет после его установки.
Мирена работает, чтобы похудеть на вашей матке, чтобы предотвратить перенос спермы в ваши фаллопиевы трубы, где должно происходить оплодотворение.
Прогестин, который он выпускает, также утолщает вашу цервикальную слизь и может предотвратить овуляцию. Мирена может длиться до пяти лет после вставки.
Skyla и Liletta меньше и содержат более низкую дозу прогестина. Они оба утончают вашу матку, и могут длиться до трех лет.Процедура
Как вводится ВМС?
ВМС вводится специалистом в области здравоохранения. Записаться на прием к врачу, чтобы определить, является ли ВМС лучшим вариантом контроля над рождаемостью для вас. ВМС можно вставлять в любое время, когда вы уверены, что не беременны.
Ваш врач будет вводить ВМС через шейку и в вашу матку. Процедура обычно занимает менее 15 минут и может проводиться с местной анестезией или без нее. Вероятно, вы почувствуете скопление или дискомфорт.
Существует очень небольшой риск высылки, когда имплантируется ВМС. В течение первых нескольких месяцев важно проверить, что он все еще на месте. Вы должны делать это каждый месяц.
Чтобы проверить свою ВМС:
- Мойте руки с мылом и водой.
- Положите палец во влагалище, пока не коснетесь шейки матки.
- Почувствуйте конец строки.
Вы должны быть в состоянии чувствовать строку. Если строка кажется короче или длиннее, чем обычно, может возникнуть проблема. Вы не должны чувствовать жесткий конец ВМС против шейки матки.
Если есть проблема, не тяните за строку или не пытайтесь повторно вставить ВМС самостоятельно. Вместо этого запишитесь на прием к врачу. Пока вы ожидаете повторной установки ВМС, используйте альтернативную форму контрацепции.
Высылка редка. Если это произойдет, это, вероятно, будет в течение вашего периода. Высылка наиболее вероятна в первые несколько месяцев после вставки.
Стоимость ВМС
РекламаРекламаРеклама
Эффективность
Насколько эффективна ВМС?
Оба типа ВМС более 99% эффективны для предотвращения беременности. Они являются одним из наиболее эффективных видов контроля над рождаемостью. Они также являются одной из наиболее удобных форм контроля над рождаемостью, поскольку они работают от 3 до 10 лет.
Преимущества
В чем преимущества ВМС?
ВМС имеет много преимуществ. Среди них:
- эффективность
- долговечность
- удобство: ВМС не требуют подготовки до секса
- могут использоваться во время грудного вскармливания
- быстро обратимы, если вы хотите забеременеть
- недорого: после начальная стоимость вставки там больше не стоит затрат на три-десять лет
Мирена, Лилетта и Скила также могут помочь облегчить:
- менструальная боль
- тяжелые периоды
- боль от эндометриоза
ParaGard can также можно использовать в качестве формы экстренной контрацепции. Согласно Планируемому Родительству, это 99. 9 процентов эффективны для предотвращения беременности, если они вставлены в течение пяти дней после незащищенного полового акта.
РекламаРеклама
Недостатки
Каковы недостатки ВМС?
Как и в случае с любым методом контроля над рождаемостью, вы должны заблагорассудиться, и вам придется взвесить, прежде чем принимать решение. ВМС имеют следующие недостатки:
- они не защищают от ИППП
- вставка может быть болезненной
- ParaGard может сделать ваши периоды тяжелее
- ParaGard может также ухудшить ваши менструальные судороги
- Mirena, Liletta, и Skyla может сделать ваши периоды нерегулярными
Эти побочные эффекты обычно уходят в течение первых шести месяцев использования.
Реклама
Риски
Каковы риски ВМС?
Существует небольшой риск заражения, когда вы используете ВМС. Этот риск является самым высоким во время введения. Вы не должны получать ВМС, если у вас есть или может быть ИППП. Кроме того, ВМС не рекомендуется женщинам, которые:
- могут быть беременны
- имеют необработанный рак шейки матки
- имеют рак матки
- имеют необъяснимое вагинальное кровотечение
ParaGard не рекомендуется для женщин, которые, или может быть, аллергически к меди или женщинам, у которых болезнь Вильсона.
Мирена, Лилетта и Скила не рекомендуются женщинам с тяжелой болезнью печени или женщинам, которые имеют или могут иметь рак молочной железы.
Поскольку существует небольшой риск заражения, когда ваш врач вводит ВМС, им может потребоваться сначала пройти тестирование на ИППП.
Источник: https://ru.medic-life.com/intrauterine-devices-18592
Внутриматочная спираль – узнаем больше об этом виде контрацепции
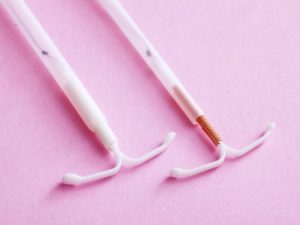
Предохранение от нежелательной беременности, или контрацепция, помогает женщине сохранить свое здоровье:
- снижает частоту абортов;
- помогает планировать беременность и подготовиться к ней;
- во многих случаях обладает дополнительным лечебным эффектом.
Один из видов контрацепции – внутриматочная. Она применяется чаще всего в Китае, Российской федерации и в Скандинавии. В обыденной речи часто используется понятие «внутриматочная спираль».
Преимущества внутриматочной контрацепции:
- сравнительно невысокая стоимость;
- длительный срок использования;
- быстрое восстановление способности к деторождению после удаления спирали;
- возможность применения во время грудного вскармливания и при сопутствующих заболеваниях;
- лечебное воздействие на эндометрий (при использовании гормональной внутриматочной системы);
- сохранение физиологии полового акта, отсутствие подготовки, полнота ощущений во время близости.
Виды внутриматочных спиралей
Средства для внутриматочной контрацепции бывают двух типов:
- инертные;
- медикаментозные.
Инертные внутриматочные контрацептивы (ВМК) представляют собой пластиковые изделия разной формы, вводимые в полость матки. Использовать их не рекомендуется с 1989 года, когда Всемирная организация здравоохранения заявила об их неэффективности и опасности для здоровья женщины.
В настоящее время применяются только спирали, содержащие металлы (медь, серебро) или гормоны. Они имеют пластиковую основу разных очертаний, близкую к форме внутреннего пространства матки. Добавление металлов или гормональных средств позволяет увеличить эффективность спиралей и уменьшить количество побочных эффектов.
В Росси наибольшую популярность приобрели следующие ВМК:
- Multiload Cu 375 – имеет форму буквы Ф, покрыт медной обмоткой площадью 375 мм2, рассчитан на 5 лет;
- Nova-T – в виде буквы Т, имеет медную обмотку площадью 200 мм2, рассчитан на 5 лет;
- Cooper T 380 А – медьсодержащий Т-образный, служит до 8 лет;
- гормональная внутриматочная система «Мирена» — содержит левоноргестрел, который постепенно выделяется в полость матки, оказывая лечебное воздействие; рассчитана на 5 лет.
Реже применяются ВМК, выделяющие медроксипрогестерон или норэтистерон.
Какая внутриматочная спираль лучше?
Ответить на этот вопрос можно лишь после индивидуальной консультации с учетом возраста женщины, состояния ее здоровья, курения, наличия гинекологических заболеваний, планирования в будущем беременности и других факторов.
Механизм действия
Принцип действия внутриматочной спирали – разрушение сперматозоидов и нарушение процесса прикрепления эмбриона в полости матки. Медь, входящая в состав многих ВМК, обладает сперматотоксическим действием, то есть убивает попавшие в матку сперматозоиды. Кроме того, она усиливает захват и переработку сперматозоидов специальными клетками – макрофагами.
Если оплодотворение все же произошло, начинается абортивное действие контрацептива, препятствующее имплантации оплодотворенной яйцеклетки:
- усиливаются сокращения маточной трубы, при этом оплодотворенная яйцеклетка слишком быстро попадает в матку и погибает;
- наличие инородного тела в полости матки приводит к асептическому (неинфекционному) воспалению и обменным нарушениям;
- в результате выработки простагландинов в ответ на инородное тело активируется сократимость стенок матки;
- при использовании внутриматочной гормональной системы происходит атрофия эндометрия.
Внутриматочная система «Мирена» из специального резервуара постоянно выделяет гормон левоноргестрел в дозе 20 мкг в сутки. Это вещество обладает гестагенным эффектом, подавляет регулярную пролиферацию клеток эндометрия и вызывает его атрофию. В результате менструации становятся скудными или совсем исчезают. Овуляция при этом не нарушена, гормональный фон не изменяется.
Можно ли забеременеть, если стоит внутриматочная спираль? Эффективность внутриматочной контрацепции достигает 98%. При использовании медь-содержащих средств беременность в течение года наступает у 1-2 женщин из сотни. Эффективность системы «Мирена» в несколько раз выше, беременность в течение года возникает лишь у 2-5 женщин из тысячи.
Как ставят внутриматочную спираль
Перед тем как ввести ВМК, нужно убедиться в отсутствии беременности. Процедуру можно проводить независимо от фазы менструального цикла, но лучше всего на 4-8 день цикла (считая от первого дня менструации). Обязательно проводят анализ мазков на микрофлору и степень чистоты, а также ультразвуковое исследование для определения размеров матки.
Процедура проходит в амбулаторных условиях без анестезии. Это практически безболезненная манипуляция. В первые дни после введения спирали могут беспокоить ноющие боли внизу живота, вызванные сокращениями матки. Первая и 2-3 последующих менструации могут быть обильными. В это время не исключено самопроизвольное изгнание спирали.
После искусственного аборта спираль обычно устанавливают сразу после манипуляции, после родов – спустя 2-3 месяца.
Введение ВМК после операции кесарева сечения осуществляется спустя полгода, чтобы снизить риск инфекционных осложнений. Спирали можно применять во время грудного вскармливания, что является их большим преимуществом.
После введения ВМК в течение недели женщине запрещаются:
- интенсивные физические нагрузки;
- горячие ванны;
- прием слабительных средств;
- половая жизнь.
Следующий осмотр назначается на 7-10 день, а затем при отсутствии осложнений через 3 месяца. Женщина должна после каждой менструации самостоятельно проверять наличие нитей ВМК во влагалище. Осмотр у гинеколога достаточно проходить один раз в полгода, если нет никаких жалоб.
Удаление внутриматочной спирали
Удаление ВМК проводят по желанию, при развитии некоторых осложнений или после истечения срока использования. В последнем случае вводить новый контрацептив можно сразу после удаления предыдущего. Чтобы извлечь ВМК, сначала проводят ультразвуковое исследование и уточняют место расположения спирали.
Затем под контролем гистероскопа расширяют цервикальный канал и удаляют спираль, потягивая за «усики». Если «усики» оборвутся, процедуру повторяют в стационаре.
Если внутриматочная спираль проникает в стенку матки и не вызывает жалоб, удалять ее без необходимости не рекомендуется, так как это может привести к осложнениям.
Осложнения внутриматочной контрацепции
Побочные эффекты от внутриматочной спирали:
- боли внизу живота;
- инфекция половых органов;
- маточные кровотечения.
Эти симптомы развиваются не у всех пациенток и относятся к осложнениям.
Боли внизу живота
Возникают у 5-9% пациенток. Схваткообразные боли, сопровождающиеся кровянистыми выделениями, являются признаком самопроизвольного изгнания ВМК из полости матки. Для профилактики этого осложнения в период после введения назначают нестероидные противовоспалительные препараты.
Постоянные интенсивные боли возникают, если контрацептив не соответствует матке по размеру. В этом случае его заменяют.
Внезапные острые боли могут быть признаком перфорации матки с проникновением части спирали в брюшную полость. Частота этого осложнения составляет 0,5%. Неполная перфорация часто остается незамеченной и диагностируется после безуспешных попыток удалить ВМК. При полной перфорации проводят экстренную лапароскопию или лапаротомию.
Инфекция половых органов
Частота инфекционно-воспалительных осложнений (эндометрит и другие) составляет от 0,5 до 4%. Они тяжело переносятся, сопровождаются сильной болью внизу живота, лихорадкой, гнойными выделениями из половых путей. Такие процессы осложняются разрушением тканей матки и придатков. Для их профилактики в течение нескольких дней после введения ВМК назначают антибиотики широкого спектра действия.
Маточные кровотечения
маточного кровотечения развивается в 24% случаев. Чаще всего оно проявляется обильными менструациями (меноррагией), реже – межменструальной кровопотерей (метроррагия).
Кровотечения приводят к развитию хронической железодефицитной анемии, проявляющейся бледностью, слабостью, одышкой, ломкостью волос и ногтей, дистрофическими изменениями внутренних органов.
Для профилактики кровотечений за два месяца до установки спирали и в течение 2 месяцев после этого рекомендуется принимать комбинированные оральные контрацептивы. Если меноррагии приводят к анемии, ВМК удаляют.
Наступление беременностиВМК снижает вероятность развития беременности. Однако если она все же наступила, риск внематочной беременности выше, чем среди других женщин.
Если в период использования спирали наступает беременность, есть три варианта развития событий:
- Искусственное прерывание, потому что такая беременность повышает риск инфицирования эмбриона и в половине случаев заканчивается самопроизвольным абортом.
- Удаление ВМК, которое может привести к самопроизвольному прерыванию беременности.
- Сохранение беременности, при этом спираль не вредит ребенку и выделяется вместе с плодными оболочками в родах. При этом увеличивается риск осложнений беременности.
Способность к зачатию и вынашиванию ребенка восстанавливается сразу после удаления внутриматочной контрацепции, беременность наступает в течение года у 90% женщин, не пользовавшихся другими методами контрацепции.
Показания к применению
Этот вид контрацепции у нерожавших может вызвать серьезные осложнения, препятствующие наступлению беременности в будущем. Внутриматочная спираль для нерожавших женщин может применяться лишь при невозможности или нежелании пользоваться другими методами. Для таких пациенток предназначены мини-спирали с содержанием меди, например, «Флауэр Купрум».
На короткий срок устанавливать ВМК не имеет смысла, поэтому женщина не должна планировать беременность на ближайший год или более длительный срок.
ВМК не защищают от болезней, передающихся половым путем. Считается, что они, напротив, повышают риск развития и ухудшают течение таких заболеваний.
Наиболее часто ВМК используются в следующих ситуациях:
- повышенная фертильность, частые беременности на фоне активной половой жизни;
- временное или постоянное нежелание иметь детей;
- экстрагенитальные заболевания, при которых противопоказана беременность;
- наличие тяжелых генетических заболеваний у женщины или ее партнера.
Противопоказания к внутриматочной спирали
Абсолютные противопоказания:
- беременность;
- эндометрит, аднексит, кольпит и другие воспалительные заболевания органов малого таза, особенно острые или хронические с постоянными обострениями;
- рак шейки или тела матки;
- перенесенная ранее внематочная беременность.
Относительные противопоказания:
- маточные кровотечения, в том числе обильные менструации;
- гиперплазия эндометрия;
- болезненные менструации;
- врожденная или приобретенная деформация матки;
- болезни крови;
- субмукозная миома матки;
- тяжелые воспалительные заболевания внутренних органов;
- случавшееся ранее самопроизвольное изгнание (экспульсия) ВМК;
- непереносимость компонентов спирали (медь, левоноргестрел);
- отсутствие родов.
В перечисленных ситуациях часто оправдано назначение внутриматочной гормональной системы. Ее применение показано при миоме матки, патологии эндометрия, обильных кровотечениях, болезненных менструациях. Поэтому правильно выбрать внутриматочную спираль сможет гинеколог после осмотра и обследования пациентки.
Источник: https://ginekolog-i-ya.ru/vnutrimatochnaya-spiral.html
Контроль рождаемости с помощью Мирены, Гормональной ВМС
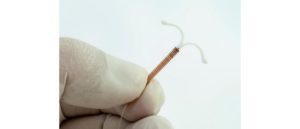
Mirena: Гормональная ВМС для контроля над рождаемостью
Если вы ищете долгосрочный вариант контроля над рождаемостью, вы можете рассмотреть внутриматочное устройство (ВМС).
ВМС — это небольшой, гибкий, T образное устройство, которое помещено в вашу матку, главным образом, для предотвращения беременности.
Существует два типа ВМС: медная ВМС, которая не выделяет гормоны, и пластическую ВМС, которая выпускает контролируемые дозы гормонов.
Mirena — это фирменная ВМС который высвобождает гормон levonorgestrel. Вот что вам нужно знать о Mirena, чтобы решить, является ли это хорошим вариантом контроля над рождаемостью для вас.
AboutHow it works
Mirena можно использовать для предотвращения беременности на срок до пяти лет. используется для снижения тяжелых менструальных кровотечений у женщин, которые также хотят контроля над рождаемостью. Другие фирменные ВМС, выпускающие левоноргестрел, включают Liletta, Skyla и Kyleena.
Mirena содержит 52 мг левоноргестрела, гормона, который часто используется в противозачаточных таблетках. Устройство выпускает примерно 20 мкг левоноргестрела в день. Со временем устройство выпускает меньшее количество гормона, поэтому Мире нужно заменить через пять лет.
Мирена работает, чтобы предотвратить беременность несколькими способами:
- утолщение слизи шейки матки, что помогает предотвратить проникновение спермы в шейку матки
- предотвращение вымирания спермы в матке
- высвобождение яйца из яичника
- , истощающего подкладку вашей матки, что затрудняет имплантацию оплодотворенной яйцеклетки в матку (а также снижает менструальное кровотечение)
Мирена должна быть вставлена поставщиком медицинских услуг. Это должно быть сделано в течение семи дней с начала одного из ваших месячных периодов. Ваш врач должен будет проверить ваше устройство через 4-6 недель после его размещения и один раз в год после этого.
CostCost
Некоторые планы медицинского страхования требуются по закону для покрытия расходов на контроль над рождаемостью по рецепту. Расходы на ваши встречи с вашим врачом для размещения или удаления Мирены также могут быть покрыты.
Обратитесь к своему страховому провайдеру, чтобы узнать, покрывают ли они Миру. Если у вас нет медицинского страхования, вы все равно можете получить Мирену бесплатно через программу помощи пациентам ARCH.
Эффективность Эффективность
Мирена эффективна на 99% для предотвращения беременности.
Это означает, что он более эффективен, чем большинство других форм контроля над рождаемостью, включая презервативы, таблетку или гормональный патч, кольцо или инъекцию.
Когда используется, чтобы помочь уменьшить тяжелое менструальное кровотечение, Мирена, как было показано, на 90% эффективна после шести месяцев. Это может уменьшить кровотечение более чем на половину.
Побочные эффектыРазличные эффекты
Как и все лекарства, Мирена может вызывать некоторые побочные эффекты. Некоторые из этих побочных эффектов могут исчезнуть, так как ваше тело привыкает к лекарству.Менее серьезные побочные эффекты Mirena могут включать:
- боль, кровотечение или головокружение во время и после размещения
- изменения в менструальных кровотечениях, такие как более тяжелые периоды при первом запуске Мирены, кровотечение между периодами или пропущенные периоды > увеличенная боль и судороги в течение вашего периода
- головная боль или мигрень
- угри
- усталость
- нежность груди
- тошнота
- воспаление влагалища, которое может вызвать боль и выделения из влагалища
- увеличенные яичники
- кисты на ваших яичниках
- выпадение волос
- высылка (устройство выходит из вашего влагалища самостоятельно)
- снижение сексуального желания
- нежелательный рост волос
- Серьезные побочные эффекты
Mirena может вызвать некоторые серьезные побочные эффекты. Немедленно позвоните своему врачу, если у вас есть какие-либо из этих проблем. Если вы считаете, что у вас есть неотложная медицинская помощь, позвоните 911 или обратитесь в ближайшую комнату скорой помощи. Серьезные побочные эффекты могут включать:
тазовые воспалительные заболевания
- опасные для жизни инфекции, которые часто развиваются в течение нескольких часов после того, как Мирена положила
- аллергическая реакция
- проблемы с печенью
- сердечный приступ
- Вложение и перфорация матки также являются серьезными проблемами, с которыми вы могли столкнуться при использовании Mirena. Вложение означает, что устройство прикрепляется к стенке матки. Перфорация происходит, если устройство проколовает стенку матки. Если это произойдет, возможно, потребуется удалить хирургическое вмешательство. Симптомы включают боль в животе и вагинальное кровотечение. Вы также можете испытывать лихорадку и озноб с перфорацией матки.
- ВзаимодействияРеклам, которые могут взаимодействовать с Миреей
Мирена может взаимодействовать с определенными лекарствами. Взаимодействие может привести к тому, что один или оба препарата будут работать менее эффективно. В некоторых случаях это может привести к опасным последствиям. Обязательно сообщите своему врачу, если вы принимаете какие-либо препараты, которые могли бы взаимодействовать с Mirena, например:
разбавители крови, такие как барбитураты варфарина
, такие как фенобарбитал и пентобарбитал
- стероиды, такие как преднизон, преднизолон и метилпреднизолон < антибактериальные препараты, такие как карбамазепин, окскарбазепин, топирамат и фенитоин
- некоторые лекарственные препараты, такие как ритонавир, атазанавир и эфавиренц
- босентан
- рифампин
- фелбамат
- гризеофульвин
- травяные продукты, особенно зверобоя, глюкозамина и гинкго.
- Предупреждения. Условия беспокойства
- Мирена может вызвать проблемы у людей, имеющих определенные состояния здоровья или их историю. К ним относятся высокий риск инфицирования, история воспалительного заболевания таза или тазовая инфекция, а также прошлый или текущий рак молочной железы, шейки матки или матки. Обязательно обсудите всю свою историю болезни с врачом, прежде чем использовать Мирену. Ваш врач определит, является ли Мирена безопасным методом контроля над рождаемостью для вас.
- Во время беременности Во время беременности и грудного вскармливания
Мирена — препарат категории X беременности. Это означает, что вы не должны использовать его во время беременности. Если у вас есть Мирена и вы думаете, что забеременели, немедленно обратитесь к врачу.
Использование Мирены во время беременности может привести к эктопической беременности.Это когда беременность происходит за пределами матки, как правило, в фаллопиевой трубке.
Симптомы внематочной беременности могут включать необычное вагинальное кровотечение или боль в животе.
Внематочная беременность — это неотложная медицинская помощь, которая обычно требует хирургического вмешательства.
В большинстве случаев вы можете использовать Мирену во время грудного вскармливания, если прошло более шести недель с момента вашего рождения. Не используйте Mirena до этого времени. Существует небольшая вероятность того, что Мирена может уменьшить количество молока, которое делает ваше тело. Если вы заметили какие-либо изменения в производстве молока во время использования Мирены, позвоните своему врачу.
Плюсы и минусы и минусы
Плюсы Мирены
Мирена более 99% эффективна для предотвращения беременности.
Mirena может использоваться до пяти лет и может быть заменен после этого.
- Ваша способность забеременеть возвращается почти сразу после снятия Мирены.
- Миры Мирены
- Мирена выпускает гормон левоноргестрела в ваше тело, что может вызвать умеренные или серьезные побочные эффекты.
- Ваш доктор должен вставить Мирену в вашу матку — вы не можете сделать это самостоятельно.
Мирена может выйти из твоего тела сама по себе.
- Мирена может быть дорогой, если она не покрывается вашей страховкой или если вы не имеете права на получение программ помощи.
- TakeawayTalk с вашим врачом
- Тип контроля над рождаемостью, который вы используете, является личным решением. Сегодня доступно много разных типов, в том числе Мирена. Если у вас есть вопросы, по поводу которых вы можете быть правы, поговорите со своим врачом. Они могут помочь вам найти метод, который хорошо работает для вас. Вопросы, которые вы можете задать своему врачу, включают:
- Является ли Mirena или другой ВМС хорошим выбором для меня?
Принимаю ли я какие-нибудь лекарства, которые могли бы взаимодействовать с Миреной?
Есть ли у меня какие-либо условия для здоровья, которые могут вызвать проблемы, если я использую Мирену?
- Подробнее: опции контроля рождаемости
Источник: https://ru.oldmedic.com/birth-control-with-mirena-hormonal-iud-2173
Удаление ВМС: когда и как извлекается внутриматочная спираль, меры предосторожности, последствия, осложнения, риск беременности
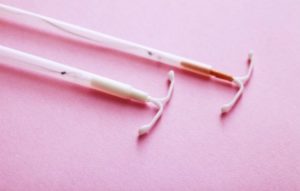
ВМС или внутриматочная спираль — высокоэффективное средство защиты от нежелательной беременности. Такие приспособления могут надёжно работать продолжительное, но ограниченное время. И даже в тот период, когда ВМС всё ещё обеспечивает противозачаточный эффект, женщина может попросить врача удалить спираль, если захочет родить ребёнка.
Обычно спирали извлекаются из матки в двух случаях — когда они уже не приносят пользу или если в них больше нет необходимости.
ВМС — маленькое Т-образное приспособление, которое врач вводит в матку при помощи несложной процедуры. Внутриматочные спирали иногда также называют внутриматочными контрацептивами.
ВМС предотвращают беременность путём выделения меди или искусственных гормонов в женский репродуктивный тракт.
Как только спираль оказывается в матке, она начинает защищать женщину от нежелательной беременности. Спирали обеспечивают контроль рождаемости в течение трёх–десяти лет, в зависимости от их типа. Показатель надёжности таких средств превышает 99%. То есть в среднем меньше одной женщины из каждых ста становятся беременными на протяжении годового применения данного метода контрацепции.
Когда срок использования спирали заканчивается, её необходимо менять. Если женщина не сделает это вовремя, у неё может возрасти риск развития инфекций и нежелательной беременности.
статьи: 1. Когда нужно извлекать ВМС? 2. Чего ожидать от удаления спирали? 3. Как удаляется спираль? 4. Что происходит дальше? 5. Риски и меры предосторожности 6. Когда можно заниматься сексом до и после удаления спирали? 7. Типы ВМС 8. Другие средства контроля рождаемости
Когда нужно извлекать ВМС?
ВМС — небольшое приспособление, которое используется для предотвращения нежелательной беременности
Женщина в любое время может попросить своего лечащего врача удалить ВМС из матки. Ввиду того, что спираль представляет собой средство контроля рождаемости, её следует извлекать, когда появляется желание родить ребёнка.
Кроме того, ВМС имеют ограниченный срок использования. Современные медные спирали могут предотвращать беременность до 12 лет. По истечении этого времени спираль следует извлекать из матки.
Гормональные ВМС имеют разные сроки годности, в зависимости от торговой марки спирали. Одни производители указывают, что их приспособления обеспечивают противозачаточный эффект до трёх лет, другие заявляют о шестилетнем сроке годности.
Когда рекомендованный срок использования спирали подходит к концу, женщине необходимо связаться с врачом и попросить его извлечь ВМС.
Врач также может настоять на удалении спирали, если женщина сталкивается со следующими проблемами:
Иногда врач рекомендует извлечение спирали, если проявляются серьёзные побочные эффекты или когда при использовании спирали женщина сталкивается с существенным дискомфортом.
Чего ожидать от удаления спирали?
Для удаления ВМС врач будет тянуть за пластиковые нити
Врач способен удалить ВМС в своём кабинете.
Процедуру извлечения можно выполнять в любое время, но проще делать это во время менструации, когда шейка матки более мягкая.
Удаление внутриматочной спирали — относительно быстрый и простой процесс, который обычно не связан с какими-либо осложнениями.
Как удаляется спираль?
При удалении спирали из матки совершаются следующие шаги:
- женщина ложится спиной на смотровой стол, разводит ноги или помещает их на специальные подставки;
- врач вводит во влагалище специальный расширитель, чтобы развести стенки органа и определить местонахождение ВМС;
- используя щипцы, врач аккуратно тянет за пластиковые нити, прикреплённые к спирали;
- плечи Т-образного приспособления складываются вверх, когда врач начинает медленно извлекать спираль из матки;
- когда спираль полностью извлечена, врач удаляет расширитель из влагалища.
Во время процедуры или сразу после её завершения у женщины может возникнуть лёгкое кровотечение или спазмы.
Иногда врачи предлагают своим пациенткам обезболивающие препараты перед процедурой извлечения спирали. Это позволяет избежать дискомфорта.
Что происходит дальше?
Если потребность в удалении ВМС возникла из-за инфекции, врач может выписать антибиотики или назначить другое лечение.
Если спираль была удалена из-за окончания срока использования, она может быть заменена новой гормональной или медной спиралью. Врач обычно делает это сразу после удаления старой ВМС.
Источник: https://medmaniac.ru/udalenie-vnutrimatochnoy-spirali/


